Вывихи шейного отдела позвоночника. Заболевания позвоночника у спортсменов
Обновлено: 29.04.2024
Вывихи шейного отдела позвоночника. Заболевания позвоночника у спортсменов
При подвывихах шейных позвонков смещенные суставные отростки часто не заходят один задругой. В таких случаях подвывих самостоятельно вправляется при разгибании в шейном отделе позвоночника.
Подвывихи шейных позвонков в более тяжелых случаях могут сопровождаться кровоизлиянием вокруг спинного мозга и тетраплегией, которые иногда приводят к смерти.
Симптомы. Клиническая картина сходна с растяжением шейных межостистых связок. Обязательно рентгенологическое исследование. На рентгенограммах определяется легкое смещение кпереди тела вышележащего позвонка, сужение передней части межсуставного промежутка.
Вывихи в атланто-окципитальном сочленении в клинической практике встречаются крайне редко, так как обычно они приводят к мгновенной смерти пострадавшего. Повреждение возникает при воздействии массивной травмы.
Переломы зуба аксиса и смещение в области атланто-аксиального сочленения встречаются наиболее часто, как следствие тяжелой транспортной травмы (у мотокроссменов, автогонщиков, велосипедистов).

Симптомы. Клинические проявления: легкая болезненность при движениях в шейном отделе позвоночника, боли при глотании (переднее смещение), смерть на месте происшествия. Все зависит от степени смещения атланта над аксисом. Различают три степени смещения (Я. Л. Цивьян, 1971). Следует подчеркнуть, что I степень смещения может клинически протекать благополучно, однако любая дополнительная травма может привести к непоправимым последствиям. Необходимо срочное рентгенологическое обследование.
Оказание первой помощи и лечение. Наложение иммобилизованной шины или повязки. Срочная госпитализация больного. Исключительно важное значение имеет правильная транспортировка пострадавшего. Она должна проводиться крайне осторожно, так как вторичное смещение атланта при неосторожном движении головы может вызвать сдавление или повреждение спинного мозга. Лечение проводится в условиях специализированной клиники. Применяется иммобилизация краниоторакальной гипсовой повязкой в течение 6—8 месяцев с последующим функциональным, физиотерапевтическим и санаторно-курортным лечением.
Заболевания позвоночника у спортсменов
Среди заболеваний позвоночника ведущее положение занимают изменения дегенеративного характера: межпозвоночный остеохондроз, деформирующий артроз суставов позвоночника, спондилез, что составляет 44,7%. Поэтому проблеме дегенеративных изменений, происходящих в межпозвонковых дисках и паравертебральных тканях у спортсменов различных специализаций, уделяется большое внимание. Приобретают особую значимость вопросы эффективного лечения и восстановления спортивной работоспособности.
Многочисленными работами доказана ведущая роль межпозвоночных дисков в этиопатогенезе остеохондроза, описаны основные клинические формы заболевания. По мнению многих авторов, поражения дегенеративного характера в межпозвоночных дисках возникают как следствие хронических перегрузок или микротравм (Я. Л. Цивьян, 1966; 3. С. Миронова, 1976). Такого же мнения придерживается П. К. Ионов, 1966, Я. Ю. Попелянский, 1974, Г. С. Юмашев, 1973. Я. Ю. Попелянский отмечает, что отрицательно на межпозвоночные диски влияют не только подъем тяжестей, сложное балансирование тела, но и продолжительное сидение с наклоном туловища вперед, продолжительные и частые наклоны вперед. Одной из. причин остеохондроза позвоночника, по мнению Я. Л. Цивьян (1966), является приобретенная или конституционная неполноценность позвоночника. При этом даже обычная повседневная нагрузка на отдельные сегменты позвоночника оказывается чрезмерной.
Спортивная деятельность предъявляет к организму разнообразные и разносторонние требования. Возраст, функциональные перегрузки, микротравмы влияют на возникновение дегенеративных изменений позвоночника (И. Л. Тагер, В. А. Дьяченко, 1971). Хорошо развитый, тренированный «мышечный корсет» значительно разгружает и облегчает работу рессорного аппарата позвоночника. Однако хронические и острые перегрузки, микротравмы могут способствовать преждевременному изнашиванию дисков, суставов и связок и вызвать необратимые и нарастающие деформативные состояния.
Комбинации статики и функции возрастных и конституциональных моментов в каждом конкретном случае играют доминирующую роль не только в развитии дегенеративных изменений позвоночника, но и в преобладании тех или иных локальных проявлений (диски, суставы, тела, связочный аппарат).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Тренировочно-восстановительный период межпозвоночного остеохондроза. Показания к тренировке при межпозвоночном остеохондрозе
Тренировочно-воостановительный период клинически характеризуется полным прекращением болей в покое и остаточными нарушениями статики и динамики позвоночника. Потенциал медикаментозной терапии и комплекс физиопроцедур в данном периоде значительно снижается, возрастает значение лечебной гимнастики. Лечебная гимнастика предусматривает силовую тренировку мышц поясницы, живота, таза, восстановление полной подвижности поясничного отдела, адаптацию к беговым, прыжковым, имитационным и специально-вспомогательным упражнениям.
Переход к выполнению специальных упражнений осуществляется в соответствии с известными педагогическими приемами упрощения характера движений и последовательного их усложнения (В. М. Дьячков, 1965). С целью поддержания общей работоспособности спортсменов используется тренировка на велоэргометре, плавание, медленный бег.
Гармоничное укрепление и улучшение трофики мышц живота, таза и поясницы, создающих так называемый естественный «корсет позвоночника» (Я. Ю. Попелянский, 1974), является одним из важных компонентов комплексного лечения поясничного остеохондроза у спортсменов. При хронических поясничных болях (люмбальгия) наблюдаются дистрофические изменения в указанной группе мышц и постепенное снижение их силы.
Это приводит в ряде случаев к развитию и прогрессированию синдрома нестабильности поврежденного двигательного сегмента (И. Л. Тагер и И. С. Мазо, 1968; Г. С. Юмашев, В. А. Костин и Ю. А. Целищев, 1972, и др.). Таким образом, формируется «порочный круг», приводящий к дальнейшему развитию заболевания.
В связи с выраженными статико-динамическими нагрузками, которым подвергается опорно-двигательный аппарат спортсменов, проблема укрепления «мышечного корсета» позвоночника у спортсменов, страдающих поясничным остеохондрозом, особенно актуальна. Поэтому из средств лечебной гимнастики особенно широко должны использоваться силовые упражнения для укрепления тораколюмбальных мышц.

Для выбора исходных положений при силовой тренировке тораколюмбальных мышц решающим моментом является определение нагрузки на межпозвоночные диски поясничного отдела. Известно, что при выполнении наклонов туловища из вертикального положения возникает неравномерность нагрузки на передние и задние отделы преимущественно нижнепоясничных дисков (Л4—Л5, Л5—S1), которая возрастает с увеличением угла наклона (Матнас, 1956). Чтобы избежать такого неблагоприятного воздействия на межпозвоночные диски, для силовой тренировки тораколюмбальных мышц используются так называемые «разгрузочные» исходные положения: лежа на спине и на животе, в висе на груди и на бедрах.
В этих исходных положениях нагрузка равномерно распределяется на большее количество межпозвоночных дисков и их передние и задние отделы нагружаются примерно одинаково.
После предварительной разминки в исходных положениях лежа на спине, животе, на четвереньках, стоя и в ходьбе с использованием упражнений для тазобедренных суставов и поясничного отдела позвоночника (исключая разгибание и упражнения на растяжение мышц задней поверхности бедра), спортсмены выполняют несколько серий силовых упражнений для мышц живота, таза и поясницы с дополнительным отягощением, величина которого постепенно увеличивалась от 5 до 25—30 кг.
При отсутствии болевых ощущений до выраженного утомления мышц применяются упражнения с удержанием ног на весу под углом. В основном упражнения выполняются в статическом режиме, однако в ряде случаев используется динамический режим, но амплитуда движений должна быть малой и средней. Для поддержания силового потенциала мышц плечевого пояса и нижних конечностей используются силовые упражнения при разгрузке позвоночника в положении лежа (жим штанги ногами и руками и пр.).
Спортсмены, занимающиеся академической греблей, при улучшении состояния могут тренироваться на гребных тренажерах при мощности 50—100 кгм/с, причем вначале ограничивается амплитуда разгибания туловища. В бассейне, помимо плавания и общеразвивающих упражнений, спортсмены выполняют беговые, прыжковые и имитационные упражнения.
К тренировкам приступают лишь в случае полного смятия болевого синдрома, когда восстановлена динамическая функция позвоночника и отсутствует неврологическая симптоматика при выполнении специальных упражнений. Спортсмену разрешаются тренировки только под контролем врача команды при динамическом наблюдении врачей диспансера.
Повреждения и заболевания позвоночника. Тактика при травмах позвоночника
Повреждения и заболевания позвоночника у спортсменов составляют 11,5% от всей патологии опорно-двигательного аппарата. По характеру и локализации патологического процесса эти изменения весьма разнообразны. Среди повреждений превалируют переломы костной системы позвоночника (тел позвонков, поперечных, остистых отростков), что составляет 7,7%. Дисторзии отмечены в 3,8%, ушибы мягких тканей позвоночного столба — в 2,6% случаев. Среди заболеваний ведущее Положение (около 45%) занимают патологические изменения дегенеративного характера: межпозвонковый остеохондроз, деформирующий артроз суставов позвоночника, спондилез. Аномалийные изменения позвоночного столба в основном пояснично-крестцового отдела наблюдаются в 19,6% случаев. Сколиотическая деформация позвоночника составляет 4,5%.
Следует отметить, что патология позвоночника проявляется и в молодом возрасте. Поражения позвоночника в 2 раза чаще наблюдаются у мужчин, чем у женщин.
Наиболее часто травмы и заболевания позвоночника выявляются у гимнастов, лыжников-гонщиков, горнолыжников и спортсменов, специализирующихся в водных лыжах. Довольно большой процент (11,9%) заболеваний позвоночника приходится на легкоатлетов (спринтеры, прыгуны в высоту, метатели молота, толкатели ядра), а также борцов вольного, классического стилей и самбистов.
Наблюдается главным образом у борцов классического и вольного стилей, самбистов, прыгунов в воду, гимнастов и легкоатлетов (прыгуны в высоту). Наиболее часто поражению подвержен связочный аппарат шейного отдела позвоночника, реже поясничного и грудного.
На основе исследований выявлено, что основными механизмами повреждения связок шейного отдела позвоночника являются: сгибательный — 70%, сгибательно-вращательный— 15,3%. компрессионный— 14,7%.

Наибольшая нагрузка при выполнении моста, применяемого как средство защиты и как элемент действия в ряде атакующих и контратакующих приемов, приходится на самую подвижную часть позвоночника — шейный отдел. При этом происходит значительное разгибание шейного отдела позвоночника, что обеспечивает выполнение опорной фазы.
Определить повреждения связочного аппарата шейного отдела позвоночника часто бывает трудно. Отсутствие хорошо разработанных комплексных методик диагностики повреждений связок приводит к тому, что значительная часть травмированных спортсменов попадает в стационары и медпункты с диагнозом: «ушиб шейного отдела позвоночника». В результате подобные повреждения повторяются и могут привести впоследствии к тяжелым травмам или хроническим заболеваниям.
Наблюдаются локальные боли и ограничения подвижности позвоночника. Иногда боли могут распространяться по всему длиннику позвоночника.
Оказание первой помощи и лечение. При подозрении на надрыв или разрыв связок необходимо наложение иммобилизированной повязки. Диагноз устанавливается только после тщательного рентгенологического обследования, когда исключены более тяжкие повреждения позвоночника.
Лечение сводится к созданию покоя и относительной иммобилизации (воротник типа Шанца); проводятся новокаиновыс блокады (0,5%-ный р-р новокаина). Назначаются физиотерапия, специальный комплекс лечебной гимнастики. Спортивная работоспособность восстанавливается через 3—4 недели в зависимости от вида спорта, в отдельных случаях через 6 недель.
- Вернуться в оглавление раздела "Хирургия"
Подвывих позвонка
Подвывих позвонка – это патологическое состояние, при котором сочлененные поверхности соседних позвонков смещаются, сохраняя точки соприкосновения. Подвывих может быть врожденным или приобретенным, травматическим или нетравматическим. Проявляется болями, патологическим напряжением мышц и ограничением движений. При сдавлении нервных корешков и спинного мозга возникает неврологическая симптоматика: снижение и потеря чувствительности, слабость мышц и нарушения функции тазовых органов. Диагноз выставляется на основании рентгенографии, МРТ и КТ. Лечение чаще консервативное.
МКБ-10

Общие сведения
Подвывих позвонка – частичное смещение и/или ротация одного позвонка относительно другого. Является причиной сужения межпозвоночного канала, может становиться причиной развития болевого синдрома, нарушения работы различных органов и систем. В отличие от переломов или полных вывихов, зачастую не сопровождается яркой клинической симптоматикой, поэтому больные (особенно – с нетравматическими подвывихами) иногда долго не обращаются за медицинской помощью.
Чаще всего подвывих позвонка выявляется в более подвижных шейном и поясничном отделе позвоночника, грудной отдел поражается редко. Значимые ухудшения нормального функционирования позвоночника, ущемление нервов и нарушения кровоснабжения, как правило, возникают при поражении переходных отделов – затылочно-шейного, шейно-грудного, грудо-поясничного и пояснично-крестцового. Лечение подвывихов позвонков осуществляют травматологи-ортопеды и врачи-вертебрологи.
Причины
Врожденные подвывихи позвонков возникают вследствие внутриутробных аномалий развития, а также при патологическом течении родов, когда головка ребенка занимает неправильное положение во время продвижения по родовым путям. Причиной приобретенного подвывиха позвонка может стать травма (падение, удар, быстрое чередование форсированного сгибания и разгибания), не координированное движение, спастическое сокращение паравертебральных мышц, доброкачественные или злокачественные опухоли, а также врожденные аномалии строения позвоночника (спондилолиз).
К числу предрасполагающих факторов относится тяжелый физический труд, интенсивные занятия спортом, поднятие тяжестей, физические нагрузки при не разогретых мышцах, продолжительное вынужденное положение тела, переохлаждение и заболевания, провоцирующие возникновение мышечных спазмов. При возникновении подвывихов позвонка у людей старше 40 лет значительную роль играют возрастные изменения позвоночника.
Симптомы подвывиха позвонка
Все симптомы патологии можно разделить на неспецифические, возникающие при повреждении любой локализации, и специфические, обусловленные уровнем поражения. К числу неспецифических симптомов относят боли и напряжение мышц. Если позвонки смещаются внезапно, возникает резко выраженный болевой синдром, который может сопровождаться задержкой дыхания, учащением сердцебиения и обильным потоотделением. В последующем боль уменьшается, становится тянущей, усиливающейся при поворотах тела и напряжении мышц. В некоторых случаях острая боль полностью проходит, а вторичные тянущие боли появляются лишь спустя некоторое время.
Мышечный спазм является еще одним постоянным симптомом подвывиха позвонков. Его выраженность может значительно различаться, однако постоянное избыточное напряжение мышц во всех случаях играет негативную роль, особенно – при длительном существовании подвывиха, поскольку спастическое сокращение мышц способствует фиксации позвонка в неправильном положении и усугубляет патологию.
При нетравматическом смещении позвонков (спондилолистезе) острый период может отсутствовать. Иногда наблюдается бессимптомное течение. В ряде случаев отмечается дискомфорт и боли в спине, усиливающиеся при нагрузках и иррадиирующие в руки или ноги, миозиты околопозвоночных мышц, слабость в конечностях, ограничение подвижности позвоночника, нарушения чувствительности, расстройство функции тазовых органов и нарушения осанки.
Подвывихи шейных позвонков нередко становятся причиной сдавления сосудов, питающих кровью головной мозг. Из-за ухудшения кровоснабжения могут развиваться головокружения, головные боли, полуобморочные состояния, звон в ушах, помутнение сознания, нарушения внимания, ухудшение памяти, хроническая усталость, нарушения сна и своеобразное ухудшение зрения (потеря четкости изображения, расфокусирование взгляда). В ряде случаев возникают невриты и невралгии.
Наиболее распространенными подвывихами шейных позвонков являются ротационный подвывих С1, подвывих С1 с внедрением фрагментов проатланта и подвывих Ковача. Ротационный подвывих С1 – часто встречающаяся патология. Преимущественно наблюдается в детском возрасте, возникает при травмах и резких поворотах головы. Проявляется резкой болью, кривошеей, мышечным спазмом и резким ограничением движений. Возможны головокружения, головные боли, «звездочки» или пятна в глазах. Иногда наблюдается самопроизвольное вправление.
Подвывих С1 с внедрением фрагментов проатланта – патологическое состояние, развивающееся при наличии костной аномалии в виде элементов дополнительного позвонка (рудиментарных частей задней и передней дуги, бокового отдела или тела), свободно лежащих в связках между атлантом и затылочной костью. Такой подвывих становится причиной расклинивания и функциональной перегрузки атланто-аксиального сустава с развитием деформирующего артроза. Сопровождается болью и ограничением подвижности головы. Возможны неврологические нарушения.
Подвывих Ковача – состояние, описанное венгерским хирургом во второй половине 19 века. Развивается при врожденном незаращении дужки и остеохондрозе шейного отдела позвоночника. Сопровождается соскальзыванием суставных отростков назад при сгибании шеи. При выпрямлении шеи отростки возвращаются в правильное положение. Может проявляться болями и неврологическими нарушениями, является признаком нестабильности позвоночника.
При подвывихах позвонков шейно-грудного отдела иногда наблюдается сдавление нервов и сосудов плечевого сплетения, сопровождающееся слабостью верхней конечности, онемением и чувством жжения в кончиках пальцев. Для подвывихов в грудном отделе характерна иррадиация болей по ходу ребер, в область живота или грудины. При смещении поясничных позвонков наблюдается длительно текущий упорный радикулит или люмбаго. Возможно онемение, чувство тяжести и ощущение «кручения» в нижних конечностях. В отдельных случаях крутящие боли локализуются в паховой области или нижних отделах живота.
Диагностика
Для уточнения локализации, характера и выраженности смещения выполняют рентгенографию позвоночника с использованием стандартных и дополнительных проекций. При подозрении на патологические изменения дисков (протрузию диска, межпозвоночную грыжу) назначают МРТ позвоночника. При наличии неврологических нарушений пациента направляют на консультацию к неврологу. Для оценки функционального состояния периферических нервов используют электромиографию. При подозрении на нарушения кровоснабжения головного мозга проводят реоэнцефалографию.
Лечение подвывиха позвонков
Лечение осуществляется специалистами в области травматологии и ортопедии, вертебрологии и неврологии, зависит от причины, давности, уровня и характера смещения. При свежих травматических подвывихах осуществляют одномоментное вправление или вытяжение с использованием петли Глиссона. Затем накладывают воротник Шанца или гипсовую повязку, назначают физиотерапию, ЛФК и массаж. При рецидивирующих и невправимых травматических подвывихах показан межтеловой спондилодез.
При застарелых и нетравматических смещениях позвонков на первый план выходят мероприятия по устранению болевого синдрома и укреплению паравертебральных мышц. При острой боли рекомендуют ограничить физическую активность и использовать специальный корсет. При хронических болях без признаков компрессии нервных корешков назначают физиотерапию и ЛФК. При необходимости осуществляют медикаментозную терапию для снятия болей и устранения мышечного спазма.
Показанием к оперативному вмешательству является неэффективность консервативного лечения, выраженная компрессия нервных структур и прогрессирующее смещение одного позвонка относительно другого. Операция проводится с целью стабилизации пораженного сегмента, предотвращения дальнейшего «сползания» позвонка, а также устранения и профилактики возможных неврологических нарушений.
В зависимости от характера, уровня и выраженности патологии может использоваться транспедикулярная фиксация, межтеловой спондилодез, фиксация пластинами или комбинация перечисленных методов. При необходимости выполняют ламинэктомию. При признаках сдавления нервных структур производят ревизию позвоночного канала и декомпрессию спинного мозга и нервных корешков. Восстановление анатомического соответствия расположения позвонков осуществляют не всегда, поскольку активное устранение смещения может повлечь за собой повреждение нервов с развитием неврологической симптоматики.
Подвывих шейного позвонка
Подвывих шейного позвонка – это патологическое состояние, сопровождающееся частичным смещением суставных поверхностей шейных позвонков относительно друг друга. Чаще всего страдает атлант (первый шейный позвонок). Причиной развития может стать нескоординированное сокращение шейных мышц, давление или удар по голове. Проявляется болями в шее, вынужденным положением головы, головокружениями, нарушениями чувствительности и движений туловища и конечностей. Диагноз уточняется на основании рентгенографии, КТ и МРТ. Лечение консервативное – вправление, иммобилизация.


Подвывих шейного позвонка – частичное смещение суставных поверхностей двух соседних позвонков. Может возникать вследствие удара, падения или резкого поворота головы. Иногда остается не диагностированным. Самым широко распространенным в травматологии и ортопедии является ротационный подвывих атланта (С1), составляющий около 30% от общего числа повреждений шейного отдела позвоночника. Как правило, подвывихи позвонков являются изолированной травмой. При адекватной терапии исход благоприятный.
В ряде случаев (обычно при падении с высоты) подвывихи II шейного и нижележащих позвонков сочетаются с другими травматическими повреждениями: переломами позвонков, ЧМТ, переломами костей конечностей, повреждением грудной клетки, тупой травмой живота и т. д. При наличии сочетанных повреждений, особенно – ЧМТ и переломов позвонков прогноз ухудшается, а вероятность возникновения неврологических осложнений увеличивается. Лечением изолированных подвывихов занимаются врачи-травматологи. При выявлении сопутствующей неврологической симптоматики больных передают в ведение нейрохирургов.
Причиной подвывиха атланта в детском возрасте обычно становится резкий нескоординированный поворот головы. Травма возникает во время уроков физкультуры, активных игр или занятий спортом, реже – при первом движении после состояния покоя (например, после сна). Кроме того, как у детей, так и у взрослых подвывих С1 может развиваться вследствие внешнего пассивного или активного воздействия на голову или шею (например, при ударе волейбольным мячом во время игры). У взрослых ротационные подвывихи атланта выявляются значительно реже, чем у детей.
Причиной подвывиха С1 у новорожденных может стать даже незначительная травма при продвижении по родовым путям. Сухожильный и связочный аппарат младенцев еще недостаточно зрелый, поэтому при значительной амплитуде движений связки могут растягиваться и разрываться. Если во время движения по родовым путям головка отклоняется от центральной оси тела, давление родовых путей может вызвать дислокацию одного позвонка относительно другого. Такие повреждения достаточно часто остаются нераспознанными.
Подвывих остальных шейных позвонков обычно возникает в результате достаточно интенсивной травмы, например, падения на наклоненную голову. Причиной повреждения может стать ныряние на мелководье, удар головой, падение на голову или на лицо, обвалы в шахтах, неправильно выполненные кувырки, нарушение техники при стойке на голове, падение во время катания на коньках, удар затылком во время виса на перекладине и т. д. Иногда двухсторонний подвывих позвонков развивается при хлыстовом механизме травмы – избыточном резком сгибании шеи с ее последующим разгибанием или, наоборот, силовом переразгибании с последующим интенсивным сгибанием.
Симптомы подвывиха
При повреждении обычно наблюдаются боли в шейном отделе позвоночника, вынужденное положение головы, болезненность при пальпации, напряжение мышц и припухлость мягких тканей шеи. Кроме того, при сдавлении нервных корешков и спинного мозга могут возникать головокружения, нарушения сна, головные боли, судороги в руках, боли в спине, плечах, нижней или верхней челюсти, шум в ушах, ощущение мурашек в пальцах, снижение объема и силы движений в верхних и нижних конечностях.
Для ротационного подвывиха С1 характерны следующие признаки: боль в верхних отделах шеи, поворот головы в сторону (при правостороннем подвывихе – влево, при левостороннем – вправо), резкое усиление боли при попытке движений, невозможность повернуть голову в больную сторону. В отдельных случаях наблюдаются головокружения и потеря сознания. При подвывихах С2-С3 возникают боли в шее, затруднение глотания и ощущение отечности языка. Подвывихи нижних шейных позвонков проявляются болями в шее, иррадиирующими в плечо. Возможно также вздутие живота, боли или неприятные ощущения за грудиной.
Врожденные подвывихи шейных позвонков в первые месяцы жизни часто протекают бессимптомно. При увеличении вертикальных нагрузок (стоянии и ходьбе) возникает необходимость выполнять сложные движения, в том числе – и в шейном отделе позвоночника, и патология нередко проявляется в нарушении выработки стереотипов походки (неправильной походке). В отдаленном периоде у таких детей могут отмечаться головные боли, дефицит внимания, ухудшение памяти, быстрая утомляемость и повышенная капризность.
Основным инструментальным методом диагностики подвывиха шейных позвонков является рентгенография позвоночника с использованием как стандартных (боковой и прямой), так и дополнительных проекций: косых снимков, снимков через рот, рентгенограмм в положении разгибания и сгибания шеи. Перечень дополнительных проекций, назначаемых в каждом конкретном случае, определяется с учетом предположительного уровня повреждения. Наряду с рентгенографией могут быть назначены КТ и МРТ.

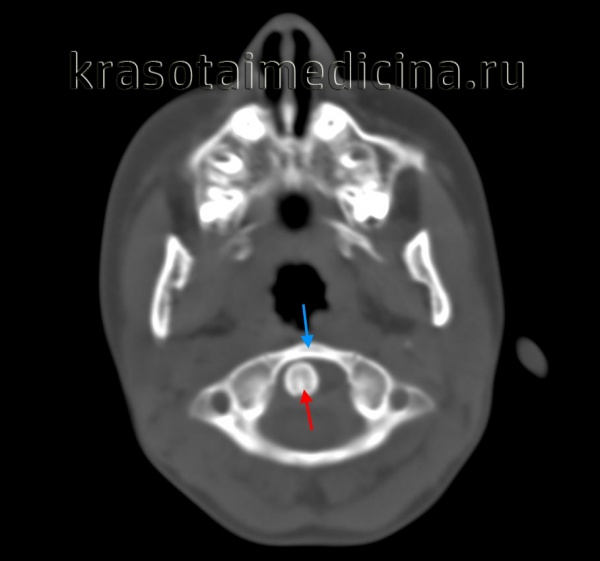
КТ головы и шеи. Нарушение соотношения зубовидного отростка осевого позвонка (красная стрелка) и передней дуги атланта (синяя стрелка).
На КТ позвоночника выявляется уменьшение высоты диска и смещение суставных поверхностей, а при подвывихе С1 – асимметрия между атлантом и зубом. Проведение МРТ позвоночника позволяет уточнить состояние мягких тканей. Кроме того, пациентам с подозрением на подвывих позвонков назначают консультацию невролога для выявления возможных неврологических нарушений. При застарелых подвывихах и подозрении на ухудшение кровоснабжения головного мозга показана реоэнцефалография.

КТ головы и шеи (этот же пациент). Подвывих в срединном атланто-аксиальном суставе, зубовидный отросток (красная стрелка) смещен вправо.
Лечение подвывиха шейного позвонка
При травме шеи необходимо полностью обездвижить голову и шею пострадавшего. Если пострадавший находится в автомобиле, следует сначала надежно зафиксировать шею, а уже затем доставать его из транспортного средства. Для фиксации применяют специальные шины. При отсутствии шин можно использовать самодельный воротник из нескольких слоев ваты, завернутой в марлю, главное – чтобы он надежно фиксировал поврежденный отдел и при этом не препятствовал дыханию. Самостоятельное вправление подвывиха категорически запрещается, манипуляцию может проводить только квалифицированный специалист в условиях стационара.
Процедуру желательно осуществлять в ранние сроки, поскольку с течением времени нарастает отек мягких тканей, и вправление подвывиха становится затруднительным. Обычно применяется петля Глиссона. Пациента укладывают на спину с небольшой плоской подушкой под плечами. Возможно как постепенное вправление с использованием небольшого груза, так и одномоментная манипуляция, во время которой травматолог при помощи петли осуществляет тягу, а затем производит разворот головы.
В момент вправления слышится характерный негромкий щелчок, пациент отмечает уменьшение боли и исчезновение препятствия движениям. Из-за повреждения связочного аппарата после вправления легко может возникнуть повторный подвывих, поэтому больному запрещают двигать головой и накладывают воротник Шанца или краниоторакальную повязку на срок от 2 недель до 3 месяцев (в зависимости от уровня и характера подвывиха). После вправления обязательно выполняют контрольную рентгенографию.
В последующем используют лекарственную терапию, физиолечение, массаж и ЛФК. По показаниям для расслабления мышц шеи назначают толперизон, для нормализации деятельности нервной системы и улучшения кровообращения – витамины группы В, для улучшения микроциркуляции – пентоксифиллин. Массаж может применяться с первых дней после травмы, его цель – расслабление мышц, улучшение питания и кровоснабжения тканей. Используются преимущественно щадящие методики – поглаживания и растирания.
Занятия ЛФК начинают сразу после вправления и продолжают вплоть до выздоровления. На начальном этапе выполняют только упражнения для плеч и надплечий. После снятия воротника Шанца в комплекс добавляют движения шеей. Все упражнения необходимо делать осторожно и аккуратно, постепенно увеличивая нагрузку. Одновременно с занятиями ЛФК применяют физиотерапевтические восстановительные методики: электрофорез с новокаином, ультразвук и тепловые процедуры.
Читайте также:
