Рентгенограмма, КТ, МРТ при переломе надколенника
Обновлено: 03.05.2024
Рентгенограмма, КТ, МРТ при переломе надколенника
а) Визуализация:
1. Общая характеристика:
• Основные диагностические критерии:
о Светлая линия перелома ± смещение осколка при рентгенографии
о Высоко лежащий надколенник:
- Следует искать небольшой отрыв нижнего полюса
о Низко лежащий надколенник:
- Следует искать небольшой отрыв верхнего полюса
• Локализация:
о Поперечный перелом обычно локализуется по средней линии надколенника
о Отрывные переломы могут возникнуть на любой границе надколенника
• Размер:
о Варьирует от крохотного отрывного осколка до крупных осколков со смещением
• Морфология:
о Поперечный (в 50-60% случаев)
о Звездчатый (оскольчатый) перелом (в 30-35% случаев)
о Вертикальный (в 12-17% случаев)
о Краевой отрыв (сухожилие четырехглавой мышцы, надколенника, мест прикрепления удерживателей колена)
о Коано-хрящевая травма
о Рукавная травма надколенника (у детей):
- Отрыв верхнего или нижнего полюса, прикрепленного к неокостеневшему хрящу и компоненту суставной поверхности
- Чаще всего перелом надколенника возникает у пациентов младше 16 лет
(Слева) Рентгенография коленного сустава в передне-задней проекции: определяется перелом нижней поверхности надколенника с отсутствием смещения. Переломы с отсутствием смещения зачастую проще визуализировать в передне-задней проекции чем переломы со смещением.
(Справа) При рентгенографии в боковой проекции у этого же пациента определяется поперечный перелом нижней поверхности надколенника с отсутствием смещения. Поперечные переломы иногда возникают вследствие насильного разгибания при сокращении четырехглавой мышцы. (Слева) На рентгенографии в передне-задней проекции определяется продольный перелом надколенника вследствие прямого удара. Острые края перелома позволяют отличить такую травму от надколенника, состоящего из двух частей.
(Справа) МРТ, выполненная после падения на колено, РDВИ, режим подавления сигнала от жира, аксиальный срез: определяется продольный перелом надколенника. Края осколков перелома острые, в них отсутствуют признаки склероза. Отмечается обширный отек костного мозга и разрыв суставного хряща. (Слева) При рентгенографии в передне-задней проекции определяется надколенник, состоящий из двух частей. Края дополнительного центра окостенения гладкие и ровные. Дефект надколенника зачастую крупнее чем вторичный центр, в отличие от перелома, который бы соответствовал по размеру.
(Справа) МРТ РDВИ, режим подавления сигнала от жира, аксиальный срез: определяется надколенник, состоящий из двух частей. Обратите внимание не неровный синхондроз между дополнительным центром окостенения и самим надколенником. Вокруг этого места отсутствует отек. Вышележащий суставной хрящ не поврежден.
2. Рентгенография при переломе надколенника:
• Боковая проекция:
о Поперечная линия перелома ± диастаз
о Перелом со смещением и формированием осколков
о Нарушение конгруэнтности суставной поверхности
о Небольшой оторванный осколок:
- Полюс: верхний или нижний
- ± визуализация костного отрыва при рукавном переломе о Высоко лежащий надколенник:
- Высокий надколенник (соотношение высоты надколенника по отношению к сухожилию <0,8)
- Предполагается разрыв сухожилия надколенника
- Необходимо искать небольшой перелом нижнего полюса
- Также наблюдается при рукавном переломе
о Низко лежащий надколенник:
- Низкий надколенник (соотношение высоты надколенника по отношению к сухожилию >0,8)
- Предполагается разрыв сухожилия четырехглавой мышцы
- Необходимо искать небольшой перелом верхнего полюса
- Также наблюдается при рукавном переломе
о Мягкотканное образование или сокращенные сухожилия
о Выпот в суставе
• Рентгенография в передне-задней и в проекции восходящего солнца/аксиальной проекции:
о Перелом со смещением и осколками
о Продольная линия перелома
3. КТ при переломе надколенника:
• Схожая с рентгенографией, но обладает лучшей чувствительностью в отношении небольших оторванных осколков
• Позволяет обнаружить отступ суставной поверхности
• Оценка бедренно-надколенниковой отклонения
• Внутрисуставные костные осколки
• Сопутствующий перелом бедренной/большеберцовой кости
4. МРТ при переломе надколенника:
• Линия перелома: гипоинтенсивный сигнал на Т1 ВИ и Т2ВИ
• Окружающий отек костного мозга
• Разрыв суставного хряща
• Выпот в суставе
• ± разрыв медиального/латерального удерживателя/медиаль-ной бедренно-надколенниковой связки
• ± ↑ интенсивности сигнала на Т2/слабость/нарушение целостности в области сухожилия надколенника и четырехглавой мышцы
• Костно-хрящевой перелом:
о Наличие транзиторного вывиха надколенника:
- Ушиб кости (↑ интенсивности сигнала на Т2) медиального отдела надколенника и/или латерального мыщелка
- ± разрыв/травма (↑ интенсивности сигнала на Т2/наруше-ние целостности) медиального удерживателя, медиальной бедренно-надколенниковой связки и широкой медиальной косой мышцы
о Гипоинтенсивный осколок в суставной щели или по соседству с надколенником на всех последовательностях
о Выпуклая деформация нижнемедиальной поверхности надколенника характерна для транзиторного вывиха
• Рукавный перелом:
о Отделение путем окостенения хряща, соединяющего надколенник и сухожилие
о Задний суставной хрящ (рукав) надколенника следует за осколком полюса и отделяется от надколенника
о Гипоинтенсивный хрящ ± костный осколок в суставной щели или рядом с надколенником на всех последовательностях
о Наличие крупного хрящевого фрагмента (у пациентов
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография в боковой проекции является более чувствительной, но не позволяет обнаружить продольный или костно-хрящевой перелом
о МРТ для оценки:
- Костно-хрящевая травма
- Рукавный отрыв надколенника
- Сопутствующий разрыв сухожилия и удерживателя
о КТ для многооскольчатого перелома
• Советы по протоколу исследования:
о Рентгенография:
- Для визуализации продольного перелома используется проекция «восходящего солнца»
(Слева) MPT PDBИ, режим подавления сигнала от жира, аксиальный срез: определяется отек костного мозга вокруг синхондроза надколенника, состоящего из двух частей. Такие признаки могут протекать бессимптомно и обычно возникают при движении в области прямой травмы. Вышележащий хрящ не поврежден.
(Справа) КТ кости, аксиальный срез: определяется необычный коронарно-ориентированный перелом надколенника. Отмечалось небольшое раздробление данного перелома, которое возникло в результате прямого удара. Обратите внимание на отступ суставной поверхности. (Слева) КТ кости, реконструкция сагиттального среза: определяется перелом надколенника вокруг надколенникового компонента тотального протеза колена. Отмечается обширный артефакт уплотнения луча от бедренного компонента протеза.
(Справа) КТ у мальчика 15 лет после травмы колена, реконструкция сагиттального среза: определяется дефект суставной поверхности надколенника и небольшое внутрисуставное тело. Эти признаки при рентгенографии не визуализируется. (Слева) МРТ колена, PDBИ, сагиттальный срез: определяется рукавный отрыв сухожилия четырехглавой мышцы от верхнего полюса надколенника. Обратите внимание на скопление жидкости между оторванным периостальным и кортикальным слоем надколенника.
(Справа) МРТ коленного сустава после прямой травмы в область его передней поверхности, PDBИ, режим подавления сигнала от жира, сагиттальный срез: определяется вколоченный костно-хрящевой перелом суставной поверхности бедренной кости и отек костного мозга надколенника вследствие перелома.
в) Дифференциальная диагностика перелома надколенника:
1. Надколенник, состоящий из двух и более частей:
• Вторичный центр(ы) окостенения обычно в области верхнебоковой поверхности надколенника
• Гладкие края при рентгенографии
• Костные осколки не целостные, а лежащий сверху хрящ гладкий
• У 2-8% людей (симптомы только у 2% пациентов)
• М:Ж = 9:1
• В 40-45% случаев двусторонний: необходимо учесть данные рентгенографии другого коленного сустава
• Синхондроз вторичных центров окостенения может быть травмирован
2. Задний дефект надколенника:
• Костный дефект задней поверхности надколенника, покрытой суставных хрящом
• Вариант развития
• Локализация: верхнебоковая
• Обычно бессимптомный
• Отсутствие линии перелома
3. Хондромаляция надколенника:
• Отсутствие линии перелома
4. Болезнь Синдинга-Ларсена-Йоханссона:
• Различное изменение интенсивности сигнала ± дробление края надколенника
5. Нарушение подавления сигнала от жира:
• Визуализируется в последовательностях аксиальных > сагиттальных PD ВИ или Т2 ВИ в режиме подавления сигнала от жира
• Искусственное ↑ интенсивности сигнала имитирует отек костного мозга
• Отсутствие отека на других последовательностях
(Слева) МРТ после транзиторного вывиха надколенника у пациента 15 лет, PDВИ, режим подавления сигнала от жира, аксиальный срез: определяется отрыв медиального кортикальною слоя надколенника в области прикрепления медиальной бедренно-надколенниковой связки/удерживателя. Отмечается окружающий отек костного мозга и выпот в суставе.
(Справа) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: у трекового и полевого бегуна определяется отрыв латерального полюса надколенникам вследствие чрезмерного растяжения латеральной широкой мышцы. Подобные отрывы часто при рентгенографии не визуализируются. (Слева) МРТ PDBИ, сагиттальный срез: определяется костный отрыв нижнего полюса надколенникам с травмой сухожилия надколенника. Такие травмы обычно являются результатом механизма растяжения, но могут определяться и после прямот удара по передней поверхности колена.
(Справа) При рентгенографии в боковой проекции определяется оскольчатый перелом надколенника, подвергнувшийся чрезмерному растяжению. Воздух в коленном суставе указывает на то, что это открытая травма: обязательно необходимо хирургическое восстановление. (Слева) МРТ PDBИ, сагиттальный срез: у пациента после недавнего хирургическою восстановления передней крестообразной связки с аутотрансплантацией сухожилия надколенника определяется послеоперационные изменения в сухожилии надколенникам. Отмечается перелом надколенника со смещением.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, аксиальный срез: определяется продольный перелом надколенника со смещением вследствие прямот удара. Также отмечается ушиб задней поверхности латеральною мыщелка бедренной костим.
д) Клинические особенности:
1. Проявления:
• Наиболее распространенные признаки/симптомы:
о Боль, отек и ↓ силы разгибания
о Значительный выпот в суставе или гемартроз
о Невозможность поднять вытянутую ногу
о Точечная болезненность над надколенником
о Дефект гладкой кортикальной поверхности надколенника при пальпации
2. Демография:
• Возраст:
о Рукавный отрыв надколенника наиболее часто возникает у детей
• Эпидемиология:
о 1% всех переломов скелета
о Большинство является прямыми переломами
о Костно-хрящевой перелом с бедренно-надколенниковым смещением в 5% случаев
3. Течение и прогноз:
• Постоянная боль и артрит приблизительно у 50% пациентов
• Хорошие/превосходные результаты хирургического лечения в 50-80% случаев
• Пателлэктомия → нестабильность колена и ↓ силы разгибания
4. Лечение:
• Хирургическое:
о Показания:
- Отделение осколков перелома >3 мм
- Нарушение конгруэнтности суставной поверхности >2 мм
- Разрыв разгибательного аппарата
- Открытый перелом
о Цели: восстановление разгибательного аппарата и уменьшение выраженности осложнений (артрит)
о Методы: фиксация стягивающей петлей, фиксация церкляжной проволокой, фиксация винтами, частичная/тотальная пателлэктомия:
- Улучшенная фиксация стягивающей петлей: в большинстве случаев обеспечивает стабильную фиксацию поперечного перелома
• Консервативное: шинирование/наложение гипса в положении разгибания на 4-6 недель
е) Диагностическая памятка:
1. Следует учесть:
• Разрыв разгибательного аппарата при высоко или низко лежащем надколеннике
• Транзиторный вывих колена с медиальным отрывом или вколачиванием нижнемедиальной поверхности надколенника
2. Советы по интерпретации изображений:
• Рентгенография в передне-задней проекции зачастую ложнонегативная
• Крохотный оторванный осколок может предвещать существенную травму мягких тканей
3. Рекомендации по отчетности:
• Обнаружение смещения осколка на >3 мм
• Для оценки крупных фрагментов хряща при рукавных отрывах у детей
ж) Список использованной литературы:
1. Della Rocca GJ: Displaced patella fractures. J Knee Surg. 26(5):293-9, 2013
2. Dupuis CS et al.: Injuries and conditions of the extensor mechanism of the pediatric knee. Radiographics. 29(3):877-86, 2009
3. Gupta RR et al: Patellar sleeve fractures in children: a case report and review of the literature. Am J Orthop. 35(7):336-8, 2006
Диагностика перелома надколенника на снимках МРТ и КТ колена
К перелому надколенника (перелому коленной чашечки) приводят:
- Прямая травма: столкновение автомобилей (повреждение о приборную панель автомобиля) или падение на согнутое колено
- Непрямая травма (редко): внезапное сгибание с полным сокращением четырехглавой мышцы, перелом при ударе в надколенник
- Разделяются на поперечные и косые (60%; обычно связаны с прямой травмой), продольные (15%), мультифрагментарные (звездчатые или оскольчатые переломы надколенника со смещением) и отрывные переломы верхнего и нижнего полюса надколенника (в связи с прямой или непрямой травмой, часто у детей).
Какой метод диагностики перелома надколенника выбрать: МРТ, КТ, рентген
Метод выбора
Что покажут рентгеновские снимки при переломе надколенника
- Рентгенологическое исследование коленного сустава в прямой и боковой проекциях, тангенциальная (касательная) проекция надколенника
- Линия перелома
- Могут определяться внутрисуставные свободные тела
- Низкий надколенник ( patella baja ) при разрыве сухожилия четырехглавой мышцы бедра
- Высокий ( patella alta ) надколенник при разрыве собствен¬ной связки надколенника.
Что покажут снимки КТ колена при переломе надколенника
- КТ проводится только при наличии расхождений между данными рентгенологического исследования и клиническими проявлениями, или наличии подозрения на свободное тело в суставной щели.
Что покажут снимки МРТ колена при переломе надколенника
- МРТ проводится, если имеются подозрения на вывих надколенника или повреждение сухожилия четырехглавой мышцы/связки надколенника
- При вывихе надколенника - ушиб вдоль нижнемедиального края надко¬ленника и переднего края латерального мыщелка бедренной кости
- Оценка внутренней поддерживающей связки надколенника (отрыв от места прикрепления к надколеннику или бедренной кости)
- Костно-хрящевые фрагменты
- Утолщение надколенника
- Разрушение надколенника
- Волнообразное изображение волокон при разрыве сухожилия четырехглавой мышцы или собственной связки надколенника.


а, b Поперечный закрытый перелом надколенника. Рентгенологическое исследование надколенника в прямой (а) и боковой(b) проекциях.
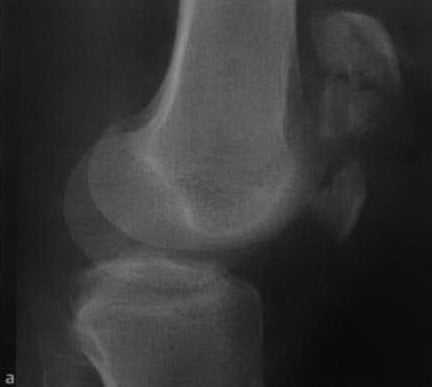

а,b Оскольчатый перелом надколенника со смещением. Рентгенологическое исследование надколенника в боковой (а) и прямой (b) проекциях. Звездчатый перелом с расхождением фрагментов проксимально и дистально.
Клинические проявления
- Наличие травмы в анамнезе
- Припухлость мягких тканей
- Пальпируемая ступенька в месте перелома
- Гемартроз
- Ощущение нестабильности сустава.
Методы лечения и реабилитация после перелома надколенника
Консервативная терапия: при переломах без смещения (трещина, продольный перелом, подапоневротический перелом)
- Иммобилизация в цилиндрической гипсовой лонгете на 4 нед.
Хирургическое лечение: при поперечных переломах и переломах со смещением
- Фиксация натягивающейся проволокой (возможно сочетание с наложением серкляжа) для противодействия усилию натяжения от четырехглавой мышцы бедра и обеспечения сопоставления фрагментов под давлением
- Фиксация винтом при продольном или поперечном переломе
- Оскольчатые переломы могут вестись с использованием спиц Киршнера, наложения серкляжа в виде окружности или восьмерки или с использованием сопоставления фрагментов рассасывающимся шовным материалом через отверстия, полученные при высверливании дрелью
- Как последнее средство используется удаление надколенника
- Ранняя послеоперационная мобилизация.
Течение и прогноз
- В 70% случаев очень благоприятный исход
- Последствия после лечения перелома коленной чашечки в 30% случаев болевой синдром при физической нагрузке или постоянный болевой синдром, дегенеративные изменения сустава, хроническая болезненность со снижением прочности и функции
- Неблагоприятные исходы характерны для дистальных поперечных раздробленных и оскольчатых переломах надколенника со смещением.
Что хотел бы знать лечащий врач
- Тип перелома с/без смещения костных фрагментов.
Какие заболевания имеют симптомы, схожие с переломом надколенника
Двойной или множественный надколенник
- Типичное расположение верхнебоковой части надколенника
- Костные фрагменты (два или множественные) не могут быть сопоставлены вместе (в отличие от перелома)
Перелом надколенника
Переломы надколенника - нарушение целостности коленной чашечки в результате травматического воздействия. Патология сопровождается припухлостью колена и болью, усиливающейся при сгибании ноги в коленном суставе, ограничением разгибания голени. При повреждениях со смещением ходьба становится невозможной. Диагностика включает рентгенологическое исследование, при необходимости МРТ и пункцию коленного сустава. Переломы надколенника без смещения лечатся путем фиксации гипсовой шиной, при наличии смещения требуется операция.
МКБ-10

Общие сведения
Переломы надколенника составляют 1,5% от общего количества переломов. Чаще встречаются у людей среднего и пожилого возраста, обычно являются результатом уличной травмы. Нередко сопровождаются выраженным смещением отломков, обусловленным тягой четырехглавой мышцы бедра. Характеризуются достаточно благоприятным прогнозом. Лечение патологии осуществляют врачи-травматологи.
Причины
Обычно перелом надколенника становится результатом прямой травмы при падении на согнутое колено или ударе коленной чашечкой об острый и твердый предмет. Перелом в результате непрямой травмы возможен при внезапном резком сокращении четырехглавой мышцы бедра. Выделяют смешанный механизм перелома, возникающий при сочетании элементов прямой и непрямой травмы. Перелом надколенника часто сочетается с повреждением бокового сгибательного аппарата – сухожильных волокон четырехглавой мышцы бедра. При разрыве сухожилий отмечается выраженное расхождение отломков надколенника.
Патанатомия
Надколенник – плоская округлая кость, расположенная на передней поверхности коленного сустава. К верхней части надколенника (коленной чашечки) прикрепляются сухожилия всех головок четырехглавой мышцы бедра, к нижней – собственная связка надколенника. С наружной и внутренней стороны кость поддерживается боковыми связками.
Своей гладкой внутренней поверхностью коленная чашечка прилегает к надколенниковой поверхности бедренной кости. Шероховатая наружная поверхность надколенника покрыта сухожильными волокнами. Надколенник защищает колено при травмах и выполняет функцию блока, увеличивающего силу четырехглавой мышцы бедра.
Классификация
Выделяют закрытые и открытые (сообщающиеся с через рану с внешней средой) переломы надколенника. В зависимости от локализации специалисты в сфере травматологии и ортопедии подразделяют переломы надколенника на продольные, поперечные, оскольчатые, краевые. Чаще всего наблюдаются поперечные переломы коленной чашечки, реже – краевые, очень редко – продольные. Все переломы надколенника, за исключением краевых переломов верхушки, являются внутрисуставными.
Симптомы перелома надколенника
Наблюдается выраженная припухлость в области коленного сустава. При ощупывании выявляется резкая болезненность, щель между отломками, гемартроз (кровь в коленном суставе). Иногда определяется патологическая подвижность и хруст (крепитация) костных отломков. Боли резко усиливаются при попытке сгибания колена. Активное разгибание голени невозможно или резко ограничено. При переломе без смещения пациент сохраняет способность ходить, однако ходьба сопровождается выраженными болевыми ощущениями. Перелом надколенника со смещением исключает ходьбу, поднятие выпрямленной конечности и активные движения в суставе.
Диагностика
Диагноз перелома надколенника устанавливается в ходе консультации травматолога на основании характерной клинической картины и данных рентгенографического исследования. Дополнительно проводится МРТ коленного сустава. Гемартроз подтверждает диагностическая пункция сустава. Перелом надколенника дифференцируют от разрыва собственной связки надколенника, разрыва сухожилия четырехглавой мышцы, травматического артрита и препателлярного бурсита. Во всех указанных случаях отсутствует щель между отломками, выявляется баллотирование коленной чашечки, надколенник смещается полностью.
В отдельных случаях перелом надколенника приходится дифференцировать с аномалией развития коленной чашечки – разделенным надколенником (patella partita). В отличие от перелома надколенника при patella partita в анамнезе отсутствует травма, нет резких болей, щель между костными фрагментами ровная, закругленная. Patella partita, как правило, выявляется с двух сторон.
Лечение перелома надколенника
При повреждении без смещения или со смещением не более, чем на 0,5 см, показано консервативное лечение – фиксация конечности задней гипсовой шиной на срок 2-3 недели. Пациенту разрешают ходить на костылях. После снятия шины назначают лечебную физкультуру, массаж и физиолечение: УВЧ, электрофорез, магнитолазеротерапия и др. Трудоспособность восстанавливается через 1,5-2 месяца.
Перелом надколенника со смещением отломков более, чем на 0,5 см является показанием к операции. Могут применяться различные методики с использованием шва мягких тканей, костного шва и мышечно-сухожильной пластики. Самый популярный метод – операция Берже-Шультце (сближение отломков с последующим прошиванием мягких тканей вокруг надколенника). Срок иммобилизации в послеоперационном периоде составляет 1 месяц. После снятия гипсовой шины назначают массаж, физиопроцедуры и лечебную гимнастику.
При многооскольчатых переломах в некоторых случаях (наличие мелких отломков, невозможность восстановления надколенника) применяют иссекающие операции – удаление костных фрагментов или всего надколенника. Если есть возможность сохранить коленную чашечку, иссекающие операции проводить не рекомендуется.
Прогноз и профилактика
Прогноз обычно благоприятный, функции конечности полностью восстанавливаются. Сроки нетрудоспособности зависят от тяжести повреждения и колеблются от 2 месяцев при неосложненных переломах надколенника до 3 месяцев при переломах с повреждением сухожилия четырехглавой мышцы бедра. Профилактика предусматривает проведение мероприятий по предупреждению уличного травматизма, особенно – в зимнее время года.
1. ереломы надколенника и их лечение: учебно-методическое пособие/ Загородний Н.В., Хиджазин В.Х, Абдулхабиров М.А., Солод Э.И., Футрык А.Б. - 2017
Рентгенограмма, КТ, МРТ при отрывной травме колена
а) Терминология:
1. Аббревиатуры:
• Передняя крестообразная связка (ПКС); задняя крестообразная связка (ЗКС); медиальная коллатеральная связка (МКС); малоберцовая коллатеральная связка (МБКС); подвздошно-большеберцовый пучок (ПБП); медиальная бедренно-надколенниковая связка (МБНС); переднебоковая связка (ПБС)
2. Определения:
• Дугообразный признак: отрыв кончика шиловидного отростка малоберцовой кости в области прикрепления комплекса дугообразной связки
• Перелом Сегонда: отрыв каймы кортикального слоя латеральной поверхности большеберцовой кости вследствие отрыва ПБС:
о Иногда поражается более передний ПБП
о Часто сочетание с разрывом ПКС
о ПБС является ключом к пониманию анатомической структуры; формально она считается латеральной связкой капсулы
• Обратный прелом Сегонда: отрыв глубокого компонента капсулы МКС в области медиальной каймы большеберцовой кости:
о Разрыв или отрыв ЗКС от большеберцовой кости
• Повторные растяжения/состояния, приводящие к отрывам:
о Болезнь Озгуда-Шлаттера: в области прикрепления сухожилия надколенника к бугорку большеберцовой кости
о Синдром Синдинга-Ларсена-Йоханссона: в месте начала сухожилия надколенника в области его нижнего полюса
б) Визуализация:
1. Общая характеристика:
• Основные диагностические критерии:
о Небольшой смещенный костный осколок в области прикрепления связки или сухожилия
• Локализация:
о Кортикальное прикрепление связок или сухожилий к различным местам вокруг колена
о ПКС:
- Дистальная (часто): передняя медиальная ость большеберцовой кости
- Проксимальная (редко): латеральная задняя верхняя поверхность межмыщелковой вырезки
о ЗКС:
- Дистальная (часто): задняя поверхность верхней суставной поверхности большеберцовой кости
- Проксимальная (редко): медиальная передняя верхняя поверхность межмыщелковой вырезки
о МКС:
- Проксимальная: медиальный мыщелок бедренной кости дистально от бугорка приводящих мышц
- Дистальная:
Глубокие волокна: проксимальная медиальная поверхность большеберцовой кости в области линии сустава (обратная травма Сегонда)
Поверхностные волокна: медиальная поверхность большеберцовой кости на 5 см ниже сустава
о КМБС:
- Проксимальная: латеральный мыщелок бедренной кости
- Дистальная (объединенное сухожилие двуглавой мышцы): головка малоберцовой кости
о ПБС: латеральная кайма большеберцовой кости (травма Сегонда)
о ПБП: бугорок Жерди (переднебоковая поверхность большеберцовой кости в области линии сустава)
о Комплекс дугообразной связки: кончик головки малоберцовой кости (шиловидный отросток)
о Сухожилие полуперепончатой мышцы: заднемедиальная кайма большеберцовой кости
о Проксимальное сухожилие надколенника: нижний полюс надколенника → рукавный перелом надколенника
о Сухожилие надколенника:
- Проксимальное: нижний полюс надколенника → рукавный перелом надколенника
- Дистальное: бугорок большеберцовой кости; зачастую крупный осколок
о МБНС: медиальный полюс надколенника
• Размер:
о Осколки варьируют от крохотных до >1 см в размере
(Слева) При рентгенографии в боковой проекции у пациента 9 лет определяется острый отрыв ПКС в области прикрепления к большеберцовой кости Б. Обратите внимание на продолговатую форму осколка не передне-задней оси колена, что характерно для этой травмы. Отмечается выпот в суставе.
(Справа) При рентгенографии в передне-задней проекции у этого же пациента определяется оторванный осколок, вклиненный между остями большеберцовой кости. Размер и смещение осколка являются важными факторами для тактики хирургического лечения. (Слева) MPT PDBИ, сагиттальный срез: у этого же пациента визуализируется оторванный костный осколок и его взаимосвязь с самой большеберцовой костью. На этой томограмме визуализируются некоторые волокна ПКС. Отрывы остей большеберцовой кости со смещением могут охватывать мягкотканные структуры, к примеру, мениски. Также визуализируется ЗКС.
(Справа) При рентгенографии в передне-задней проекции у другого пациента определяются слабовыраженные признаки отрыва ЗКС от большеберцовой кости. Криволинейное просветление, распространяющееся над остями большеберцовой кости иногда является единственным признаком при рентгенографии в передне-задней проекции. (Слева) MPT PDBИ, сагиттальный срез: определяется оскольчатый отрывной перелом дисталь -ного места прикрепления ЗКС. Такая травма иногда является следствием механизма переразгиба-ния.
(Справа) КТ, сагиттальный срез: определяется костный отрыв ЗКС в области ее прикрепления к бедренной кости, что является очень редкой травмой. Осколки четко не визуализировались на рентгенографии. Костные отрывы ЗКС обычно возникают в области прикрепления к большеберцовой кости, но составляют
2. Рентгенография при отрывной травме колена:
• Часть кости в области прикрепления связки или сухожилия
3. КТ при отрывной травме колена:
• Схожая картина с рентгенографией; ↑ чувствительности в отношении небольших осколков
4. МРТ при отрывной травме колена:
• Небольшой оторванный осколок кортикального слоя может плохо визуализироваться
• Наличие осколка отличает истинную травму связки/сухожилия
• Изредка отмечается отек костного мозга в области взятия костного трансплантата
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография позволяет обнаружить большинство отрывных травм
о МРТ для более точного выявления сопутствующих травм связок
• Советы по протоколу исследования:
о При подозрении на транзиторный вывих надколенника необходимо использовать проекцию «восходящего солнца»
(Слева) При прицельной рентгенографии в боковой проекции у мальчика 9 лет с болью после падения определяется отрыв передненижнего кортикального слоя надколенника. Рукавные переломы надколенника могут не визуализироваться в этой локализации или на самом краю нижней поверхности надколенни ка.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, сагиттальный срез: у этого же пациента подтверждена острая природа травмы, а также отмечается гиперинтенсивный отек осколка и нижележащего надколенника. Пациент был достаточно взрослым, поэтому сопутствующего повреждения растущего хряща не произошло. (Слева) При рентгенографии в косой проекции определяется дугообразный признак, криволинейный костный осколок, берущий начало от кончика шиловидного отростка малоберцовой кости. Это указывает на отрыв комплекса дугообразной связки и травму заднебоковых структур и часто сочетается с травмой крестообразной связки.
(Справа) При рентгенографии в боковой проекции определяется дробление и проксимальное смещение бугорка большеберцовой кости, а также дефект в области забора трансплантата. Переломы бугорка большеберцовой кости иногда вовлекают и передний эпифиз большеберцовой кости. (Слева) При рентгенографии колена в проекции восходящего солнца определяется отрывной осколок, берущий начало латеральнее надколенника, что свидетельствует о разрыве латерального удерживателя надколенника. При медиальной локализации этот признак указывал бы на отрыв медиальной бедренно-надколенниковой связки и на транзиторный вывих надколенника.
(Справа) MPT PDBИ, режим подавления сигнала от жира, аксиальный срез: у пациента 11 лет после травмы колена определяется отрыв МБНС от надколенника. Это происходит обычно вследствие транзиторного вывиха надколенника.
в) Дифференциальная диагностика отрывной травмы колена:
1. Разрыв связки:
• Может разрываться в области прикрепления к кости
2. Перелом вследствие прямого удара:
• Кортикальный перелом с отсутствием отрыва связки
3. Гетеротопическое окостенение:
• Может сформироваться вдоль прикрепления связки или сухожилия
4. Внутрисуставное тело:
• В пределах сустава
г) Клинические особенности. Проявления:
• Типичные признаки/симптомы:
о Боль в области отрыва
о Симптомы и данные физикального обследования, свидетельствующие о нестабильности связок
д) Диагностическая памятка:
1. Следует учесть:
• Сопутствующие травмы (например, разрыв ПКС при отрыве Сегонда, крестообразная связка и другие заднебоковые структуры при дугообразном отрыве)
2. Советы по интерпретации изображений:
• Отрыв следует считать «верхушкой айсберга»; небольшой осколок перелома может «скрывать» более тяжелую травму
3. Рекомендации по отчетности:
• В заключение необходимо указать наличие вклиненных осколков
е) Список использованной литературы:
1. Merrow АС et al: Avulsion fractures of the pediatric knee. Pediatr Radiol. 44(1):1436-45; quiz 1433-6, 2014
МРТ перелома что показывает
МРТ – безвредное и информативное исследование организма. Рассмотрим, видны ли на МРТ переломы, в каких случаях обосновано это обследование, лучше по сравнению с другими методами визуализации.
Показывает ли МРТ перелом костей?
МРТ показывает состояние всех тканей организма, но чем больше в них процентное содержание воды или жира, тем более яркими и светлыми они получаются на МР снимках. Кости имеют вид темных структур. МРТ перелома показывает изменение структуры кости, линию перелома, но на снимках КТ костная ткань получается более яркая, детализированная. Для изучения костной патологии предпочтительным методом остается КТ.
Исключение составляют случаи, когда нельзя использовать лучевое воздействие на организм:
- обследование детей, беременных;
- подозрение на сопутствующую патологию мягких тканей, которую хорошо видно и можно изучить только на МРТ.
Самым быстрым, простым методом диагностики переломов, который доступен даже в небольших районных больницах, остается рентген. Степень информативности этого метода ниже, чем у КТ или МРТ, поэтому первичная диагностика при помощи рентгена часто требует дальнейшего уточнения диагноза при помощи томографии. Если у врача остаются вопросы после изучения рентгеновского снимка, он назначит пациенту пройти МРТ или КТ в зависимости от клинической картины:
Если имеются боли, отек, нарушения чувствительности, парезы, велика вероятность того, что костные структуры сдавливают нерв или спинной мозг. Лучшим методом диагностики станет МРТ.
Если перелом не был спровоцирован серьезной травмой, скорее всего, речь идет о патологическом переломе. Нарушение целостности кости легче наступает при остеопорозе, в месте опухолевого поражения. Большинство опухолей в костях являются метастазами из первичного очага во внутренних органах (из молочной железы, легких, почек, щитовидной железы, простаты). Перелом кости может стать первым симптомом, который проявит наконец серьезное заболевание, а может произойти спустя несколько лет после успешного оперативного удаления первичного очага. МРТ для изучения опухолей – точный, информативный, достоверный метод, намного превосходящий рентген диагностику. Для уточнения характера выявленных изменений используют введением контраста. Снимки дают представление врачу о природе опухоли, ее структуре, размерах, воздействии на рядом расположенные ткани. Бывает так, что перелом при неправильном срастании тканей становится причиной опухоли. На МРТ при этом можно выявить вздутие кости, изменение ее структуры, ячеистость.
Отдельного внимания заслуживают травмы кисти, стопы. Здесь кости имеют небольшие размеры. Тени их накладываются одна на другую. Оценить состояние костной ткани гораздо точнее можно на трехмерных снимках МРТ и КТ, чем на плоскостных рентгеновских. На МРТ кроме костных нарушений будут видны также сдавление или разрыв нервов, сухожилий, отек, воспаление мышц, суставов.

На Т2-ВИ в сагиттальной и корональной плоскостях определяется стресс-перелом дистальных отделов малоберцовой кости.
МРТ выявляет скрытые переломы. Это такие случаи, когда рентген не покажет линию перелома несмотря на то, что она есть. Если после травмы боли не проходят, а рентгеновский снимок не выявил никакой патологии, пациенту рекомендуют сделать МРТ соответствующей области.
С помощью МРТ более точно определяют свежие переломы: видны отек костной ткани, разрушение костных трабекул. МРТ хорошо дифференцирует свежие переломы от застаревших случаев.
Расшифровка и как выглядят переломы на снимке МРТ?
Плотное вещество кости лучше исследовать на снимках КТ. На МРТ снимках кость – самая темная ткань, на КТ – наиболее яркая и светлая. Зато МРТ лучше выявляет сопутствующие переломам повреждения костного мозга, спинного мозга, нервов, сухожилий, мышц, связок.
Свежие переломы всегда сопровождаются отеком мягких тканей вокруг костей, отеком самого вещества кости. На снимках это выглядит как затемнение без четких контуров.

На Т2-fs-ВИ в сагиттальной плоскости определяется разрыва пяточного сухожилия.
Если перелом произошел на месте опухолевого поражения кости, снимок МРТ показывает изменение структуры костной ткани. Для более детального изучения патологического очага применяют контрастную МРТ, интенсивно контрастируются места с опухолевыми изменениями на фоне здоровых тканей. Для этого в вену вводят контрастное вещество, основой которого является гадолиний. С током крови оно попадает во все ткани организма, накапливается в воспаленных, опухолевых очагах.
Кости черепа.
По МРТ можно определить перелом костей черепа. Кости свода плоские, видны на МРТ как темная тонкая полоска между кожей и мозговыми оболочками. При обследовании в разных проекциях можно обнаружить линии перелома. Однако они хорошо заметны и при обычной рентгенограмме. Она стоит дешевле и делается быстрее. Зато она не показывает, что происходит с мозгом и оболочками в результате травмы головы. На снимках МРТ можно определить, повреждены ли кроме костей мягкие структуры, есть ли гематомы, разрывы сосудов, очаги некроза, ушиб мозга. При травмах, которые сопровождаются неврологической симптоматикой, методом уточнения состояния головного мозга после перелома станет МРТ.
Перелом основания черепа, височных костей – всегда сложная травма. Она затрагивает множество структур, проходящих между костями, их отростками, внутри полостей. Наиболее полную картину после травмы черепа можно получить именно благодаря томографии на основе магнитного резонанса.
Верхние конечности
На МРТ направляют после рентгена, если перелом проходит в области кисти, лучезапястного сустава. Такие переломы наблюдаются при падении на вытянутую руку, особенно в детском и пожилом возрасте. Повреждения могут касаться также тазобедренного, локтевого, плечевого сустава, сопровождаться отрывом, ущемлением сухожилия, нерва.

МРТ тазобедренных суставов.
МР-признаки базисцервикального перелома шейки правой бедренной кости с наличием зон инфаркта головки и шейки правой бедренной кости, синовита правого тазобедренного сустава, отека окружающих мягких тканей справа.
МРТ хорошо визуализирует последствия травм и переломов:
- Сдавление мягких тканей костными отломками.
- Разрывы сухожилий, реактивный синовиит.
- Нарушение целостности сосудов, нервов.
- Посттравматический туннельный синдром запястья – человека беспокоят восходящие боли в руки, нарушения чувствительности, на поздних этапах слабость мышц.
- Нарушение целостности ладьевидно-полулунной связки, которое приводит к нестабильности сустава.
- Асептический некроз ладьевидной, полулунной костей.
- Артрит как следствие травмы.
- Атрофия Зудека.
Врач решает, нужно ли делать МРТ или КТ после перелома в каждом случае индивидуально.
На МРТ выявляют ушибы костей, при которых нет перелома на рентгене, а пациента беспокоит боль и отек мягких тканей. Снимки выявляют очаги остеонекроза, можно определить их стадию.
Изучают на МРТ случаи переломов, если повреждены мягкие ткани, внутрисуставные структуры, долго не проходит симптоматика после травмы несмотря на проводимое лечение. МРТ делают, если планируется оперативное вмешательство, а также для контроля достигнутых результатов лечения. МРТ снимки позволяют создавать трехмерные изображения стопы, колена, поэтому врач может увидеть линии перелома, не заметные на обычной рентгенограмме, изучить состояние каждой косточки.
Иногда травма или нарушение кровоснабжения в области суставов стопы приводит к асептическому некрозу одной из костей. МРТ обязательно покажет такие очаги.
Перед операцией по поводу лечения перелома шейки бедра, вертлужной впадины, делают МРТ.
Компрессионный перелом
Если на позвоночник действует большая сила, или ткани позвоночника ослаблены (остеопороз, патологические очаги), могут возникнуть компрессионные переломы тел позвонков. Такие изменения наблюдаются в 90 % случаев, когда падение или неудачное приземление на ноги привело к перелому позвоночника. Механизм травмы – одновременное сжатие и сгибание позвоночника. Перелом часто происходит при ДТП, падениях во время гололеда. При этом позвонки становятся клиновидными, приобретают сплющенную в переднем отделе форму. Задние отделы чаще сохраняют целостность и изначальную высоту.

МРТ пояснично-крестцового отдела позвоночника. На Т2-ВИ в сагиттальной плоскости определяется компрессионный перелом L1 позвонка на фоне остеопороза.
К более сложным нарушениям относят переломы оскольчатые, отрывные, взрывного типа. При них нарушается целостность любых отделов позвонка, имеется много осколков. Они нередко смещаются и вызывают компрессию спинного мозга.
МРТ покажет изменение формы позвонка, линию перелома, дефекты костной замыкательной пластины. Может меняться высота между позвонками. Если к перелому привела слабость костной ткани, на снимках кость выглядит более светлой из-за снижения содержания солей кальция между костными трабекулами.
Компрессионный перелом виден на рентгене при достаточной степени деформации позвонка, хорошо визуализируется на КТ во всех случаях. МРТ выгодно отличается тем, что показывает свежий перелом. Это определяет тактику лечения – максимально щадящий режим для спины, иммобилизация корсетом. Также он выявляет сопутствующую патологию дисков, грыжу, дегенеративные и воспалительные болезни позвоночника, суставов, спинного мозга и его оболочек, нервов, сосудов.
Нередко компрессионный перелом приводит к смещению позвонка и сдавлению спинного мозга или выходящих на этом уровне спинномозговых нервов.
Бывают и другие деформации тел позвонков. Они не связаны с травмой, вызваны врожденной аномалией костной системы.
При повреждении каких костей можно делать МРТ?
Наиболее часто МРТ назначают при повреждении костей черепа, позвоночника, таза, кистей, стоп, суставов. МРТ даст полезную информацию обо всех структурах, которые находятся вблизи костей и могли пострадать от травмы.
В травмпунктах и отделениях скорой помощи первым делом пациенту делают рентген. Если врач считает нужным, далее проводят МРТ или КТ. При подозрениях на внутричерепное кровоизлияние методом выбора в первые 6 – 8 часов после травмы будет КТ. В более поздние сроки определенные изменения будут видны и на снимках МРТ.
Как часто можно проходить магнитно-резонансную томографию при переломе?
Магнитно-резонансная томография не несет лучевой нагрузки на организм. На данный момент не выявлены никакие отрицательные последствия проведения МРТ для организма взрослого, детей, беременных. В качестве перестраховки избегают делать МРТ только в 1 триместре беременности. Вреда не представляют исследования в любых количествах. Нужно понимать, что это должно быть обоснованное обследование. В противном случае это станет бесполезной тратой денег и времени. Просто так в качестве профилактики или для скрининга не стоит назначать себе МРТ.

Как часто нужно делать МРТ, скажет врач. Между двумя обследованиями должно пройти столько времени, чтобы в тканях успели произойти заметные на снимках изменения. Так как костная ткань мало пластична, то изменения фиксируют обычно через 3 – 6 месяцев, чтобы проконтролировать, как зажил перелом, как срослись все структуры после операции.
Что лучше при переломе: рентген или МРТ?
Факт наличия перелома рентген устанавливает четко. Видна линия перелома, наличие или отсутствие смещения костей, отломки. Если этой информации врачу достаточно для успешного излечения, дальше ничего не назначают в плане диагностики.
Если перелом сложный, захватывает несколько структур, скорее всего врач больного направит на КТ. Если есть опасность повреждения мягкотканных структур, присутствуют симптомы сдавления нервов, онемение, слабость поврежденной части тела, более обоснованным будет назначение МРТ. В современной медицине это метод наиболее информативного и полного обследования любой анатомической области.
При выборе способа дальнейшего обследования врач учитывает противопоказания к КТ и МРТ. Так, компьютерная томография представляет собой один из вариантов рентгеновского обследования. Его не назначают детям, беременным, кормящим женщинам, ослабленным больным.
От МРТ как метода обследования места перелома придется отказаться, если у пациента:
Имплантированы металлические штифты, трансплантаты, искусственный водитель ритма, помпа для введения инсулина, кохлеарные протезы.
Эпилепсия, психическое заболевание.
Контраст нельзя вводить при беременности, при аллергической реакции на гадолиний, тяжелых болезнях почек.
В индивидуальном порядке решают случаи, когда больной страдает клаустрофобией, имеет сильные боли, не может долго лежать без движения. Тогда прибегают к седации при МРТ перелома. При больших массе и объеме тела обследование можно пройти на открытом томографе. С детьми старшего возраста проводят беседу, объясняют, как важно лежать, не двигаясь и слушать врача. Маленьких детей чаще вводят в поверхностный медикаментозный сон.
При назначении обследования врач руководствуется не только тем, покажет ли МРТ перелом, но и главным вопросом – узнать, какие еще изменения в организме вызвала травма:
есть ли кровоизлияние;
разрыв нервов, связок и сухожилий;
очаги некроза, деформация мягких тканей.
Эта информация будет влиять на выбор тактики лечения больного, поможет восстановить все функции организма в полном объеме.

Также выбор метода диагностики зависит от наличия оборудования в больнице, срочности обследования, финансовых возможностей пациента. Врач рекомендует оптимальный метод, а больной выбирает, где и когда он может пройти обследование. Лучше выбирать медицинские центры с современными томографами большой мощности, опытными специалистами. Это станет залогом точного определения диагноза и результативного лечения.
Читайте также:
