Внутричерепные дислокационные синдромы на КТ
Обновлено: 04.05.2024
а) Терминология:
1. Сокращения:
• Подфальксное вклинение (ПФВ)
• Нисходящее транстенториальное вклинение (ТТВ)
2. Определение:
• Вклинение структур головного мозга из одного отдела (нормально разделенного структурами свода черепа и/или структурами твердой мозговой оболочки) в другой
б) Визуализация:
1. Общие характеристики синдромов дислокации головного мозга:
• Лучший диагностический критерий:
о Существует несколько типов вклинения (признаки различны):
- ПФВ: смещены через среднюю линию бокового, III желудочка
- ТТВ: смещение височной доли над и в тенториальную вырезку
• Подфальксное вклинение:
о Наиболее распространенный тип вклинения
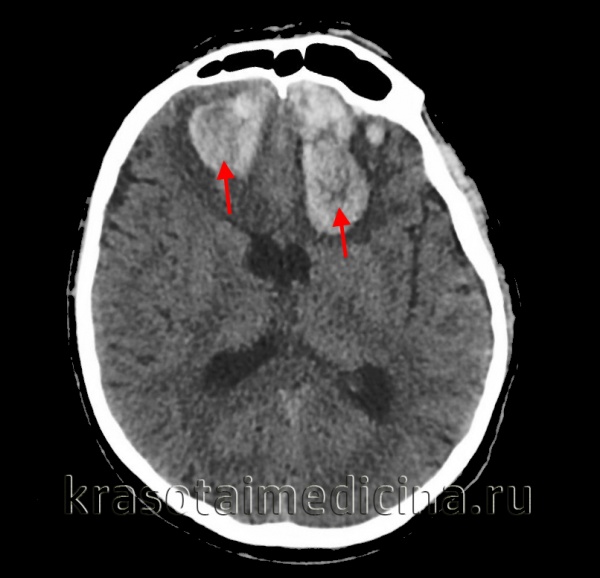
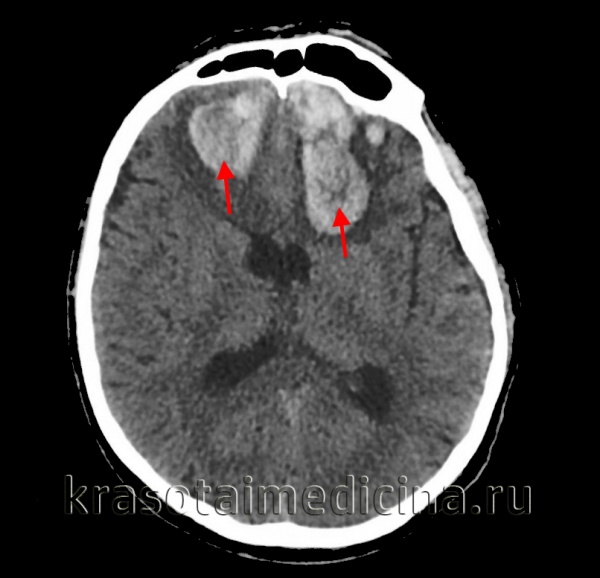
о Смещение поясной извилины под серп
о Компрессия ипсилатерального желудочка и его латеральное смещение с пересечением срединной линии
о Осложнения:
- Ранние: расширение контрлатерального желудочка вследствие обструкции на уровне отверстия Монро
- Поздние: смещение передних мозговых артерий (ПМА) -> компрессия о свободный край серпа → окклюзия → вторичный инфаркт
• Одностороннее транстенториальное вклинение (ТТВ):
о На втором месте по распространенности
о Смещение медиальной части височной доли медиально в вырезку:
- Раннее/легкое ТТВ: компрессия ипсилатеральной супраселлярной цистерны крючком головного мозга
- ТТВ средней степени тяжести: компрессия ипсилатеральной цистерны четверохолмия гиппокампом:
Смещение и легкая компрессия им среднего мозга
- ТТВ тяжелой степени: смещение медиальной части височной доли, переднего рога бокового желудочка книзу в верхнюю часть цистерны ММУ:
Полная компрессия супраселлярной цистерны
о Осложнения:
- Компрессия контрлатеральной части среднего мозга о намет мозжечка, может обусловить образование зарубки Кернохана:
Ипсилатеральная гемиплегия (симптом «ложной локализации поражения»)
Компрессия контрлатеральной ножки мозга о свободный край намета мозжечка, обусловленная масс-эффектом со стороны супратенториальных структур
- Кровоизлияние в средний мозг (Дюре)
- Смещение задней мозговой артерии (ЗМА) книзу над свободным краем мозжечка:
Перегиб/окклюзия ЗМА приводит к вторичному инфаркту в области затылочной доли
• Двустороннее транстенториальное вклинение (ТТВ) («центральное вклинение»):
о Встречается реже; наблюдается при выраженном масс-эффекте со стороны супратенториальных структур
о Вклинение обеих височных долей в отверстие намета мозжечка
о Сдавливание зрительного перекреста/диэнцефалона основанием черепа
о Смещение книзу среднего мозга:
- Смещение кзади передней нижней части III желудочка за спинку турецкого седла
- Заострение угла между средним мозгом и мостом
о Осложнения:
- Окклюзия пенетрирующих базальных артерий → инфаркты базальных структур головного мозга
• Восходящее транстенториальное вклинение:
о Встречается реже, чем нисходящее вклинение
о Смещение мозжечка вверх через вырезку
о Компрессия цистерны четверохолмия, крыши среднего мозга
о Осложнения:
- Компрессия водопровода → гидроцефалия
• Вклинение миндалин мозжечка:
о Наиболее частый вид вклинения, наблюдающийся при масс-эффекте со стороны структур задней черепной ямки
о Смещение миндалин мозжечка книзу в большое затылочное отверстие и их компрессия о его края:
- Смещение > 5 мм
- Листки миндалин мозжечка приобретают вертикальную ориентацию
о Компрессия большой цистерны
о Осложнения:
- Компрессия IV желудочка → гидроцефалия
• Трансалярное вклинение:
о Редко
о Вклинение головного мозга, средней мозговой артерии (СМА) через крыло клиновидной кости
о Восходящее или нисходящее:
- Восходящее: смещение сильвиевой борозды, СМА кверху/ над крылом клиновидной кости за счет масс-эффекта со стороны структур средней черепной ямки/височной доли
- Нисходящее: смещение прямой извилины кзади и книзу над крылом клиновидной кости, а также сильвиевой борозды/ СМА в обратном направлении за счет масс-эффекта со стороны структур передней черепной ямки/лобной доли
о Осложнения:
- Компрессия СМА о клиновидную кость → инфаркт
• Трансдуральное/транскраниальное вклинение:
о Редко:
- Иногда именуется «гриб-мозг»
- Может являться жизнеугрожающим состоянием
о Смещение головного мозга через дефект твердой мозговой оболочки/черепа
о Травма (разрыв твердой мозговой оболочки костными отломками при переломе черепа), краниотомия
о ↑ внутричерепного давления (ВЧД) обусловливает выдавливание мозга через дефект твердой мозговой оболочки + подапоневротическое распространение

(а) Бес контрастна я КТ, аксиальный срез: признаки восходящего транстенториального вклинения головного мозга. Выявляется смещение червя мозжечка кверху через вырезку его намета с уплощением и компрессией крыши мозга. Также определяется компрессия водопровода, что обусловливает острую гидроцефалию с трансэпендимальным распространением ликвора
(б) МРТ, Т2-ВИ, аксиальный срез: у младенца с переломом левой теменной кости определяется транскраниальное вклинение головного мозга и сосудов сквозь дефект твердой мозговой оболочки. На изображении также определяются хронические СДГ
2. КТ при синдроме дислокации головного мозга:
• Бесконтрастная КТ:
о Смещение желудочков; полное сужение борозд/цистерн
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Бесконтрастная КТ-лучший инструмент для быстрого скрининга
о Мультипланарная МРТ для визуализации осложнений
• Совет по протоколу исследования:
о Используйте ДВИ, Т2* (GRE), SWI для визуализации осложнений ишемического, геморрагического характера
в) Дифференциальная диагностика дислокации головного мозга:
1. Внутричерепная гипотония (ВГ):
• Головной мозг «оттягивается», а не «отталкивается» книзу
• Часто отмечается полнокровие сосудов гипофиза
• Часто наблюдается утолщение твердой мозговой оболочки, ее контрастирование
2. Мальформация Арнольда-Киари 1 типа:
• Врожденный порок развития, при котором наблюдается низкое расположение миндалин мозжечка
• Другие отделы головного мозга в норме

(а) Макропрепарат головного мозга, сагиттальный срез: определяются признаки полного двустороннего нисходящего транстенториального вклинения головного мозга. Зрительный перекрест и III желудочек деформированы турецким седлом. Также выявляются смещение среднего мозга книзу и уменьшение угла между ним и мостом
(б) MPT, выполненное непосредственно перед смертью, MP-RAGE Т1 -ВИ, сагиттальный срез: у пациента с полным центральным вклинением головного мозга определяется нисходящая дислокация среднего мозга, моста и миндалин мозжечка.
1. Общие характеристики дислокации головного мозга:
• Этиология:
о Травма - наиболее распространенный клинический фактор
о Объемные образования, крупные участки ишемического инсульта и воспалительного поражения
о Скопление крови, внеклеточной жидкости или дополнительной ткани в замкнутом пространстве
о Вначале происходит компрессия ликворных пространств (цистерн, желудочков)
о Несоответствие внутричерепного объема его содержимому
- Механическое смещение структур головного мозга, сосудов вклинение
о Вторичные эффекты усугубляют тяжесть первичных повреждений
о Вклинения, ↑ ВЧД, изменение гемодинамики головного мозга → ишемия и ишемический инсульт:
- Окклюзия ЗМА → типичен ишемический инсульт в области затылочной доли
- Окклюзия ПМА → ишемический инсульт дистальной локализации (поясная извилина)
- Перфорантные сосуды → ишемический инсульт в области базальных ганглиев, внутренней капсулы
- Кровоизлияние Дюре в области среднего мозга может возникать вследствие растяжения/разрыва перфорантных сосудов моста мозга
• Ассоциированные аномалии:
о Вторичная обструктивная гидроцефалия
о Ишемия, кровоизлияние, некроз
2. Макроскопические и хирургические особенности:
• Выраженный отек-набухание головного мозга
• Компрессия и прижатие извилин о свод черепа
• Сглаженность борозд

(а) Макропрепарат головного мозга, вид сзади: двустороннее вклинение миндалин мозжечка. Обратите внимание на желобки на миндалинах, сформированные за счет их сдавливания о край большого затылочного отверстия при нисходящей дислокации миндалин по направлению к верхнешейному отделу спинного мозга.
(б) МРТ, Т2-ВИ, аксиальный срез: выраженное вклинение миндалин мозжечка -дислокация обеих миндалин книзу и обтурирация ими просвета большой цистерны со смещением верхнешейного отдела спинного мозга кпереди.
д) Клиническая картина дислокации головного мозга:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Очаговый неврологический дефицит:
- Контрлатеральный гемипарез
- Ипсилатеральный парез ЧН III с нарушением функции зрачка
- Ипсилатеральная гемиплегия:
Зарубка Кернохана → компрессия противоположной ножки мозга о намет мозжечка
Симптомы «ложной локализации поражения»
о Угнетение психического статуса или оглушение
2. Течение и прогноз:
• При продолженном росте ВЧД, прогрессии масс-эффекта - смерть мозга
3. Лечение дислокации головного мозга:
• Смягчение вторичных эффектов первичного повреждения
• Удаление структуры, оказывающей масс-эффект, или декомпрессивная краниэктомия
• Длительная посттравматическая гиперчувствительность головного мозга:
о Потенциальное «терапевтическое окно»
о Возможное использование нейропротекторов
е) Диагностическая памятка дислокации головного мозга:
1. Обратите внимание:
• Дислокационный синдром:
о Может имитировать некоторые признаки вклинения, вызванного объемным образованием супратенториальной локализации
- Общие черты:
«Проваливание» среднего мозга
«Заострение» угла между средним мозгом и мостом
Вклинение миндалин мозжечка
± субдуральная гематома
- Отличительные особенности дислокационного синдрома:
Мозг внешне выглядит «оттянутым», а не «оттолкнутым» книзу
Утолщение и контрастирование твердой мозговой оболочки
Полнокровие сосудов гипофиза
2. Советы по интерпретации изображений:
• Используйте ДВИ, Т2* последовательности при черепно-мозговой травме с подозрением на вклинение
Внутримозговая гематома ( Интрапаренхиматозная гематома головного мозга )
Внутримозговая гематома — ограниченное скопление крови в веществе головного мозга, оказывающее сдавливающее, смещающее и повреждающее воздействие на расположенную вблизи мозговую ткань. Внутримозговая гематома клинически характеризуется общемозговыми и очаговыми симптомами, которые зависят от места расположения гематомы и ее объема. Наиболее достоверно внутримозговая гематома диагностируется сочетанным применением КТ и МРТ головного мозга, а также ангиографического исследования сосудов мозга. Небольшая внутримозговая гематома может быть пролечена консервативно, большая внутримозговая гематома — только хирургически, путем удаления или аспирации.
МКБ-10
Общие сведения
Внутримозговая (интрапаренхиматозная) гематома - разновидность внутричерепной гематомы, характеризующаяся скоплением крови в паренхиме мозга. Чаще имеет посттравматическое происхождение. В структуре всех внутричерепных гематом внутримозговые кровоизлияния составляют порядка 30%. В несколько раз чаще диагностируются у мужчин. Возрастной пик приходится на молодой трудоспособный возраст - от 35 до 50 лет. Представляют серьезную опасность в связи с тяжестью развивающихся церебральных нарушений и высоким процентом летальности.

Причины
В зависимости от генеза внутричерепные гематомы могут быть посттравматическими и нетравматическими. Внутримозговая гематома может образоваться в результате:
- ЧМТ. Чаще всего излитию крови способствует разрыв церебрального сосуда в момент черепно-мозговой травмы или посттравматическое диапедезное кровотечение в контузионном очаге.
- Патологии церебральных сосудов. Непосредственная причина - разрыв аневризмы головного мозга или артерио-венозной мальформации.
- Аррозивного кровотечения. Деструкция сосудистой стенки может развиваться при внутримозговой опухоли, из-за чрезмерного повышения внутрисосудистого давления при артериальной гипертензии и/или нарушения эластичности сосудистой стенки при атеросклерозе, системных васкулитах, диабетической макроангиопатии и др.
- Изменений свойств крови. Внутримозговая гематома может быть связана с изменением реалогических свойств крови при гемофилии, лейкемии, заболеваниях печени (хроническом гепатите, циррозе), лечении антикоагулянтами и т. п.
Патогенез
Внутримозговая гематома может состоять как из жидкой, так и из свернувшейся крови. В некоторых случаях помимо крови внутримозговая гематома содержит мозговой детрит, по своему количеству значительно уступающий объему скопившейся в гематоме крови. Количество крови, которое вмещает внутримозговая гематома, колеблется от 1 до 100 мл. Увеличение размеров внутримозговой гематомы происходит, как правило, в течение 2-3 часов после начала кровотечения, а при нарушении свертывания крови и дольше.
Образовавшаяся внутримозговая гематома сдавливает окружающие ее мозговые ткани, приводя к их повреждению и некрозу. Наряду с этим внутримозговая гематома вызывает повышение внутричерепного давления и может стать причиной отека головного мозга. Внутримозговая гематома значительных размеров может приводить к смещению структур головного мозга и развитию так называемого дислокационного синдрома. Кроме того, кровотечение приводит к рефлекторному спазму сосудов головного мозга и ишемии, в первую очередь в расположенных вблизи гематомы областях.
Ишемия является дополнительным повреждающим фактором, приводящим к распространению патологических изменений далеко за пределы образующейся гематомы. Примерно в 14% наблюдений внутримозговая гематома прорывается в желудочки головного мозга, приводя к кровоизлиянию в желудочки. Согласно некоторым данным в 23% случаев внутримозговая гематома сочетается с образованием в оболочках головного мозга субдуральной, эпидуральной или эпи-субдуральной гематомы.
Классификация
На сегодняшний день клиническая неврология использует несколько классификаций внутримозговых гематом, дающих представление о их различных характеристиках: расположении, размерах, этиологии. В зависимости от локализации выделяют центральную, субкортикальную и кортико-субкортикальную внутримозговую гематому, а также гематому мозжечка. Различают лобарные, медиальные, латеральные и смешанные внутримозговые гематомы. По размеру внутримозговая гематома может классифицироваться как:
- малая (до 20 мл, диаметр по КТ не более 3 см)
- средняя (20-50 мл, КТ-диаметр 3-4,5 см)
- большая (>50 мл, КТ-диаметр >4,5 см).
По причине возникновения внутримозговая гематома может быть посттравматической, гипертензионной, аневризматической, опухолевой и пр. Для посттравматической гематомы применяется классификация по времени ее возникновения. Первичная внутримозговая гематома образуется сразу же после ЧМТ, отсроченная внутримозговая гематома — через сутки и более.
Симптомы внутримозговой гематомы
Общемозговые симптомы
В большинстве случаев интрапаренхиматозная гематома сопровождается выраженной общемозговой симптоматикой. У пациентов наблюдается головокружение, интенсивная головная боль, тошнота и рвота. Более половины случаев внутримозговой гематомы характеризуется нарушением сознания от сопора до комы. Иногда угнетению сознания предшествует период психомоторного возбуждения. Образование внутримозговой гематомы может протекать с наличием стертого светлого промежутка в состоянии пациента, с более длительным светлым промежутком или без него.
Очаговые симптомы
Очаговая симптоматика внутримозговой гематомы зависит от ее объема и локализации. Так, при небольших гематомах в области внутренней капсулы имеет место более выраженный неврологический дефицит, чем при значительно больших гематомах, локализующихся в менее значимых в функциональном плане участках мозга. Наиболее часто внутримозговая гематома сопровождается гемипарезом, афазией (расстройством речи), нарушениями чувствительности, не симметричностью сухожильных рефлексов правых и левых конечностей, судорожными эпилептическими приступами. Могут наблюдаться анизокория, гемианопсия, лобные симптомы: расстройство критики и памяти, нарушение поведения.
Дислокационный синдром
Обширная внутримозговая гематома быстро приводит к появлению дислокационного синдрома, возникающего в результате смещения мозговых структур. Вызывая увеличение объема содержимого черепной коробки, внутримозговая гематома приводит к смещению мозговых структур в каудальном направлении и вклинению миндалин мозжечка в большое затылочное отверстие. Следствием этого является сдавление продолговатого мозга, клинически проявляющееся стволовой симптоматикой: нистагмом, нарушением глотания (дисфагией), расстройством дыхательного ритма, диплопией, тугоухостью, вестибулярной атаксией, гипо- или аносмией, косоглазием и опущением верхнего века, брадикардией, гипертермией и подъемом артериального давления.
Кровоизлияние в желудочки
Внутримозговая гематома с прорывом крови в желудочки характеризуется гипертермией, быстро развивающимся угнетением сознания вплоть до комы, наличием менингеальных симптомов, горметоническими судорогами — приступообразным повышением тонуса мышц конечностей, в результате которого руки оказываются согнуты и приведены к туловищу, а ноги максимально разогнуты.
Внутримозговая гематома отсроченного характера клинически проявляется отсутствием улучшения в состоянии пациента или резким ухудшением его состояния спустя сутки и более после полученной травмы.
Диагностика
Современные методы нейровизуализации позволяют не только диагностировать внутримозговую гематому, но и выявить причину ее появления. Ведущим диагностическим методом являются:
- КТ головного мозга. Как правило, на томограммах внутримозговая гематома имеет вид очага гомогенной плотности округлой или овальной формы. Если гематома сформировалась в результате ушиба головного мозга, то она обычно имеет неровный контур. С течением времени происходит уменьшение плотности гематомы до изоплотного состояния, при котором ее плотность соответствует плотности мозговой ткани. Для малых гематом этот период составляет 2-3 недели, а для средних — до 5 недель.
- МРТ головного мозга. При уменьшении плотности гематома лучше визуализируется при помощи МРТ, хотя в начальном периоде применение МРТ может привести к ошибочному диагнозу в пользу опухоли с кровоизлиянием. Поэтому, при наличие такой возможности, многие неврологи и нейрохирурги предпочитают использовать в ходе диагностики оба способа нейровизуализации (КТ и МРТ).
- Церебральная ангиография. С целью выявления сосудистых нарушений, обусловленных рефлекторным ангиоспазмом, а также для диагностики аневризм и артерио-венозных мальформаций применяется ангиография головного мозга или магнитно-резонансная ангиография (МРА). Самостоятельно применяться в диагностике внутримозговой гематомы ангиография не может, поскольку не дает возможности точно отдифференцировать участок ушиба головного мозга от гематомы.

Дифференцировать внутримозговую гематому следует с опухолью полушарий мозга, очагом ушиба мозга, ишемическим инсультом, кистой и абсцессом головного мозга.
Лечение внутримозговой гематомы
Консервативная терапия
Внутримозговая гематома может быть пролечена консервативным или оперативным способом. Решение о выборе лечебной тактики обычно принимает нейрохирург. Проведение консервативной терапии под контролем КТ возможно при диаметре внутримозговой гематомы до 3 см, удовлетворительном состоянии сознания пациента, отсутствии клинических данных за дислокационный синдром и сдавление продолговатого мозга. В рамках консервативной терапии осуществляется введение гемостатиков и препаратов, уменьшающих проницаемость сосудов. Необходима профилактика тромбоэмболии, коррекция артериального давления. Для снижения внутричерепного давления под контролем электролитного состава крови применяют диуретики.
Нейрохирургическое лечение
Большой диаметр внутримозговой гематомы, выраженная очаговая симптоматика, нарушение сознания являются показанием к хирургическому лечению. Наличие признаков сдавления ствола мозга и/или дислокационного синдрома служит поводом для неотложного оперативного вмешательства:
- Транскраниальное удаление. Является операцией выбора при гематомах различной локализации и размера.
- Эндоскопическая эвакуация. Менее травматичный способ хирургического лечения внутримозговой гематомы. Применяется при наличии технической возможности.
- Стереотаксическая аспирация. Применима в отношении гематом малого размера, сопровождающихся значительным неврологическим дефицитом.
При множественных гематомах удалению зачастую подлежит лишь наибольшая из них. Если внутримозговая гематома сочетается с гематомой оболочек того же полушария, то ее удаление производится совместно с удалением субдуральной гематомы. Если внутримозговая гематома малого или среднего размера локализуется на другой стороне от гематомы оболочек, то она может не удаляться.
Прогноз и профилактика
К основным факторам, от которых зависит прогноз, относятся: размер и расположение гематомы, возраст пациента, наличие сопутствующей патологии (ожирения, гипертонической болезни, сахарного диабета и др.), степень и длительность нарушения сознания, сочетание внутримозговой гематомы с гематомами оболочек, своевременность и адекватность оказанной медицинской помощи. Наиболее неблагоприятен прогноз в отношении гематом, прорывающихся в желудочки головного мозга. Основные причины летального исхода — это отек и дислокация головного мозга. Около 10-15% пациентов с геморрагическим инсультом погибают от рецидива кровоизлияния, а примерно 70% имеют стойкий инвалидизирующий неврологический дефицит. Профилактика заключается в предотвращении травм головы, профилактике и своевременном лечении цереброваскулярных заболеваний.
Дислокация головного мозга
Дислокация головного мозга — смещение церебральных структур в ограниченном внутричерепном пространстве. В клинике характерно сочетание различной степени нарушения сознания с очаговым неврологическим дефицитом. Возможны расстройства дыхания и сердцебиения. Диагностика проводится на основании данных анамнеза, симптомов, неврологического обследования, результатов Эхо-ЭГ, КТ или МРТ мозга. Медикаментозная терапия направлена на снижение церебральной отечности и интракраниального давления, купирование симптоматики. Пациентам показана хирургическая декомпрессия.



Дислокация головного мозга представляет собой смещение структур полушарий мозга или мозжечка, их выпячивание в анатомические отверстия и расщелины. Патология является осложнением выраженного повышения внутричерепного давления (ВЧД), вследствие отека мозга или различных объемных образований. Наиболее часто наблюдается при тяжелых черепно-мозговых травмах (ЧМТ) и интракраниальных опухолях. Быстрая дислокация мозга считается основной причиной летальности у пациентов с тяжелой ЧМТ, которая достигает 70-75%. Прогрессирующий дислокационный синдром при новообразованиях без радикального лечения также является причиной смерти больных.
Основным этиофактором выступает интракраниальная гипертензия. Угроза дислокации возникает при повышении давления до 20 мм. рт. ст. Для объемных процессов височной доли возникновение смещения возможно при более низких цифрах давления. Выделяют следующие факторы, приводящие к повышению ВЧД:
- Травмы мозга. Ушибы и размозжения церебральных тканей вызывают некроз и отечность с увеличением массы. К подъему давления внутри черепной коробки приводят посттравматические гематомы, образованные излившейся в результате повреждения сосудов кровью.
- Церебральные опухоли. Интракраниально растущие новообразования по мере увеличения обуславливают нарастающий масс-эффект. Прорастание образования в пути циркуляции церебро-спинальной жидкости, блокирует ее отток, вызывая гидроцефалию.
- Сосудистые аномалии. Аневризмы и артериовенозные мальформации церебральных сосудов сопровождающиеся истончением сосудистой стенки, что приводит к ее разрыву. Накопление вытекающей крови образует гематому, сдавливающую подлежащие ткани.
- Отек мозга. Развивается как осложнение тяжелых инфекционных поражений ЦНС (энцефалит, гнойный менингит эмпиема), интоксикаций, субарахноидального кровоизлияния. Может возникать при анасарке, обусловленной аллергической реакцией, декомпенсированной сердечной недостаточностью.
- Инсульт. Геморрагический инсульт сопровождается излитием крови в церебральное вещество с образованием гематомы. Злокачественно протекающий обширный ишемический инсульт осложняется нарастающим полушарным отеком.
Внутричерепное пространство ограничено костями черепа. Увеличение объема содержимого черепной коробки, возникающее при отеке, кровоизлиянии, появлении новообразования, вызывает масс-эффект с ростом интракраниального давления. Следствием является смещение церебральных тканей, выпячивание их в существующие внутри черепа свободные места. Компенсаторную роль выполняют резервные церебральные пространства, включающие подпаутинное пространство и желудочковую систему.
При дальнейшем нарастании масс-эффекта компенсаторных механизмов оказывается недостаточно, происходит протрузия мозгового вещества в щели и отверстия. Патогенетически выделяют 3 стадии дислокации мозга: выпячивание, вклинение, ущемление. Последняя стадия приводит к необратимому поражению ущемленных церебральных структур. Наиболее опасно ущемление ствола мозга, поскольку в нем локализуются жизненно важные центры.

В зависимости от расположения по отношению к намету мозжечка в клинической неврологии все церебральные дислокации подразделяют на супра- и субтенториальные. По направлению смещения классифицируют боковую и аксиальную дислокацию. Отдельно выделяют наружную дислокацию — выбухание тканей через посттравматический или послеоперационный дефект свода черепа. Согласно классификации по анатомической структуре, через которую происходит выпячивание, существует 5 основных типов вклинения:
- Транстенториальное — односторонняя дислокация височной доли под намет.
- Центральное — двустороннее вклинение височных долей.
- Подсерповидное (подфальксное) — смещение ангулярной извилины под мозговой серп.
- Вклинение миндалин мозжечка — протрузия мозжечка в большое затылочное отверстие.
- Восходящее транстенториальное вклинение — дислокация мозжечка в отверстие намета.
В зависимости от выраженности патологических изменений различают 2 типа дислокационного синдрома:
- Простой — странгуляционная борозда отсутствует, морфологические изменения нервной ткани обратимые. При быстром устранении этиофактора наблюдается регресс симптоматики и восстановление функции.
- Сложный — вклинение сопровождается образованием странгуляционной линии, петехиальных кровоизлияний, ишемических очагов. Приводит к стойкой утрате нервной функции.
Симптомы дислокации мозга
Наиболее типичными признаками дислокации выступают расстройства сознания, варьирующие от заторможенности до комы. Быстрое развитие дислокационного синдрома характеризуется симптомами обширного поражения мозга: декортикационной или децеребрационной ригидностью, горметонией, мышечной атонией. Нарушения сознания сочетаются с очаговой симптоматикой в виде контрлатерального гемипареза, гемигипестезии, гомонимной гемианопсии, гемиатаксии. Возможны гиперкинезы, глазодвигательные нарушения, бульбарный синдром.
Сдавление мозгового ствола характеризуется присоединением расстройств сердечного ритма, дыхания. Дыхательные нарушения включают тахи- и брадипноэ, поверхностное дыхание, дыхание Чейна – Стокса. Симптоматика зависит от типа дислокации мозга. Дислокационный синдром, обусловленный церебральной опухолью, отличается более постепенным нарастанием симптомов. Гематомы, церебральный отек инфекционной этиологии, посттравматический масс-эффект зачастую приводят к быстро развивающейся дислокации мозга.
Осложнения
Наиболее опасным осложнением дислокации мозга выступает сдавление ствола с расположенными в нем сосудистым и дыхательным центрами. Возникающие расстройства сердечной деятельности, паралич дыхательного центра без оказания экстренной медицинской помощи приводят к летальному исходу. Своевременно проведенное радикальное лечение позволяет предупредить развитие осложнений и спасти пациенту жизнь.
Заподозрить дислокационный синдром врачу-неврологу помогает клиническая картина, наличие в анамнезе данных об объемном образовании интракраниальной локализации. В неврологическом статусе у больных наблюдается анизокория, расширение одного или обоих зрачков, отсутствие корнеального рефлекса, гемипарез, нарушение содружественного движения глазных яблок и прочая очаговая симптоматика. Постановка точного диагноза возможна по результатам следующих дополнительных исследований:
- Эхо-ЭГ. Используется в качестве первичной диагностики. Проведение исследования возможно прямо в неврологическом кабинете. На дислокацию указывает смещение серединного М-эхо.
- КТ мозга. Позволяет диагностировать все виды дислокации, выявить причину возникновения смещения. Наиболее эффективна для визуализации гематом, посттравматических состояний.
- МРТ мозга. Информативна в диагностике различных видов дислокационного синдрома. Более детально визуализирует опухолевые образования, воспалительные изменения, ишемические участки.
Дифференциальная диагностика
Дислокацию мозга дифференцируют с аномалией Киари и интракраниальной гипотонией. Аномалия характеризуется врожденным низким расположением продолговатого мозга, мозжечка. Отличается наличием боли в затылке, головокружением и обмороком при повороте головы. При внутричерепной гипотонии объемное образование и масс-эффект отсутствуют, при нейровизуализации определяется утолщение церебральных оболочек, их контрастирование.

Лечение дислокации мозга
Медикаментозное лечение направлено на блокирование патогенетических механизмов дислокации, облегчение симптомов, поддержание функционирования церебральных структур. Консервативные методы используются у пациентов с простым типом синдрома, в качестве дополнения к хирургическому лечению. В комплексную терапию входит:
- Церебральная дегидратация. Осуществляется с применением препаратов, улучшающих отток жидкости из церебральных тканей в сосудистое русло. Возможно назначение белково-коллоидных средств, осмодиуретиков, салуретиков.
- Этиотропное лечение. При кровоизлияниях применяется гемостатическая терапия, ингибиторы протеаз, уменьшающие перигеморрагическую отечность. Лечение гнойных поражений осуществляется антибиотиками. Аллергическая анасарка требует применения антигистаминных и других противоаллергических фармпрепаратов.
- Симптоматическая терапия. В зависимости от симптоматики возможно назначение противорвотных, обезболивающих, противосудорожных средств.
- Терапевтическая гипотермия. Вызывает снижение кровообращения, уменьшение вазогенного компонента отека мозга. Потенцирует медикаментозное противоотечное лечение.
Хирургическое лечение
Операция проводится в ургентном порядке, не зависимо от тяжести состояния пациента, поскольку она позволяет спасти больному жизнь. Основная цель вмешательства — снизить уровень интракраниальной гипертензии. Возможно одновременное проведение нейрохиругической операции по устранению этиологического фактора дислокации: удаление опухоли, дренирование гематомы, резекция участка размозжения, эндоваскулярная окклюзия аневризмы. К основным методикам церебральной декомпрессии, применяемым современной нейрохирургией, относятся:
- Декомпрессивная краниотомия. Трепанация черепа показана при супратенториальных дислокациях мозга.
- Наружное вентрикулярное дренирование. Позволяет добиться быстрого снижения ВЧД и осуществлять его мониторинг.
- Внутренняя декомпрессия. Осуществляется путем резекции височной доли. Позволяет существенно снизить смертность.
- Тенториотомия. Проводится при транстенториальном вклинении специальным тенториотомом через фрезевое отверстие черепа. Доказано снижает летальность у коматозных больных.
- Билатеральная субокципитальная краниоэктомия. Показана при вклинении мозжечковых миндалин.
Дислокация мозга относится к угрожающим жизни состояниям, без своевременной хирургической декомпрессии приводит к смерти пациента. Проведение хирургического лечения позволяет значительно увеличить шансы больного на жизнь. После устранения простой дислокации возможно восстановление утраченных нервных функций. Долгосрочный прогноз зависит от основного заболевания. Профилактика дислокационного синдрома заключается в своевременном выявлении и адекватном лечении приводящих к нему неврологических заболеваний.
1. Дислокационный синдром у больных со злокачественным течением массивного ишемического инсульта/ Никитин А.С., Крылов В.В., Буров С.А., Петриков С.С., Асратян С.А., Камчатнов П.Р., Кемеж Ю.В., Белков М.В., Завалишин Е.Е.// Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. - 2015. - 115(3).
3. Клинические проявления дислокации головного мозга в остром периоде тяжелой черепно-мозговой травмы/ М. Ж. Сулайманов// Молодой ученый. - 2016. - 7 (111).
4. Dislocation syndrome in brain tumors/ Tashlanov F.N., Kariev G.M., Khakimov M.N., Mamadaliev A.B.// Central Asian Journal of Pediatrics.- 2021. - 2.
Внутричерепная гипертензия ( интракраниальная гипертензия , повышенное внутричерепное давление )
Внутричерепная гипертензия — синдром повышенного интракраниального давления. Может быть идиопатическим или развиваться при различных поражениях головного мозга. Клиническая картина складывается из головной боли с давлением на глаза, тошнотой и рвотой, иногда — транзиторными расстройствами зрения; в тяжелых случаях отмечается нарушение сознания. Диагноз выставляется с учетом клинических данных, результатов Эхо-ЭГ, томографических исследований, анализа ликвора, внутрижелудочкового мониторинга ВЧД, УЗДГ церебральных сосудов. Лечение включает мочегонные препараты, этиотропную и симптоматическую терапию. По показаниям проводятся нейрохирургические операции.
Внутричерепная гипертензия — синдромологический диагноз, часто встречающийся как во взрослой, так и в детской неврологии. Речь идет о повышении внутричерепного (интракраниального) давления. Поскольку уровень последнего прямо отражается на давлении в ликворной системе, внутричерепная гипертензия также носит название ликворно-гипертензионный синдром или синдром ликворной гипертензии. В большинстве случаев внутричерепная гипертензия является вторичной и развивается вследствие травм головы или различных патологических процессов внутри черепа.
Широко распространена и первичная, идиопатическая, внутричерепная гипертензия, классифицируемая по МКБ-10 как доброкачественная. Она является диагнозом исключения, т. е. устанавливается только после того, как не нашли подтверждения все другие причины повышения интракраниального давления. Кроме того, выделяют острую и хроническую внутричерепную гипертензию. Первая, как правило сопровождает черепно-мозговые травмы и инфекционные процессы, вторая — сосудистые нарушения, медленно растущие внутримозговые опухоли, кисты головного мозга. Хроническая внутричерепная гипертензия зачастую выступает резидуальным следствием острых интракраниальных процессов (травм, инфекций, инсультов, токсических энцефалопатий), а также операций на головном мозге.
Причины и патогенез внутричерепной гипертензии
Повышение интракраниального давления бывает обусловлено целым рядом причин, которые можно разделить на 4 основные группы. Первая — наличие в полости черепа объемного образования (первичной или метастатической опухоли мозга, кисты, гематомы, аневризмы сосудов головного мозга, абсцесса головного мозга). Вторая — отек головного мозга диффузного или локального характера, который развивается на фоне энцефалита, ушиба головного мозга, гипоксии, печеночной энцефалопатии, ишемического инсульта, токсических поражений. Отек не собственно тканей мозга, а церебральных оболочек при менингите и арахноидите также приводит к ликворной гипертензии.
Следующая группа — это причины сосудистого характера, обуславливающие повышенное кровенаполнение мозга. Избыточный объем крови внутри черепа может быть связан с увеличением ее притока (при гипертермии, гиперкапнии) или затруднением ее оттока из полости черепа (при дисциркуляторной энцефалопатии с нарушением венозного оттока). Четвертую группу причин составляют ликвородинамические расстройства, которые в свою очередь бывают вызваны увеличением ликворопродукции, нарушением ликвороциркуляции или понижением абсорбции ликвора (цереброспинальной жидкости). В таких случаях речь идет о гидроцефалии — избыточном скоплении жидкости в черепной коробке.
Причины доброкачественной интракраниальной гипертензии не совсем ясны. Более часто она развивается у женщин и во многих случаях связана с набором массы тела. В связи с этим существует предположение о существенной роли в ее формировании эндокринной перестройки организма. Опыт показал, что к развитию идиопатической внутричерепной гипертензии может приводить избыточное поступление витамина А в организм, прием отдельных фармпрепаратов, отмена кортикостероидов после длительного периода их применения.
Поскольку полость черепа представляет собой ограниченное пространство, любое увеличение размеров находящихся в ней структур влечет за собой подъем интракраниального давления. Результатом является выраженное в различной степени сдавление головного мозга, приводящее к дисметаболическим изменениям в его нейронах. Значительное нарастание внутричерепного давления опасно смещением церебральных структур (дислокационным синдромом) с вклинением миндалин мозжечка в большое затылочное отверстие. При этом происходит компрессия мозгового ствола, влекущая за собой расстройство витальных функций, поскольку в стволе локализуются дыхательный и сердечно-сосудистый нервные центры.
У детей этиофакторами внутричерепной гипертензии могут выступать аномалии развития головного мозга (микроцефалия, врожденная гидроцефалия, артериовенозные мальформации головного мозга), внутричерепная родовая травма, перенесенная внутриутробная инфекция, гипоксия плода, асфиксия новорожденного. В младшем детском возрасте кости черепа более мягкие, а швы между ними эластичны и податливы. Такие особенности способствуют значительной компенсации интракраниальной гипертензии, что обеспечивает ее порой длительное субклиническое течение.
Симптомы внутричерепной гипертензии
Основным клиническим субстратом ликворно-гипертензионного синдрома выступает головная боль. Острая внутричерепная гипертензия сопровождается нарастающей интенсивной головной болью, хроническая — периодически усиливающейся или постоянной. Характерна локализация боли в лобно-теменных областях, ее симметричность и сопутствующее ощущение давления на глазные яблоки. В ряде случаев пациенты описывают головную боль как «распирающую», «изнутри давящую на глаза». Зачастую наряду с головной болью присутствует ощущение подташнивания, болезненность при движениях глазами. При значительном повышении внутричерепного давления возможна тошнота с рвотой.
Быстро нарастающая острая внутричерепная гипертензия, как правило, приводит к тяжелым расстройствам сознания вплоть до комы. Хроническая внутричерепная гипертензия обычно приводит к ухудшению общего состояния пациента — раздражительности, нарушениям сна, психической и физической утомляемости, повышенной метеочувствительности. Может протекать с ликворно-гипертензионными кризами — резкими подъемами интракраниального давления, клинически проявляющимися сильной головной болью, тошнотой и рвотой, иногда — краткосрочной потерей сознания.
Идиопатическая ликворная гипертензия в большинстве случаев сопровождается преходящими расстройствами зрения в виде затуманивания, ухудшения резкости изображения, двоения. Снижение остроты зрения наблюдается примерно у 30% пациентов. Вторичной интракраниальной гипертензии сопутствуют симптомы основного заболевания (общеинфекционные, интоксикационные, общемозговые, очаговые).
Ликворная гипертензия у детей до года манифестирует изменением поведения (беспокойством, плаксивостью, капризностью, отказом от груди), частыми срыгиваниями «фонтаном», глазодвигательными расстройствами, выбуханием родничка. Хроническая интракраниальная гипертензия у детей может стать причиной задержки психического развития с формированием олигофрении.
Диагностика внутричерепной гипертензии
Установка факта повышения интракраниального давления и оценка его степени является непростой задачей для невролога. Дело в том, что внутричерепное давление (ВЧД) существенно колеблется, и клиницисты до сих пор не имеют единого мнения его норме. Считается, что нормальное ВЧД взрослого человека в горизонтальном положении находится в пределах от 70 до 220 мм вод. ст. Кроме того, не существует пока простого и доступного способа точного измерения ВЧД. Эхо-энцефалография позволяет получить лишь ориентировочные данные, правильная интерпретация которых возможна только при сопоставлении с клинической картиной. О повышении ВЧД может свидетельствовать отек зрительных нервов, выявляемый офтальмологом при офтальмоскопии. При длительном существовании ликворно-гипертензионного синдрома на рентгенографии черепа обнаруживаются так называемые «пальцевые вдавления»; у детей могут отмечаться изменение формы и истончение черепных костей.
Достоверно определить внутричерепное давление позволяет только прямое введение иглы в ликворное пространство посредством люмбальной пункции или пункции желудочков мозга. В настоящее время разработаны электронные датчики, но их внутрижелудочковое введение по-прежнему является достаточно инвазивной процедурой и требует создания трепанационного отверстия в черепе. Поэтому подобную аппаратуру используют только нейрохирургические отделения. В тяжелых случаях внутричерепной гипертензии и в ходе нейрохирургических вмешательств она позволяет осуществлять мониторинг ВЧД. С целью диагностики причинной патологии применяют КТ, МСКТ и МРТ головного мозга, нейросонографию через родничок, УЗДГ сосудов головы, исследование цереброспинальной жидкости, стереотаксическую биопсию внутримозговых опухолей.
Лечение внутричерепной гипертензии
Консервативная терапия ликворной гипертензии осуществляется при ее резидуальном или хроническом характере без выраженного прогрессирования, в острых случаях — при медленном нарастании ВЧД, отсутствии данных за дислокационный синдром и серьезных расстройств сознания. Основу лечения составляют мочегонные фармпрепараты. Выбор препарата диктуется уровнем ВЧД. В острых и тяжелых случаях применяется маннитол и другие осмодиуретики, в остальных ситуациях препаратами выбора выступают фуросемид, спиронолактон, ацетазоламид, гидрохлоротиазид. Большинство диуретиков следует применять на фоне введения препаратов калия (калия аспарагината, хлорида калия).
Параллельно проводится лечение причинной патологии. При инфекционно-воспалительных поражениях мозга назначается этиотропная терапия (противовирусные препараты, антибиотики), при токсических — дезинтоксикация, при сосудистых — вазоактивная терапия (аминофиллин, винпоцетин, нифедипин), при венозном застое — венотоники (дигидроэргокристин, экстракт конского каштана, диосмин+гесперидин) и т. п. Для поддержания функционирования нервных клеток в условиях внутричерепной гипертензии в комплексной терапии используют нейрометаболические средства (гамма-аминомасляную кислоту, пирацетам, глицин, гидролизат головного мозга свиньи и др.). С целью улучшения венозного оттока может применяться краниальная мануальная терапия. В остром периоде пациент должен избегать эмоциональных перегрузок, исключить работу за компьютером и прослушивание аудиозаписей в наушниках, резко ограничить просмотр фильмов и чтение книг, а также другие виды деятельности с нагрузкой на зрение.
Хирургическое лечение внутричерепной гипертензии применяется ургентно и планово. В первом случае целью является неотложное снижение ВЧД во избежание развития дислокационного синдрома. В таких ситуациях нейрохирургами зачастую проводится декомпрессионная трепанация черепа, по показаниям — наружное вентрикулярное дренирование. Плановое вмешательство имеет целью устранение причины повышения ВЧД. Оно может заключаться в удалении интракраниального объемного образования, коррекции врожденной аномалии, ликвидации гидроцефалии при помощи церебрального шунтирования (кистоперитонеального, вентрикулоперитонеального).
Прогноз и профилактика внутричерепной гипертензии
Исход ликворно-гипертензионного синдрома зависит от основной патологии, скорости нарастания ВЧД, своевременности терапии, компенсаторных способностей мозга. При развитии дислокационного синдрома возможен летальный исход. Идиопатическая внутричерепная гипертензия имеет доброкачественное течение и обычно хорошо поддается лечению. Длительная ликворная гипертензия у детей может привести к задержке нервно-психического развития с формированием дебильности или имбецильности.
Предупредить развитие интракраниальной гипертензии позволяет профилактика интракраниальной патологии, своевременное лечение нейроинфекций, дисциркуляторных и ликвородинамических расстройств. К профилактическим мерам можно отнести соблюдение нормального режима дня, нормирование труда; избегание психических перегрузок; адекватное ведение беременности и родов.
Внутричерепные дислокационные синдромы на КТ
Диагностика повреждения подкорковых структур на КТ, МРТ
а) Терминология:
1. Сокращения:
• Повреждение подкорковых структур (ППС)
2. Определение:
• Травматические повреждения ствола головного мозга (СГМ), базальных ганглиев (БГ), таламуса, а также желудочков, включающие:
о ППС по типу глубокого диффузного аксонального повреждения (ДАП)
о Внутрижелудочковое кровоизлияние (ВЖК)
о Хориоидальное кровоизлияние(ХК)
1. Общие характеристики повреждения подкорковых структур:
• Лучший диагностический критерий:
о ППС: петехиальные кровоизлияния
о ВЖК: гиперденсная на бесконтрастной КТ внутрижелудочковая СМЖ, часто определяется граница раздела жидкость-кровь
о ХК: гиперденсное на бесконтрастной КТ увеличенное сосудистое сплетение
• Локализация:
о ППС: СГМ, БГ, таламус, а также область вокруг III желудочка:
- Чаще всего-таламус и скорлупа
о ВЖК: внутрижелудочковые пространства
о ХК: локализуется в сосудистом сплетении желудочков
• Размер:
о ППС: ограничен размером поврежденной структуры
о ВЖК: может заполнять/расширять желудочки
о ХК: ограничен размером сосудистого сплетения
• Морфология:
о ППС: петехиальная, линейная, шаровидная форма о ВЖК: может деформировать желудочек
о ХК: форма сосудистого сплетения

(а) Бесконтрастная КТ, аксиальный срез: гиперденсное геморрагическое диффузное аксональное повреждение подкорковых структур — правой ножки/полушария мозжечка.
(б) MPT, FAIR, аксиальный срез: у того же пациента также определяется гиперинтенсивные участки повреждения крыши среднего мозга (нижних бугорков четверохолмия на этом срезе), а также червя мозжечка. Также визуализируются зона геморрагического ушиба правой височной доли, а также субарахноидальные кровоизлияния, локализующиеся в области многих борозд и в межножковой цистерне.
2. КТ при повреждении подкоровых структур:
• Бесконтрастная КТ:
о ППС: изменений часто не определяется; гиперденсные петехиальные очаги:
- Глубокие ядра, дорсолатеральная часть СГМ, околоводопроводные отделы
- Явное кровоизлияние редко
о ВЖК:
- Гиперденсное скопление крови в желудочковой системе
- Кровь может заполнять желудочки вплоть до их расширения
- Часто выявляется граница раздела жидкость-кровь
о ХК: локальное гиперденсное хороидальное кровоизлияние
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о ППС: МРТ>>>КТ:
- Протокол исследования аналогичен используемому при ДАП
о ВМК/ХК: Бесконтрастная КТ > МРТ:
- Протокол исследования аналогичен используемому при субарахноидальном кровоизлиянии (САК)
• Совет по протоколу исследования:
о ППС: FLAIR и GRE
о ВМК/ХК:
- КТ = Бесконтрастная КТ
- МРТ = FLAIR и GRE
(а) MPT, FLAIR, аксиальный срез: диффузное аксональное повреждение (ДАП) подкорковых структур в области среднего мозга. Также выявляются субдуральные гематомы. ДАП в области ножек мозжечка с обеих сторон, левого хвостатого ядра, внутренней капсулы и передних чечевицеобразных ядер не визуализируется. Кроме того, на изображении также не видны ушибы обеих лобных и височных долей.
(б) МРТ, ДВИ, аксиальный срез: у того же пациента определяется диффузное аксональное повреждение среднего мозга - повреждение подкорковых структур (ППС). Также обратите внимание на субдуральные гематомы. (а) MPT, Т2* GRE, аксиальный срез: эффект магнитной восприимчивости от очагов ППС по типу ДАП: кровоизлияния в средний мозг и левую ножку мозжечка. У пациента отмечается соответствующая гемиплегия.
(б) MPT, FAIR, аксиальный срез: у этого же пациента определяется большее число ППС по типу ДАП: повреждения правого чечевицеобразного ядра, левого таламуса, а также мозолистого тела.
в) Дифференциальная диагностика повреждения подкорковых структур:
1. Повреждение подкорковых структур:
• Кавернозная мальформация: симптомы при отсутствии травмы
• Лакунарные инфаркты: локализованы в центре покрышки моста/СГМ
• Ишемия в области кровоснабжения мелкокалиберных артерий
2. Внутрижелудочковое кровоизилияние:
• ± кровоизлияние в сосудистое сплетение
3. Хориоидальное кровоизлияние:
• Физиологическая кальцификация может маскировать небольшие кровоизлияния
г) Патология:
1. Общие характеристики повреждения подкорковых структур:
• Этиология:
о ППС: наиболее часто индуцируется деформацией сдвига, приводящей к разрыву пенетрирующих и/или хориоидальных сосудов:
- Как правило, размеры повреждений очень малы, обычно имеют негеморрагический характер
о ППС: встречается еже:
- Удар дрзолатеральной части СГМ о тенториальную вырезку в сочетании с интенсивным движением головного мозга
- Повреждение антероростральной части СГМ в сочетании с внезапным краниокаудальным смещением головного мозга
о ВЖК:
- Разрыв субэпендимальных вен (наиболее часто)
- Кровотечение из сосудистого сплетения
- «Сдвиговые» травмы
- Кровоизлияние в базальные ганглии/внутримозговое кровоизлияние с прорывом в желудочки
- Изолированные ВЖК при отсутствии паренхиматозной гематомы встречаются достаточно редко
о ХК: травматическое повреждение сосудистого сплетения под действием сдвигающей силы
• Ассоциированные аномалии:
о ППС: представлены все стадии ДАП (без исключения), ушиб головного мозга, внутричерепные кровоизлияния
о ВЖК: ДАП, кровоизлияние в глубокое СВ/СГМ/внутримозговое кровоизлияние, САК, ушиб головного мозга, гидроцефалия
о ХК: ДАП, САК, ушиб головного мозга
2. Стадирование и классификация повреждения подкорковых структур:
• ППС: травма СГМ (ТСГМ):
о Первичное повреждение: прямое воздействие травмирующей силы:
- ДАП; наиболее частое первичное ТСГМ
- Прямое размозжение/ушиб; редко
- Множественные первичные петехиальные кровоизлияния; не связаны с более поверхностными зонами ДАП
- Понтомедуллярный разрыв или разделение; может возникнуть в отсутствии широко распространенного повреждения головного мозга
о Вторичное повреждение: непрямое следствие травмирующего воздействия, наиболее частая причина ТСГМ; обычно наблюдается дислокационный синдром
• ППС: ТСГМ → кровоизлияние в СГМ:
о 1-я группа: передний ростральный отдел СГМ по средней линии, позади межножковой цистерны (69%):
- Обусловлен передним травмирующим воздействием; выживаемость- 71 %
о 2-я группа: разнообразные очаги острого кровоизлияния в СГМ (18%):
- Обусловлены транстенториальной дислокацией и компрессией СГМ; выживаемость - 88%
о 3-я группа: любые кровоизлияния в СГМ:
- Обусловлены транстенториальной дислокацией и компрессией СГМ; смертность- 100%
3. Макроскопические и хирургические особенности:
• ППС:
о Обычно негеморрагический характер, но по сравнению с другими первичными внутримозговыми повреждениями более часто имеет геморрагический характер
о Вследствие богатой сети перфорантных сосудов в базальных ганглиях и таламусе
• ВЖК:
о Скопление большого количества крови в желудочковой системе
о Достаточно часто выявляется граница раздела кровь-ликвор:
- Отсутствие образования тромба наиболее вероятно связано с антитромботическими свойствами СМЖ вследствие высокого содержания в ней активаторов фибринолиза
о Может вызывать деформацию/расширение желудочков
• ХК: кровоизлияние в сосудистое сплетение
д) Клиническая картина повреждения подкорковых структур:
1. Проявления:
• Наиболее частые признаки/симптомы:
о ППС: глубокий неврологический дефицит:
- Низкое количество баллов по шкале комы Глазго при первичном обследовании; кома
о ВЖК: оглушение, судороги
2. Демография:
• Возраст:
о Любой, но наиболее распространено в возрасте 15-24 лет
• Пол:
о Мужчины в два раза чаще подвергаются черепно-мозговой травме; пик- 20-24 года
• Эпидемиология:
о ППС: при 5-10% ЧМТ, третье по распространенности первичное травматическое нейроповреждение
о ВЖК: присутствует у 60% больных с ДАП мозолистого тела и у 12% у пациентов без него
3. Течение и прогноз:
• ППС: пациенты с ЧМТ тяжелой степени:
о Неблагоприятный прогноз, часто смерть вскоре после травмы о Возвращение сознания происходит очень медленно, неврологические нарушения перманентны/инвалидность
• ППС: может перейти в кровоизлияние в СГМ:
о Высокая смертность
• ВЖК:
о Постепенное рассасывание крови, хотя у пациентов с объемом кровоизлияния > 20 см 3 этот процесс выражен слабо
о Гидроцефалия - редкое проявление:
- Раннее: обструкция ликворных путей:
Обструктивная, не сообщающаяся
Асимметричная дилатация желудочков
- Позднее: арахноидальная дисфункция - нарушение резорбции ликвора:
Обструктивная, сообщающаяся гидроцефалия
Симметричная дилатация желудочков
о Геморрагическая дилатация IV желудочка: предиктор летального исхода (сообщается о 100% смертности)
о На исходном уровне, предиктор увеличения смертности вдвое
- Не позволяет прогнозировать функциональный исход
• ХК: может привести к ВЖК:
4. Лечение:
• ППС:
о Поддерживающая терапия
о Лечение побочных/ассоциированных патологических состояний: дислокационный синдром, гематома, гидроцефалия, судороги и т.д.
• ВЖК:
о Вентрикулостомия
о Отличные результаты при тромболитической терапии r-ТРА (рекомбинантным тканевым активатором плазминогена):
- Эффективный и безопасный метод лечения, несмотря на применение на фоне множественных геморрагических повреждений внутричерепных структур
о Повторная бесконтрастная КТ для оценки гидроцефалии, осложнений лечения
е) Диагностическая памятка:
1. Обратите внимание:
• ППС возникает вследствие тяжелой травмы: часто очень сложные случаи с множеством проявлений:
о Когда вам кажется, что вы закончили исследование пациента, взгляните на все еще раз
2. Советы по интерпретации изображения:
• Часто отмечается замедленное развитие видимых повреждений
Читайте также:
