Неврома после травмы - лучевая диагностика
Обновлено: 18.05.2024
Невринома - это доброкачественная опухоль округлой формы, поражающая черепные, спинномозговые и другие нервы. Новообразование возникает из патологически разросшихся клеток, формирующих оболочку нервных волокон. Эти клетки называют шванновскими. Отсюда другое название невриномы - шваннома.
Общие сведения о патологии
редко переходит в злокачественную форму;
встречается у людей, которым не меньше 35-40 лет;
чаще поражает лиц женского пола.
Новообразование внешне напоминает округлый плотный узелок, который находится в капсуле, сформированной из соединительной ткани. Благодаря этому при помощи операции от опухоли относительно несложно избавиться.
Невринома - причины возникновения
Невриному вызывают:
генетические факторы. Вероятность появления опухоли резко возрастает, если родственники страдали(ют) от этой проблемы;
тяжелая экологическая обстановка - воздействие вредных химических веществ, радиации;
пристрастие к сигаретам.
Также новообразование появляется у людей, уже страдающих от другого новообразования.
Разновидности патологии
Существуют следующие основные виды заболевания:
1. Акустическая невринома (она же вестибулярная шваннома):
встречается чаще всего;
опухоль поражает слуховой нерв (обычно вестибулярную часть, редко - улитковую). Однако постепенно новообразование разрастается и начинает проникать в мозжечково-мостовой угол;
вестибулярная шваннома может вредить лицевому нерву и даже «доставать» до тройничного. Также могут пострадать зрительный и челюстной нервы;
прогрессирует новообразование очень медленно (на несколько миллиметров в год). В редких случаях наблюдается быстрый опасный рост (до 30 мм за 12 месяцев), из-за которого важные отделы мозга (в первую очередь мозжечок) начинают сдавливаться;
намного чаще развивается только в одном ухе (в двух 5% случаев). Причиной двусторонней акустической невриномы, как правило, становится нейрофиброматоз.
появляется в 40-50-летнем возрасте.
2. Невринома позвонков:
развивается обычно в грудных и шейных областях спины;
иногда появляется в поясничном отделе;
встречается реже акустической, но тоже довольно часто.
3. Шваннома Мортона:
такой тип патологии появляется на стопе (точнее ее подошве) одной ноги, в области 3-го и 4-го пальцев;
в редких случаях патология развивается на обеих стопах;
встречается шваннома Мортона нечасто.
Как патология себя проявляет
Нередко заболевание протекает совершенно бессимптомно и обнаруживается случайно. Это затрудняет лечение невриномы. Признаки патологии зависят от местоположения опухоли:
1. При акустической невриноме:
развивается тиннитус (шум в ушах);
появляются сильные головокружения.
2. При повреждении лицевого нерва:
пересыхает во рту;
наблюдается частичный паралич век.
3. При невриноме спинных позвонков наблюдаются:
мучительные болевые ощущения в области спины;
ухудшение чувствительности в месте поражения.
4. При шванноме Мортона появляются различные проблемы с чувствительностью:
ощущается онемение в районе стоп;
Как патология диагностируется
Лечению невриномы предшествует диагностика. Ее производят с помощью:
компьютерного или магнитно-резонансного томографического исследования. Магнитно-резонансное исследование более эффективно. Оно способно выявить микроскопические новообразования, тогда как компьютерная томографическая диагностика обнаруживает только опухоли, чей диаметр не менее 1 см;
аудиограммы (исследование слуха).
Лечение заболевания - оперативное, лучевое, консервативное
Обычно невриному необходимо удалять, консервативное лечение эффективно далеко не всегда. Правда, на ранних стадиях, опухоль реально убрать с помощью лучевой терапии (кибер-нож).
1. Операция
Хирургическое лечение невриномы представляет собой локальное вскрытие черепной коробки (трепанация), чтобы до опухоли можно было добраться.
Без оперативного вмешательства обойтись не удастся, если:
опухоль быстро увеличивается в размере (к примеру, после того как больной проходил радиотерапию);
заболевание стало приводить к серьезным осложнениям.
Хирургическое удаление опухоли противопоказано, если:
у пациента проблемы с сердцем или сосудами;
больной уже преклонного возраста, у него проблемы с сердцем.
Прогноз на 99% благоприятный. Рецидив патологии - явление редкое. После операции пациент восстанавливается в течение 6-10 месяцев.
Возможные осложнения следующие:
может начаться кровотечение;
есть небольшой риск попадания инфекции;
лицевой нерв больного может поразить парез (особенно, если опухоль превышает несколько сантиметров);
ухудшится слух. Если опухоль больше 2 см, велик риск, что ее хирургическое удаление приведет к частичной потере слуха.
2. Лучевая (неоперативная) терапия
Помимо традиционной операции, существует и более безопасный способ избавиться от невриномы. Речь о стереотаксической радиохирургии (кибернож) - облучении опухоли:
преимущество такой операции в том, что уничтожение опухоли производится очень точно. Нервные ткани, которые ее окружают, остаются совершенно невредимыми;
недостаток - такая терапи я эффективна, только если невринома выявлена на ранних стадиях и не превышает 30 мм.
Лучевая терапия обязательна, если:
новообразование находится в «неоперабельном месте»;
больной категорически против хирургического вмешательства;
человек уже достиг пожилого возраста, у него проблемы с сердцем.
У лучевой терапии есть «побочка». После процедуры пациента может:
· появляются боли в шее (там, где располагалась стереотаксическая рамка).
3. Консервативная (выжидательная терапия)
Невринома - заболевание «вялотекущее». Поэтому до поры до времени можно обходиться консервативным лечением. Оно предполагает употребление:
средств, которые оказывают позитивное влияние на кровообращение в головном мозгу.
Также больному нужно постоянно проверять состояние водно-электролитного баланса
Невринома - заболевание сравнительно неопасное. Однако рисковать не стоит. Если она обнаружена, следует постараться поскорее избавиться от этой проблемы.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
Невринома слухового нерва
Невринома слухового нерва — доброкачественное новообразование VIII черепного нерва, состоящее из клеток шванновской оболочки. Клинически проявляется понижением слуха, шумом и звоном в ухе, вестибулярными расстройствами на стороне поражения, симптомами сдавления лицевого, тройничного, отводящего нервов, мозгового ствола и мозжечка, признаками внутричерепной гипертензии и гидроцефалии. Невринома слухового нерва диагностируется благодаря рентгенографии височных костей, МРТ или КТ головного мозга. В зависимости от размеров образования возможно его хирургическое и радиохирургическое удаление, радиотерапия. В отдельных случаях целесообразно наблюдение за опухолью в динамике и решение вопроса о тактике лечения только при выявлении прогрессирующего роста образования.


Общие сведения
VIII пара ЧМН — преддверно-улитковый, или слуховой, нерв состоит из вестибулярной и слуховой частей. Первая несет в церебральные центры информацию от вестибулярных рецепторов улитки, вторая — от слуховых. В подавляющем большинстве случаев невринома развивается в вестибулярной части преддверно-улиткового нерва, а симптомы поражения слухового отдела связаны с его сдавлением опухолью. Вблизи преддверно-улиткового нерва проходят: ствол лицевого нерва, тройничный нерв, отводящий, языкоглоточный и блуждающий нервы. По мере роста невриномы в клинической картине могут возникать симптомы сдавления этих нервов, а также прилежащих структур ствола мозга.
Невринома слухового нерва берет начало из шванновских клеток, окружающих аксоны нервных волокон. В связи с этим в практической неврологии она также известна как вестибулярная (акустическая) шваннома. Частота встречаемости опухоли примерно 1 заболевший на 100 тыс. человек. При этом невринома слухового нерва составляет 12-13% всех церебральных опухолей и примерно 1/3 от опухолей задней черепной ямки. Она развивается преимущественно в возрасте 30-40 лет. Не отмечено ни одного случая заболевания у детей допубертатного периода.

Этиопатогенез
Этиология неврином слухового нерва пока остается неопределенной. Односторонние невриномы носят спорадический характер, их прямая связь с какими-либо этиофакторами не прослеживается. Двусторонние невриномы наблюдаются у многих пациентов с нейрофиброматозом II типа — генетически обусловленном заболевании, для которого типичны доброкачественные опухолевые процессы различных тканевых структур нервной системы (нейрофибромы, глиомы, менингиомы, невриномы). Нейрофиброматоз наследуется аутосомно-доминантным путем, риск заболевания потомства при наличии патологического гена у обоих родителей составляет 50%.
Патогенетически выделяют 3 стадии развития вестибулярной шванномы. В первой небольшие размеры образования (до 2,5 см) приводят к нарушению слуха (тугоухости) и вестибулярным расстройствам. Во второй новообразование вырастает до размеров грецкого ореха, оказывает давление на ствол мозга, что приводит к появлению нистагма, дискоординации движений и расстройства равновесия. В третьей стадии, когда невринома достигает размеров куриного яйца, она вызывает резкое сдавление церебральных структур, гидроцефалию, нарушения зрения и глотания. На этой стадии в тканях головного мозга происходят необратимые изменения, опухоль иноперабельна и является причиной летального исхода.
Морфология
Макроскопически новообразование представляет собой округлый или неправильной формы плотный узел с бугристой поверхностью. Снаружи оно имеет соединительнотканную капсулу, внутри могут встречаться локальные или диффузные кистозные полости, наполненные коричневатой жидкостью. Цвет образования на срезе зависит от его кровоснабжения: обычно бледно-розовый с ржавыми участками, при венозном застое — синюшный, при кровоизлияниях в ткань невриномы — буро-коричневый.
Микроскопически невринома слухового нерва состоит из клеток, ядра которых напоминают палочки. Эти клетки образуют структуры по типу палисадов, между которыми наблюдаются участки, состоящие из волокон. По мере роста опухоли в ней наблюдаются процессы фиброзирования, образование отложений гемосидерина.
Симптомы
Медленный рост вестибулярной шванномы обуславливает наличие некоторого бессимптомного периода и постепенное развитие клиники. У 95% заболевших первым признаком является постепенно прогрессирующее ухудшение слуха. В отдельных случаях снижение слуха происходит резко и внезапно. У 60% пациентов первой жалобой является появление шума или звона в ушах. При его отсутствии и одностороннем характере поражения слухового нерва больные зачастую длительно не замечают происходящего ухудшения слуха. Вестибулярные расстройства отмечаются в 2/3 случаев. Они характеризуются ощущением неустойчивости или головокружением при поворотах туловища и головы, возникновением нистагма. Иногда наблюдаются вестибулярные кризы, при которых на фоне головокружения возникает тошнота и может быть рвота. Невринома слухового нерва в начальной стадии может быть ошибочно принята за кохлеарный неврит, болезнь Меньера, отосклероз, лабиринтит.
Прогредиентный рост опухоли со временем приводит к полной глухоте на стороне поражения, присоединению симптомов поражения близрасположенных структур. Однако следует помнить, что выраженность симптомов не всегда коррелирует с размерами опухоли. В зависимости от локализации невриномы и направления ее роста, при малых размерах она может давать более тяжелую картину, чем крупное новообразование, и наоборот.
В первую очередь невринома слухового нерва вызывает сдавление тройничного нерва, что сопровождается лицевыми болями и парестезиями на стороне опухоли. Боли в лице имеют тупой, ноющий характер; вначале протекают по типу пароксизмов, а затем становятся постоянными. Иногда их принимают за зубную боль или невралгию тройничного нерва. Немного позже или одновременно с лицевой болью возникают симптомы периферического поражения лицевого нерва (парез мимических мышц и связанная с этим лицевая асимметрия, нарушение саливации, утрата вкуса на передних 2/3 языка) и отводящего нерва (диплопия, сходящееся косоглазие). Если невринома слухового нерва располагается во внутреннем слуховом проходе, то симптомы сдавления лицевого нерва могут манифестировать в ранний период заболевания. В подобных случаях необходимо исключение неврита лицевого нерва.
Дальнейшее увеличение невриномы приводит к поражению блуждающего и языкоглоточного нервов с нарушением фонации, дисфагией, утратой вкуса на задней 1/3 языка и угасанием глоточного рефлекса. При сдавлении мозжечка появляется мозжечковая атаксия. Даже в запущенных случаях, при сдавлении мозгового ствола, сенсорные и моторные проводниковые нарушения выражены крайне слабо; парезы отмечаются в исключительных случаях.
В третьей стадии невринома слухового нерва характеризуется признаками внутричерепной гипертензии. Возникает головная боль в затылке и лобной области, сопровождающаяся рвотой. При офтальмоскопии отмечаются застойные диски зрительных нервов. Периметрия может выявлять отдельные скотомы или гемианопсию, что связано со сдавлением хиазмы и оптических трактов.
Диагностика
Диагностику проводит отоневролог, при его отсутствии невролог совместно с отоларингологом. В некоторых ситуациях дополнительно требуется консультация вестибулолога, офтальмолога и стоматолога. Пациенту проводят неврологическое обследование, аудиометрию, отоскопию, электрокохлеографию, электронистагмографию, исследование слуховых ВП, вестибулометрию, стабилографию.
Более точно установить диагноз «невринома слухового нерва» помогает рентгенография и методы нейровизуализации. На ранних стадиях при малых размерах невриномы (до 1 см) она, как правило, не визуализируется при помощи КТ головного мозга. Поэтому проводят рентгенографию черепа с прицельным снимком височной кости. В подтверждение диагноза вестибулярной шванномы свидетельствует расширение внутреннего слухового прохода. Поскольку невриномы хорошо поглощают контраст, возможно использование КТ с контрастированием. При этом визуализируется образование с четкими гладкими контурами.
МРТ головного мозга в случае невриномы выявляет на Т1-взвешенных снимках гипо- или изоинтенсивное, а на Т2-взвешенных - гиперинтенсивное образование. Для опухолей размером 3 и более см характерна гетерогенность сигнала, связанная с наличием в них кистозных участков. Возможна визуализация деформации ствола мозга и мозжечка. При проведении контрастной МР-томографии в 70% наблюдается гетерогенное накопление контраста.

Лечение
Радикальным методом лечения является удаление невриномы, которое может быть проведено открытым хирургическим способом или методами радиохирургии. Хирургическое удаление целесообразно при большой опухоли, при выявлении увеличения ее размеров в динамике наблюдений, при росте невриномы после радиохирургического вмешательства. Зачастую следствием операции являются глухота и парез лицевого нерва. Стереотаксическое радиохирургическое удаление возможно для неврином размером менее 3см. Также оно проводится у пожилых больных при продленном росте после субтотальной резекции и в случаях, когда риск операции значительно повышен из-за соматической патологии.
Лучевая терапия невриномы имеет показания, сходные с показаниями к радиохирургии. Облучение не является способом удаления образования, но предотвращает его дальнейший рост и позволяет избежать операции. Пациентам со случайно выявленной при КТ или МРТ невриномой без клинической симптоматики, больным с длительно существующими расстройствами слуха и пожилым больным с слабой симптоматикой показана выжидательная тактика с постоянным контролем размеров образования и динамики клинических симптомов.
Прогноз
Исход невриномы во многом зависит от своевременности диагностики и размеров опухоли. Прогноз благоприятен при адекватном лечении вестибулярной шванномы в I и II стадиях. При радиохирургическом удалении на ранних стадиях в 95% отмечается прекращение роста и полное восстановление трудоспособности пациента. При хирургическом вмешательстве высок риск потери слуха и повреждения лицевого нерва. В III стадии невриномы прогноз неблагоприятен: пациент может погибнуть при сдавлении жизненноважных церебральных структур увеличивающейся опухолью.
Невропатия лучевого нерва
Невропатия лучевого нерва — патология n. radialis на любом его участке, имеющая различный генез (метаболическая, компрессионная, посттравматическая, ишемическая). Клинически проявляется симптомом «висячей кисти», обусловленным невозможностью разогнуть кисть и пальцы; нарушением чувствительности задней поверхности плеча, предплечья и тыла 3,5 первых пальцев; затруднением отведения большого пальца; выпадением разгибательного локтевого и карпорадиального рефлексов. Диагностируется преимущественно по данным неврологического осмотра, вспомогательными являются: ЭМГ, ЭНГ, рентгенография и КТ. Лечебный алгоритм определяется этиологией поражения, включает этиопатогенетическую, метаболическую, сосудистую, реабилитационную терапию.

Невропатия лучевого нерва является самой распространенной периферической мононевропатией, для ее возникновения иногда достаточно просто неправильно положить руку во время крепкого сна. Развитие лучевой невропатии зачастую является вторичным и связано с мышечными перегрузками и травмами, что делает данную патологию актуальной как для специалистов в области неврологии, так и для травматологов, ортопедов, спортивных медиков. Топика поражения n. radialis сводится к трем основным уровням: в области подмышечной впадины, на уровне средней 1/3 плеча и в районе локтевого сустава. Особенности расположения лучевого нерва на этих уровнях будут описаны ниже.

Анатомия лучевого нерва
Лучевой нерв берет свое начало от плечевого сплетения (C5-C8, Th1). Затем он проходит по задней стенке подмышки, у нижнего края которой плотно прилегает к месту пересечения широчайшей мышцы спины и сухожилия длинной головки трицепса плеча. На этом уровне расположенно первое место потенциальной компрессии n. radialis. Далее нерв проходит в т. н. «спиральном желобе» — борозде, находящейся на плечевой кости. Эта борозда и головки мышцы-трицепса образуют плечелучевой (спиральный) канал, проходя в котором, лучевой нерв огибает плечевую кость по спирали. Плечелучевой канал — второе место возможного поражения нерва. Покинув канал, лучевой нерв следует к наружной поверхности локтевого сустава, где он разделяется на глубокую и поверхностную ветви. Область локтя — третье место повышенной уязвимости n. radialis.
Лучевой нерв и его двигательные ветви иннервируют мышцы, отвечающие за разгибание предплечья и кисти, отведение большого пальца, разгибание проксимальных фаланг и супинацию кисти (ее разворот ладонью кверху). Сенсорные ветви обеспечивают чувствительную иннервацию капсулы локтевого сустава, задней поверхности плеча, тыльной стороны предплечья, тыльной поверхности радиального края кисти и первых 3,5 пальцев (кроме их дистальных фаланг).
Причины невропатии лучевого нерва
Наиболее часто наблюдается невропатия лучевого нерва обусловленная его компрессией. Зачастую к неврологу обращаются пациенты, у которых сдавление n. radialis произошло во сне из-за неправильного положения руки. Подобный «сонный паралич» может случиться у страдающих алкоголизмом или наркоманией, у здоровых лиц, уснувших в состоянии острой алкогольной интоксикации, у людей, крепко заснувших после тяжелой работы или недосыпания. К сдавлению лучевого нерва с последующим развитием невропатии может приводить наложение на плечо жгута для остановки кровотечения, наличие в месте прохождения нерва липомы или фибромы, многократное и длительное резкое сгибание в локте во время бега, дирижирования или ручного труда. Компрессия нерва в подмышечной впадине наблюдается при использовании костылей (т. н. «костыльный паралич»), сдавление на уровне запястья — при ношении наручников (т. н. «арестантский паралич»).
Невропатия, связанная с травматическим повреждением нерва, возможна при переломе плечевой кости, травмах суставов руки, вывихе предплечья, изолированном переломе головки лучевой кости. Другими факторами развития лучевой невропатии являются: бурсит, синовит и посттравматический артроз локтевого сустава, ревматоидный артрит, эпикондилит локтевого сустава. В редких случаях причиной невропатии выступают инфекционные заболевания (сыпной тиф, грипп и др.) или интоксикации (отравление суррогатами алкоголя, свинцом и пр.).
Симптомы невропатии лучевого нерва
Поражение n. radialis в подмышечной впадине манифестирует нарушением разгибания предплечья, кисти и проксимальных фаланг пальцев, невозможностью отвести большой палец в сторону. Характерна «висячая» или «падающая» кисть — при вытягивании руки вперед кисть на стороне поражения не принимает горизонтального положения, а свисает вниз. При этом большой палец прижат к указательному. Супинация предплечья и кисти, сгибание в локте — ослаблены. Выпадает разгибательный локтевой рефлекс, снижается карпорадиальный. Пациенты жалуются на некоторое онемение или парестезии в области тыла I, II и частично III пальцев. Неврологический осмотр выявляет гипестезию задней поверхности плеча, тыла предплечья и первых 3,5 пальцев при сохранности сенсорного восприятия их дистальных фаланг. Возможна гипотрофия задней группы мышц плеча и предплечья.
Невропатия лучевого нерва на уровне средней 1/3 плеча (в спиральном канале) отличается от вышеуказанной клинической картины сохранностью разгибания в локтевом суставе, наличием разгибательного локтевого рефлекса и нормальной кожной чувствительностью задней поверхности плеча.
Невропатия лучевого нерва на уровне нижней 1/3 плеча, локтевого сустава и верхней 1/3 предплечья зачастую характеризуется усилением болей и парестезий на тыле кисти при работе, связанной со сгибанием руки в локте. Патологические симптомы наблюдаются преимущественно на кисти. Возможна полная сохранность чувствительности на предплечье.
Лучевая невропатия на уровне запястья включает 2 основных синдрома: синдром Турнера и радиальный туннельный синдром. Первый наблюдается при переломе нижнего конца луча, второй — при компрессии поверхностной ветви n. radialis в районе анатомической табакерки. Характерно онемение тыла кисти и пальцев, жгучая боль на тыле большого пальца, которая может иррадиировать в предплечье и даже плечо. Выявляемые при осмотре сенсорные нарушения обычно не выходят за пределы I пальца.
Основополагающим методом диагностики невропатии n. radialis является неврологический осмотр, а именно исследование сенсорной сферы и проведение специальных функциональных проб, направленных на оценку работоспособности и силы мышц, иннервируемых лучевым нервом. В ходе осмотра невролог может попросить пациента вытянуть руки вперед и удерживать кисти в горизонтальном положении (выявляется свисающая кисть на стороне поражения); опустить руки вдоль туловища и повернуть кисти ладонями вперед (выявляется нарушение супинации); отвести большой палец; сопоставив ладони кистей, развести пальцы в стороны (на стороне поражения пальцы сгибаются и скользят вниз по здоровой ладони).
Функциональные пробы и исследование чувствительности позволяют дифференцировать лучевую невропатию от невропатии локтевого нерва и невропатии серединного нерва. В некоторых случаях невропатия лучевого нерва напоминает корешковый синдром уровня CVII. Следует учитывать, что последний сопровождается также расстройством сгибания кисти и приведения плеча; характерными болями корешкового типа, усиливающимися при чихании и движениях головой.
Установить топику поражения лучевого нерва позволяет электромиография, выявляющая снижение амплитуды мышечных потенциалов действия, и электронейрография, информирующая о замедлении проведения нервного импульса по нерву. Немаловажное диагностическое значение имеет определение характера (компрессионная, посттравматическая, ишемическая, токсическая и т. д.) и причины нейропатии. С этой целью возможно проведение консультации ортопеда, травматолога, эндокринолога, рентгенографии плеча, костей предплечья и кисти, КТ суставов, биохимического анализа крови, анализа крови на сахар и пр. обследований.
Лечение невропатии лучевого нерва
Основными направлениями в лечении лучевой невропатии являются: устранение этиопатогенетических факторов развития патологии, поддерживающая метаболическая и сосудистая терапия нерва, восстановление функции и силы пострадавших мышц. При любом генезе заболевания невропатия лучевого нерва требует комплексного подхода в лечении.
По показаниям этиопатогенетическая терапия может заключаться в проведении антибиотикотерапии, противовоспалительного (кеторолак, диклофенак, ибупрофен, УВЧ, магнитотерапия) и противоотечного (гидрокортизон, дипроспан) лечения, детоксикации путем капельного введения растворов натрия хлорида и глюкозы, компенсации эндокринных нарушений, вправлении вывиха, репозиция костей при переломе, наложении фиксирующей повязки и т. п. Невропатия травматического генеза часто нуждается в хирургическом лечении: осуществлении невролиза, пластики нерва.
С целью скорейшего восстановления нерва используются метаболические (гемодиализат крови телят, вит В1, вит В6, тиоктовая к-та) и вазоактивные (пентоксифиллин, никотиновая к-та) препараты. Для реабилитации иннервируемых им мышц назначают неостигмин, массаж, ЛФК, электромиостимуляцию.
Невринома: виды, симптомы, диагностика
Виды неврином по локализации и соответствующие им симптомы
Рассмотрим основные виды патологии и то, какими признаками они сопровождаются.
Невринома позвоночника (шейная, грудного отдела)
Чаще всего поражает грудной и шейный отдел позвоночника. В соответствии с общепринятой классификацией относится к внемозговому типу. Развивается на спинномозговых корешках и сдавливает снаружи спинной мозг.
Возникающие при этом симптомы:
- Корешковый синдром. Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке.
- Вегетативные нарушения. Симптоматика зависит от того, какой нерв вегетативной системы был поражен опухолью. Могут нарушаться функции органов малого таза (задержка либо недержание мочи, стула), органов ЖКТ (боль в животе, трудности при глотании), сердца (изменение ритма, брадикардия, стенокардия).
- Синдром Броун Секара, когда сдавливается спинной мозг. Ниже уровня расположения опухоли возникает спастический парез, вялый паралич на уровне шванномы, выпадение чувствительности на стороне поражения, утрата ощущения температуры и боли с противоположной стороны.
- Дискомфорт между лопаток, боли, утрата чувствительности.
Признаки патологии могут то появляться, то проходить. По мере роста новообразования симптоматика становится сильной и постоянной. Боли обычно усиливаются в положении лежа.
Невринома головного мозга
Шваннома черепно-мозговых нервов - это опухоль, растущая в пределах черепа. Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев - односторонняя. Симптомы обычно включают:
- внутричерепную гипертензию;
- проявления сдавления окружающего мозгового вещества;
- признаки поражения нервного волокна;
- психические расстройства;
- судороги;
- атаксию;
- нарушения интеллекта;
- гипотонию мышц ног и рук;
- нарушение функции сердца и дыхания;
- изменение зрительных полей.
Невринома тройничного нерва
Это около 35% от всех внутричерепных шванном, вторая по частоте диагностирования шваннома головного мозга. Симптомы зависят от размера новообразования:
- сначала нарушается чувствительность на той половине головы, где есть опухоль;
- позднее поражаются жевательные мышцы, наступает их слабость;
- при росте образования далее появляется тошнота, рвота, распирающая головная боль, сдавливается кора височной доли;
- на запущенных стадиях добавляются обонятельные и вкусовые галлюцинации.
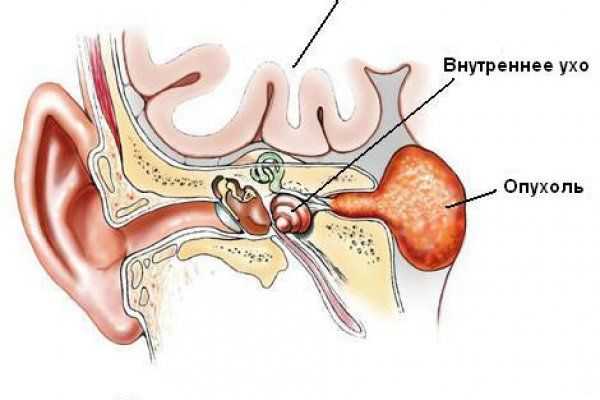
Невринома слухового нерва (акустическая шваннома)
Из-за расположения в мозжечково-мостовом углу опухоль быстро сдавливает окружающие участки головного мозга и нервы. Симптомы делятся на три вида:
- поражение улиткового участка нерва - звон и шум в ухе на стороне поражения;
- ухудшение слуха - постепенно, с высоких тонов;
- при размере опухоли 2-3 см появляется похожая на зубную боль, атрофируются жевательные мышцы;
- когда опухоль достигает 4-5 см поражается отводящий и лицевой нерв, в связи с чем теряется вкус на языке, неправильно работают слюнные железы, нарушается чувствительность лица на стороне поражения, возникает косоглазие с двоением в глазах;
- вестибулярные нарушения (размер образования 5-6 см) - головокружения, обмороки.
Шваннома лицевого нерва
Последствия такой невриномы - нарушение вкуса на первой половине языка, онемение и асимметрия лица, гипотония мимических мышц, нарушение процесса слюноотделения. Возможно разрушение костных структур.
Невринома Мортона (стопы)
Представляет собой доброкачественное разрастание фиброзной ткани в зоне подошвенного нерва. В основном развивается между 3-м и 4-м пальцами. Симптомы - это боль в стопе, ощущение инородного тела, усиление дискомфорта при ношении узкой обуви и нагрузке.
Невринома конского хвоста
Локализуется в самом нижнем отделе позвоночного канала. Сначала проявляется односторонним корешковым синдромом, затем - двухсторонним. Возникает вялый парез ног, нарушения чувствительности мозаичного типа, затруднения при дефекации и мочеиспускании.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование - осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме - МРТ или КТ головного мозга. КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
- МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции - это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию - направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Пластика нервов и сухожилий - самые сложные хирургические манипуляции. Хирург должен быть опытным, хорошо знакомым с .
Прием хирурга может понадобиться при плановой госпитализации, диспансеризации, для получения некоторых видов медицинских карт .
Преимуществ платной медицины очень много. Это удобно, приятно, комфортно. Однако многие выбирают государственные поликлиники .
Обзор операций на нервах: виды, локализация, методы
Чаще всего люди обращаются к врачу для проведения операции по восстановлению и сшиванию нерва после травм и при их последствиях - возникновении рубцов.
Арсенал врача - это микроскоп и микрохирургические инструменты. Они позволяют проводить тончайшие манипуляции. В ходе операции сопоставляются концы разорванных нервов или, наоборот, нерв иссекается, чтобы блокировать импульс от него. Последняя процедура нужна, когда из-за ущемления человек чувствует сильную боль.
Показания к операциям на нервах:
- травмы;
- опухолевые процессы;
- болезненные невромы;
- рубцы, которые сдавливают нерв;
- сильный болевой синдром, спастический парез, например как последствие инсульта.
Типы операций по локализации
Хирургические вмешательства могут проходить под общим наркозом или местной анестезией. Пациент должен пройти стандартное предоперационное обследование: сделать ЭКГ, флюорографию, сдать анализы, посетить терапевта и анестезиолога. Последний прием пищи - за 12 часов до вмешательства.
Операция на седалищном нерве
Седалищный нерв - один из самых крупных, он представляет собой «арку», концы которой - внизу нижних конечностей, а верх - по верхнему краю ягодиц. Часто проводится блокада этого нервного ствола, то есть невротомия анестетиками. Это нужно при ущемлении с очень сильной болью. Такая патология называется «ишиас». Блокада показана при сильных болях в спине, остеохондрозе. Она позволяет обезболить коленный сустав, всю ногу, лодыжки или стопы.
Зрительный нерв
Вмешательства на нем проводятся при атрофии нервного волокна, глаукоме, для снятия компрессии нерва. При глаукоме расширяется его канал и проводится пластика как самого нервного волокна, так и сосудов и мышц. При атрофии к нерву помещается аллоплант, который помогает наладить кровоток и предупреждает дальнейшую атрофию.
Операция на лучевом нерве
Микрохирургическое вмешательство показано, когда неэффективно консервативное лечение и сохраняется компрессия нервного волокна, а также известна причина и срок возникновения патологии. Например, это может быть недавний перелом. Если микрохирургическое вмешательство в следующие несколько месяцев не восстанавливает функцию конечности, то проводится ортопедическая операция.
Операция на срединном нерве
Срединный нерв - один из трех основных нервных волокон руки. Он подводит чувствительные волокна к ладони, большому, указательному, безымянному пальцу, некоторым мышцам кисти, отвечает за координацию движений и работу потовых желез. Самая распространенная болезнь - синдром запястного канала, разновидность туннельного синдрома. Нервное волокно сдавливается между плотной связкой и костными стенками. Заболеванию чаще подвержены женщины, основная его причина - постоянная работа за компьютером. Операция направлена на раскрытие запястного канала. Она рекомендована при сохранении симптомов полгода и более. Вмешательство может быть:
- Открытым, то есть традиционным. На запястье делается разрез длиной до 5 см. После этого пересекается связка, чтобы увеличить объем запястного канала.
- Закрытым эндоскопическим. Хирург делает всего два разреза длиной по 1-1,5 см на ладони и запястье, чтобы ввести эндоскоп и инструменты. Такая процедура обеспечивает меньший послеоперационный дискомфорт и более быстрое восстановление.
Операция на слуховом нерве
Невринома слухового нервного волокна встречается в одном случае на 100000. В 95% случаев это односторонняя опухоль. Чаще невриномы встречаются у женщин, в соотношении с мужчинами примерно 3 к 2. Опухоли локализуются во внутреннем слуховом проходе. Рост новообразования направлен в сторону наименьшего сопротивления, то есть к нервному корешку в срединной части мостомозжечкового угла. Опухоль может распространяться на черепные нервные стволы. Цель операции - радикальное удаление опухоли с максимальным сохранением функции нервных волокон и хорошего качества жизни пациента.
Разновидности хирургических вмешательств по технике
Невролиз нерва
Невролиз проводится, когда вокруг нервных волокон образуются грубые рубцы, сдавливающие их. Чаще всего поводом служит перелом или сильный ушиб мягких тканей. Эффективность вмешательства достигает 50%. Для повышения точности манипуляций может применяться микроскоп. Если рубцовые сращения массивные, проверяется электровозбудимость нервного ствола. Если изменения необратимы, то он удаляется, а оставшиеся фрагменты сшиваются. Доступ может быть наружным или внутренним. Невролиз проводится в три этапа:
- Нерв выделяется из окружающих пораженных тканей лезвием или скальпелем.
- Рубцовые ткани и плотные спайки вырезаются.
- Высвобожденное нервное волокно укладывается в сформированное ложе из мышц.
Невротомия
Нервное волокно пересекается, чтобы устранить патологическую импульсацию, которая приводит к боли или меняет функции внутренних органов. Чаще всего проводится при язвенной болезни двенадцатиперстной кишки и желудка. Прямые показания - необратимые изменения нервных корешков, при которых теряется чувствительность, трофика тканей, нарушаются двигательные функции. Может также проводиться блокада анестетиками, если нерв защемлен.
Хирург выделяет нервное волокно скальпелем или лезвием под местной анестезией. Чтобы не было кровотечения, сосуды коагулируются, то есть прижигаются. Для предотвращения невром на концы нервного волокна устанавливаются микрокапсулы из полимерного материала.
Пластика
Для пластики применяются трансплантаты, которые могут быть кровоснабжаемыми и некровоснабжаемыми. Используются фрагменты нервных волокон, которые имеют сосудистую «ножку». Некровоснабжаемый вид трансплантатов признан наиболее эффективным. Пластика возможна:
- с использованием цельного ствола (свободная)
- с применением нескольких трансплантатов (свободная межпучковая)
- васкуляризованным нейротрансплантатом (свободная)
- несвободная по Странгу
- лоскутная
- тубулизация нервного волокна
- исправление дефекта нервного волокна его ветвями
Некровоснабжаемые трансплантаты используются для пластики мелких нервных волокон. Если нужно восстановить крупные волокна, то используются трансплантаты на сосудистой «ножке». Донорами могут выступать подкожные нервные волокна, икроножные, локтевые, поверхностные лучевые, ветви малоберцовых.
Чтобы трансплантаты скорее приживились, пластика проводится с применением микрососудистых анастомозов, которые помогают питать нервные волокна.
Иссечение невромы Мортона
Это заболевание стопы, которое вызывается разрастанием фиброзной ткани доброкачественного характера в области подошвенного нервного волокна. В результате появляются боли в стопе, усиливающиеся при нагрузках и ношении узкой обуви. Удаление невромы показано, когда нет эффекта от консервативной терапии. Во время вмешательства проводится резекция невромы или рассечение межплюсневой связки. Второй метод - более щадящий. Процедура длится всего 10-15 минут, через 2 часа уже можно ходить. Однако такая методика опасна рецидивами. Удаление невромы более эффективно, потому что полностью иссекается пораженное нервное волокно.
Прогноз восстановления
Реабилитация пациентов после повреждения нерва при любом виде хирургического вмешательства может потребовать восстановления утраченных функций. Сразу после операции присутствует болевой синдром, который снимается обезболивающими препаратами. Швы снимают на 7-10 день. Каждый день проводится обработка операционной раны. Если вмешательство проводилось на конечностях, то показано наложение гипсовой повязки для обездвиживания и предотвращения расхождения швов. Чтобы ускорить выздоровление, показана физиотерапия, массаж, ЛФК.
На скорость заживления влияют:
- возраст пациента - чем моложе человек, тем быстрее идут процессы регенерации;
- объем и вид травмы;
- назначение и размер нервного волокна;
- время с момента получения травмы до проведения хирургического вмешательства - этот промежуток должен быть не более 1 года, иначе восстановить функции будет невозможно;
- индивидуальные особенности организма;
- сопутствующие патологии.
Заживление идет лучше при резаных ранах, когда концы рассеченного волокна имеют ровный срез и располагаются близко друг к другу. Если повреждено волокно, располагающееся близко к нейрону, заживление будет идти медленнее. Лучше заживают пучки, которые выполняют только одну функцию, нежели нервные волокна, входящие в состав разного по назначению ствола.
Читайте также:
- Система макрофагов печени. Метаболические функции печени
- Пример комбинированного повреждения HAGL и разрыва Банкарта
- Посттрансплантационное лимфопролиферативное расстройство конъюнктивы: признаки, гистология, лечение, прогноз
- Последовательность пальпации толстого кишечника. Изменение свойств толстого кишечника
- Нейтрализация протонов почками. Первично активный механизм секреции ионов водорода почками
