Кровоснабжение и слои нормальной слизистой оболочки твердого неба
Обновлено: 16.05.2024
По морфофункциональным признакам слизистую оболочку полости рта разделяют на три типа - жевательную, выстилающую и специализированную.
- Жевательная слизистая оболочка твердого неба и десны покрыта ороговевающим эпителием.
- Слизистая оболочка щек, губ, дна полости рта, альвеолярных отростков, нижней поверхности языка покрыта неороговевающим эпителием и называется выстилающей.
- Специализированная слизистая оболочка дорсальной поверхности языка имеет частично ороговевающий эпителий.
Слизистая оболочка щеки
МПНЭ - многослойный плоский неороговевающий эпителий
СП - собственная пластинка
СТС - соединительно-тканная строма
Главным признаком, объединяющим 90,6% ОКТ-изображений слизистой оболочки, покрытой неороговевающим эпителием, является их слоистость - наличие двух контрастных горизонтально ориентированных слоев.
Неороговевающий (гликогенсодержащий) эпителий с невысокими сосочками выглядит как умеренно яркий практически прямой слой. Склонность эпителия к ороговению (присутствие кератина) в промежуточной зоне щеки делает его более ярким. Собственная пластинка представляет собой волокнистую соединительно-тканную структуру и выглядит как яркая полоса.
Слизистая оболочка дна полости рта
КС - кровеносные сосуды
СЖ - слюнные железы
ПСЖ - протоки слюнных желез
Область слизистой оболочки дна полости рта покрыта неороговевающим эпителием. На ОКТ-изображениях определяются два горизонтальных слоя. Хорошо развитая подслизистая основа дна полости рта с содержащимися в ней слюнными железами, протоками и сосудами, соответствует на ОКТ-изображениях яркому нижнему слою с тремя типами областей низкой яркости, различающимися по глубине расположения и контрастности границ.
Слизистая оболочка прикрепленной части десны
Слизистая оболочка твердого неба
Отличие двух типов ороговевающей слизистой оболочки - твердого неба и прикрепленной части десны - состоит в ориентации волокон собственной пластинки, что и влияет на характер оптического изображения. Горизонтальная ориентация срастающихся с надкостницей волокон плотной собственной пластинки твердого неба создает достаточный перепад яркости томографического сигнала для контраста ороговевающего эпителия и стромы.
Слизистая оболочка дорсальной поверхности языка в норме
ОКТ-изображения дорсальной и боковых поверхностей языка определяется наличием характерных сосочков. Они имеют умеренно выраженную слоистую структуру, которая обеспечивается глубокими сосочками эпителия.
Кровоснабжение и слои нормальной слизистой оболочки твердого неба
1 ГБОУ ВПО «Саратовский Государственный медицинский университет им. В.И. Разумовского Минздрава России»
1. Анатомно-физиологические особенности челюстно-лицевой области и методы ее исследования [Текст]: учеб. пособие / под общ. ред. М.М. Лапкина, Н.В. Курянина. - М.: «Медицинская книга», 2005. - 180 с.
2. Зайчик, А.Ш. Патофизиология. В 3 томах. Том 1. Общая патофизиология (с основами иммунологии) [Текст]: учеб. / А.Ш. Зайчик, Л.П. Чурилов. - 4-е изд. - СПб.:ЭЛБИ-СПб, 2008. - 656с.
3. Литвицкий, П.Ф. Патофизиология [Текст]: учеб. / П.Ф.Литвицкий. - 5-е изд. - М.: ГЭОТАР - Медиа, 2015. - 496 с.
4. Патологическая физиология [Текст]: учеб. / под общ. ред. В.В.Моррисона, Н.П. Чесноковой. - 4-е изд. - Саратов: Изд-во Сарат. гос. мед. ун-та, 2009. - 679 с.
5. Терапевтическая стоматология: в 4 томах. - Том 1. Пропедевтика терапевтической стоматологии: ) [Текст]: учебник (ВУЗ ІV ур. а.) / Н.Ф. Данилевский, А.В. Борисенко, Л.Ф. Сидельникова и др.; под ред. А.В. Борисенко. - 3-е изд., испр. - «Медицина», 2017. - 400 с.
В ротовой полости в условиях нормы осуществляются разнообразные взаимосвязанные и взаимозависимые функции: вкусовая апробация пищевых продуктов и их дифференцировка на съедобные и несъедобные, механическая обработка пищи, ее измельчение, смачивание слюной; обеспечение начальных этапов гидролиза углеводов и формирование пищевого комка; обеспечение рефлекторной стимуляции с механо-, хемо- и терморецепторов пищеварительных желез желудка, поджелудочной железы, печени, двенадцатиперстной кишки; барьерная функция по защите организма от патогенной микрофлоры. Ротовая полость может обеспечивать всасывательную функцию, а за счет деятельности слюнных желез экскреторную и инкреторную функции [1, 2, 5, 6].
В связи с вышеизложенным целесообразно остановиться на функциональной значимости отдельных компонентов ротовой полости, в частности слизистой оболочки рта, слюнных железах, а также на аппарате, обеспечивающем процессы сосания, жевания, глотания.
Слизистая оболочка рта состоит из следующих основных компонентов: многослойного плоского эпителия, базальной мембраны и подлежащей соединительной ткани. В эпителии различают три слоя: базальный, шиповидный и поверхностный. Количество слоев эпителия неодинаково в различных участках ротовой полости. Утолщен эпителий губ и щек, истончен эпителий нижней поверхности языка и дна полости рта. Эпителий слизистой оболочки десен и твердого неба является ороговевающим. Слизистая оболочка рта переходит в подслизистую, представленную рыхлой соединительной тканью. Однако слизистая оболочка языка, десен, твердого неба не имеет подслизистого слоя [1, 2, 3, 6].
Кровоснабжение слизистой оболочки полости рта обеспечивают наружная сонная артерия и ее ветви - верхняя челюстная артерия, нижняя луночковая артерия и др. Щечная артерия, задняя верхняя альвеолярная и подглазничная артерии кровоснабжают слизистую оболочку преддверия рта и десны верхней челюсти. Слизистую оболочку неба питают ветви нисходящей небной артерии. Вены, сопровождающие артерии, впадают во внутреннюю яремную вену. Лимфа оттекает в регионарные подбородочные и подчелюстные лимфатические узлы. Иннервация слизистой оболочки полости рта обеспечивается за счет второй и третьей ветвей тройничного, носонебного, щечного, язычного, языкоглоточного и блуждающего нервов [1, 2, 5, 6].
Функции слизистой оболочки рта.
Слизистая оболочка рта выполняет следующие функции:
4. Обеспечивает местный иммунитет.
5. Является важнейшей рефлексогенной зоной.
6. Обладает определенной проницаемостью.
7. Обладает выраженной регенеративной активностью.
Секреторная функция слизистой оболочки рта в основном обеспечивается малыми слюнными железами подслизистой губ и мягкого неба, играющими важную роль в увлажнении слизистой рта и предотвращении механических травм при сухоедении. В слизистой оболочке языка, десен, твердого неба отсутствуют подслизистый слой и соответственно малые слюнные железы, в связи с чем не выражена и секреторная функция.
Буферные свойства слизистой оболочки рта определяются толщиной рогового слоя и состоянием секреторной активности слюнных желез, содержанием в слюне белков, фосфатов, бикарбонатов и других компонентов различных буферных систем. При развитии патологических процессов в ротовой полости, избыточном накоплении кислых или щелочных продуктов возникает компенсаторное восстановление pH среды, в частности и за счет определенной буферной емкости слизистой оболочки рта.
Барьерная функция включает в себя функцию внешнего и внутреннего гистогематического барьеров. Барьерная функция в значительной мере обусловлена анатомическими и функциональными особенностями слизистой рта. Эпителий маргинального отдела десны и твердого неба является ороговевающим, что делает слизистую более устойчивой к механическим, химическим, температурным воздействиям. Механической нагрузке противостоит и тургор десны, обеспечиваемый в значительной мере наличием тонофиламентов в цитоплазме клеток всех слоев эпителия, кроме ороговевающего. С возрастом, количество тонофиламентов возрастает почти в 3 раза, что увеличивает тургор десны и ее устойчивость к механическому воздействию. Тургор и физическая прочность слизистой оболочки рта зависят от состояния эластических и коллагеновых волокон, наличия жировой клетчатки в подслизистом слое. Барьерная функция слизистой оболочки полости рта обеспечивается и степенью проницаемости ее для различных веществ эндогенной или экзогенной природы. Последняя в свою очередь зависит от выраженности рогового слоя, наличия в мембранах клеток фосфолипидов, холестерина, жирных кислот, возникновения поляризационных токов, изменения концентрации на поверхности ионов металлов. Проницаемость слизистой определяется и размерами межклеточных пространств в зернистом слое, состоянием микрофиламентов. Уровень проницаемости слизистой оболочки ротовой полости и соответственно состояние барьерных свойств в значительной мере зависят от концентрации растворов, воздействующих на слизистую, температуры, pH среды, парциального давления и т.д.
Барьерная функция слизистой зависит от состояния специфических иммунологических механизмов защиты и фагоцитоза.
Проницаемость слизистой оболочки полости рта и ее барьерная функция различны в разных участках. Наибольшая проницаемость отмечена в области десневой бороздки и дна полости рта, что используют для введения некоторых лекарственных препаратов, например валидола и др. Лекарственные препараты лучше всасываются через нормальную слизистую оболочку, чем измененную, в частности при воспалительных процессах, когда формируются явления тромбоза, эмболии, стаза в кровеносных и лимфатических сосудах [1, 2, 3, 4, 6].
Слизистая оболочка рта является мощной рефлексогенной зоной, содержит большое количество рецепторных нервных окончаний. По функциональным признакам все рецепторы делятся на три группы:
а) хеморецепторы (вкусовые);
б) соматосенсорные (тактильные, тепловые, холодовые, болевые) ;
По характеру информации, поступающей в центральную нервную систему из полости рта, различают 6 видов чувствительности слизистой оболочки ротовой полости.
Тактильные рецепторы относятся к периферическому отделу соматосенсорного анализатора. Это рецепторы прикосновения, давления и свободные нервные окончания. Их распределение неравномерно в различных отделах челюстно-лицевой области. Наибольшей чувствительностью обладают кончик языка и красная кайма губ, причем верхняя имеет большую чувствительность, чем нижняя. Это обусловлено тем, что именно здесь происходит первый контакт и первый анализ веществ, поступающих в ротовую область. Высокая тактильная чувствительность твердого неба обеспечивает апробацию пищи в момент жевания, при формировании пищевого комка и при глотании. Наименьшей тактильной чувствительностью обладает слизистая оболочка вестибулярной поверхности десен. В области десневых сосочков чувствительность также невысокая.
Тепловыми рецепторами слизистой рта являются тельца Руффини, а холодовыми - колбы Краузе. Температурные раздражения воспринимаются также свободными окончаниями афферентных нервных волокон. Для тепловой чувствительности характерен возрастающий градиент от передних отделов к задним, для холодовой чувствительности - обратная закономерность. Такое распределение рецепторов обусловлено специфичностью их функций и значимостью в процессах терморегуляции. Холодовые рецепторы преобладают в передних отделах полости рта, так как холодовая рецепторная система является ведущей в развитии реакций адаптации и соответственно быстрее и адекватнее реагирует на изменение температуры внешней среды. Тепловые рецепторы преобладают в задних отделах полости рта и сигнализируют о температурном режиме самого организма. Слизистая оболочка щек мало чувствительна к холоду и еще меньше к теплу. Восприятие тепла отсутствует в центре твердого неба, а в центре дорзальной поверхности языка отсутствует тепловая и холодовая чувствительность. Высоким уровнем чувствительности к термическим воздействиям обладает красная кайма губ и кончик языка, так как эти области первыми получают информацию о температуре веществ, поступающих в ротовую область. При необходимости рефлекторно включаются защитные механизмы. Зубы обладают холодовой и тепловой чувствительностью. Порогом холодовой чувствительности для резцов является температура 20 °, для остальных 11 - 13 °. Порогом тепловой чувствительности для резцов является температура 52 °, для остальных - 60-70 ° [4,6].
Болевые рецепторы слизистой оболочки рта, или ноцицепторы, представлены свободными неинкапсулированными нервными окончаниями различной формы в виде волосков, спиралей, пластинок. Наиболее изучена болевая чувствительность слизистой оболочки альвеолярных отростков, твердого неба, т.е. участков протезного ложа.
Выраженной болевой чувствительностью обладает участок слизистой на вестибулярной поверхности в области боковых резцов. На внутренней поверхности щеки имеется узкий участок, лишенный болевой чувствительности. Как правило, боль локализуется в области больного зуба, но может иррадиировать по чувствительным волокнам II и III ветвей тройничного нерва в глазное яблоко, лобную, височную и затылочную область головы. Болевые ощущения могут возникать и при воспалительных процессах в ротовой полости - стоматитах, глосситах, а также при гальванизме.
Специфической особенностью сенсорной функции слизистой оболочки полости рта является наличие вкусовой чувствительности. Вкусовые рецепторы собраны во вкусовые почки или вкусовые луковицы. Это эллипсоидные образования, расположенные на языке, задней стенке глотки, мягком небе, надгортаннике, миндалинах, причем наибольшее количество их обнаружено на языке, вкусовые сосочки которого содержат комплексы вкусовых луковиц или почек. Различают грибовидные вкусовые сосочки кончика языка, покрытые неороговевающим эпителием, листовидные - в основании боковой поверхности языка и желобовидные, расположенные около корня языка. Желобовидные сосочки содержат до 200 вкусовых почек каждый, а грибовидные и листовидные - всего по нескольку вкусовых луковиц. Между сосочками языка открываются выводные протоки мелких слюнных желез, секрет которых промывает вкусовые почки. У взрослого человека содержится несколько тысяч вкусовых почек. Каждая вкусовая почка содержит от 30 до 80 клеток гетерогенной структуры, из них около 10 % составляют вкусовые рецепторные клетки, так называемые темные клетки, на апикальной поверхности которых имеются микроворсинки (вкусовые микровиллы). Кроме того, в состав вкусовой почки входят «светлые» - опорные клетки, обеспечивающие выполнение специфических функций рецепторными клетками, а также гантелевидные клетки, выделяющие биологически активные вещества, в частности катехоламины и серотонин, играющие определенную роль в механизмах возбуждения вкусового рецепторного аппарата. Базальные клетки вкусовой почки выполняют функцию механорецепторов [4, 6].
Рецепторные клетки вкусовой почки также гетерогенны и воспринимают энергию химического вкусового стимула, реагируют на механические качества пищи и на ее температуру. Апикальные части рецепторных клеток обращены во вкусовой канал, который через вкусовую пору открывается в полость рта. Через эту пору в канал попадают растворенные в слюне пищевые вещества, а жидкость вкусового канала обеспечивает рецепцию вкусовых химических стимулов. Продолжительность жизни клеток вкусовых луковиц составляет 10-12 дней. Значение периферического отдела вкусовой сенсорной системы заключается в восприятии энергии химических вкусовых стимулов и преобразовании ее в энергию нервного импульса. Между вкусовыми рецепторами и афферентными чувствительными волокнами имеется рецептор-но-афферентный синапс. Под базальной мембраной эпителия,, в котором заложена луковица, имеется нервное сплетение, образованное миелиновыми и безмиелиновыми нервными волок-нами. Безмякотные нервные волокна образуют синапс с одной рецепторной клеткой, а мякотные волокна разветвляются и могут иннервировать до 30 рецепторных клеток, т. е. имеется, перекрестная иннервация одной рецепторной клетки из нескольких нервных волокон. Кроме того, толстые миелиновые волокна могут иннервировать несколько луковиц [1, 2, 3, 6].
Афферентные волокна от вкусовых рецепторов вместе с волокнами от болевых, температурных, тактильных рецепторов языка идут в составе VII, IX, X пар черепно-мозговых нервов. Причем верхнегортанный нерв-ветвь X пары иннервирует гортань, надгортанник, заднюю стенку глотки, заднюю поверхность языка. Язычная ветвь IX пары иннервирует заднюю поверхность языка. Барабанная струна, ветвь VII пары, иннервирует передние 2/3 языка и боковые поверхности [4, 6].
Биоэлектрические явления в ротовой полости
Слизистая оболочка ротовой полости обладает высокой чувствительностью к электрическому току, так как имеет высокую электропроводность. Это обусловлено обильным кровоснабжением ее, отсутствием на большинстве участков рогового слоя, а также высокой гидрофильностью тканей.
При проведении оперативных вмешательств в ротовой полости могут возникать так называемые гальванические токи, которые воздействуют на слизистую оболочку и вызывают развитие в ней явлений гальванизма. Это может быть при протезировании и пломбировании зубов разнородными металлами, в частности при использовании серебра, золота, амальгамы, нержавеющей стали. При развитии гальванизма возникают неприятные ощущения в слизистой оболочке полости рта: чувство жжения, сухости, снижение или извращение вкусовой чувствительности, появление привкуса кислоты, металла, горечи, в ряде случаев может наступить полная потеря вкуса. Эти явления сопровождаются воспалительными процессами в слизистой оболочке рта, нарушением функции-ряда внутренних органов [4,6].
Явления гальванизма зависят от силы тока: при токе, равном 80 мка, выражены сильно, при токе 25-80 мка - слабо. При токе менее 5 мка - отсутствуют.
Регенерация слизистой рта. В течение суток идет постоянное слущивание эпителия, которое восполняется за счет физиологической регенерации. Обновление эпителия обеспечивается митотической активностью клеток базального и шиповидного слоев. Интенсивность обновления эпителия зависит от возраста, пола человека, времени суток, состояния местных иммунологических, механизмов защиты и неспецифической резистентности слизистой. Регенерационная способность слизистой связана с наличием в ней малодифференцированных клеточных элементов. В процессе дифференцировки и пролиферации в эпителиальных клетках накапливаются гликоген, РНК, гликозаминогликаны [1, 2, 3, 6].
Строение дистального отдела верхней челюсти
Анатомическими ориентирами при имплантации в дистальных отделах верхней челюсти являются малое и большое небное отверстие, большая небная артерия и нерв, синус верхней челюсти и жировой комок Биша. Так же в данной статье обсуждаются первичные анатомические проявления различных паттернов резорбции костной ткани в дистальных отделах верхней челюсти и тщательное планирование лечения каждого из них.
Большое и малое небные отверстия
Верхнечелюстная артерия и нерв входят в крыловидно-верхнечелюстную щель, чтобы достигнуть крыловидно-небной ямки примерно на 16.6 мм выше дна носовой полости, разветвляясь (в ямке) на заднюю верхнюю альвеолярную артерию, подглазничную артерию и нисходящую небную артерию. После выхода из подглазничного отверстия от подглазничной артерии ответвляются верхние передние альвеолярные артерии. Нисходящая небная артерия проходит небольшое расстояние внутри крыловидно-небной ямки, а затем входит в большой небный канал. Она находится внутри канала на протяжении примерно 10 мм, направляясь вниз, кпереди и немного медиально, затем покидает его через большое небное отверстие сразу напротив или даже дистальнее третьего моляра верхней челюсти или в области между вторым и третьим молярами и идет кпереди. Внутри большого небного канала от нее отходят малые небные артерии для кровоснабжения мягкого неба и миндалин (рис. 1).

Рисунок 1. Мышцы мягкого неба. покрытые тонким слоем слизистой, кровоснабжаемые и иннервируемые малыми небными артериями и нервами.
Обычно у черепа присутствует двусторонняя симметрия. Во многих исследованиях сообщалось о среднем расстоянии от большого небного отверстия до срединно-сагиттального шва или до дистальной границы твердого неба, однако данные значения могут быть неточными для конкретного пациента из-за вариативности расположения большого небного отверстия. Таким образом, изучение трехмерной компьютерной томографии (3Д КТ) пациента отобразит точное расположение большого небного отверстия перед хирургической манипуляцией для проведения анестезии или создания лоскута в данной области (рис. 2).

Рисунок 2. Трехмерная компьютерная томография, на которой показано расположение больших небных отверстий/нервов и расстояние от каждого из них до середины неба, так же, как и их взаиморасположение относительно моляров.
Большая небная артерия и нерв
После выхода из большого небного отверстия большая небная артерия и нерв пересекают твердое небо, идя к резцовому отверстию, где входят в полость носа и анастомозируют в области перегородки с клиновидно-небной артерией (рис. 3). Верхнечелюстная артерия переходит в крыловидно-небную артерию, которая проходит через крыловидно-небное отверстие, обеспечивая кровоснабжение боковой стенки и перегородки носа. Она достигает всех этих областей через задние боковые носовые латеральные и через септальные артерии (после пересечения крыши полости носа).
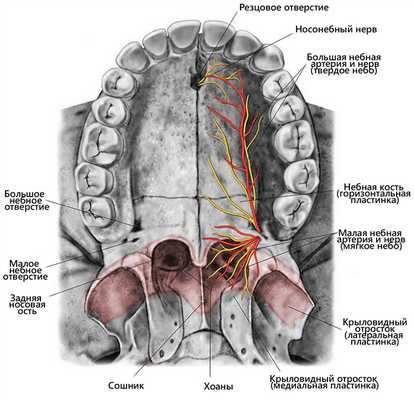
Рисунок 3. Направление большой небной артерии и нерва на поверхности твердого неба.
Современные топографо-анатомические сведения о возрастных особенностях твердого нёба человека (обзор литературы)
Проведенное нами литературное исследование, показало, что твердое нёбо в пренатальном периоде онтогенеза характеризуется вариабельностью топографического положения его структур. Отсутствие систематизированных морфометрических параметров твердого нёба на ранних этапах развития как основы для определения врожденных пороков лица обусловливают необходимость дальнейшего анатомического исследования.
Ключевые слова: твердое нёбо, анатомия, человек
Согласно современным представлениям важной составляющей познания закономерностей становления строения и топографии плода имеет толкование истинного направления процессов органогенеза, механизмов нормальных формирования органов, возникновение анатомических вариантов и врожденных пороков [1]. Расширение анатомических исследований человека в перинатальном периоде является назревшей необходимостью еще и потому, что многие заболевания детей и взрослых этиологически связанные с внутриутробным периодом развития [2].
Аномалии зубочелюстной системы являются одними из дефектов развития лица и челюстей, приводящие к значительным анатомическим (косметическим) и функциональным нарушений. По данным ВОЗ частота рождения детей с этой патологией в мире составляет 0,6-1,6 случаев на 1000 новорожденных. Анатомическое и функциональное нарушение, которое имеется у детей с этой патологией, приводит не только к задержке развития данных пациентов, но и к частым заболеваниям со стороны психического состояния ребенка, что предопределено замкнутостью, развитием комплекса неполноценности.
Небный отросток верхней челюсти является большой частью твердого нёба. Вместе с горизонтальной пластинкой нёбной кости отросток образует перепонку, которая отделяет две полости: сверху — носовую, снизу — ротовую полости. Верхняя поверхность нёбного отростка гладкая, немного выпуклая к носовой полости и участвует в образовании ее нижней стенки. Нижняя поверхность, наоборот вогнутая, участвует в формированием твердого нёба [1,3].
Твердое нёбо также является составной частью жевательного аппарата. Куполообразная форма твердого нёба, так же как и дугообразное искривление нижней челюсти, является важным элементом взаимной функциональной приспособленности и ровной стойкости данных костных структур в акте жевания 3.
Нёбный отросток верхней челюсти — это горизонтально расположенная пластинка, которая состоит из трех четко выраженных слоев: верхнего и нижнего плотного слоя и между ними губчатого вещества. Твердое нёбо образовано нёбными отростками, которые соединяются вдоль стрелового шва. В новорожденных нёбные отростки соединены соединительной тканью. Постепенно от нее со стороны нёбных отростков начинает врастать в виде шипов костная ткань [3]. К моменту смены зубов небный шов пронизан костными зубцами, которые извилисто идут навстречу. Наличие соединительной ткани по линии шва облегчает расширение зубных рядов во время ортодонтического лечения. До 35-45 лет костное сращение заканчивается, что устраняет возможность раздвижения нёбных отростков ортодонтическими аппаратами [4].
Толщина нёбного отростка у его переднего края на уровне резцового отверстия максимальная, у детей старшей возрастной группы достигает 12-16 мм. В направлении назад она резко снижается и в месте соединения заднего края твердого нёба с горизонтальной пластинкой нёбной кости ее размер составляет в пределах 1,5-4,0 мм. Задний край твердого нёба, в месте соединения с передним краем горизонтальной пластинки нёбной кости, может быть представлен поперечной линией.
У детей старшей возрастной группы медиальный конец края в месте его соединения с краем отростка противоположной стороны, смещен немного назад. В возрастной группе 3-7 лет, задний край нёбного отростка чаще представлен волнистой линией. При этом ее медиальная часть, которая начинается от срединного нёбного шва, лежит ближе к внутренней поверхности резцов. Поэтому, длина нёбного отростка по срединной линии меньше, чем по его латеральному краю альвеолярного отростка верхней челюсти [1, 4].
В зависимости от высоты альвеолярного отростка верхней челюсти, которые ограничивают твердое нёбо спереди и по бокам, образуется различной высоты свод или купол верхней стенки ротовой полости. В то же время у взрослых с долихоцефаллическим черепом, узким и высоким лицом, своды нёба высокие [2, 3]. У людей с брахицефалической формой черепа и широким лицом свод нёба плоский. Так, например, у новорожденных твердое нёбо относительно короткое и широкое. После первого года жизни длина твердого нёба начинает превышать его ширину. Рост неба в длину в постнатальном периоде развития преимущественно обусловлен с формированием и прорезыванием временных и постоянных зубов. Быстрый рост нёба в ширину и длину наблюдается в возрастном периоде от 2 до 5 лет и от 13 до 18 лет [3].
По мере развития альвеолярного отростка верхней челюсти формируется и свод нёба. У людей старческого возраста, в связи с потерей зубов и атрофией альвеолярных отростков, форма неба снова приближается к плоской. С возрастом меняется не только форма свода неба, но и соотношение отдельных размеров [4].
Сведений о размерах длины и ширины твердого неба у детей разных возрастных групп в литературе почти отсутствуют. Но, существуют данные о возрастных изменениях высоты нёба. В новорожденных высота твердого нёба в среднем составляет 4,72 мм (3,5-6,5 мм). До 13 лет высота увеличивается и достигает 9,6 мм. Высота нёба взрослого человека в среднем равна 11,3 мм [5].
На нижней поверхности нёбных отростков верхней челюсти около их задних концов есть две небные борозды, которые являются местом прохождения сосудистого нервного пучка. В переднем отделе твердого нёба по срединной линии, ближе к резцам, располагается отверстие, в котором открывается резцовый канал. Со стороны носовой полости отверстие канала парное. В толще кости, оба канала сливаются и на твердом нёбе открываются резцовым отверстием. От резцового отверстия часто начинается узкая щель, которая направляется к альвеолярному отростку верхней челюсти между латеральным резцом и клыком. Кроме резцового отверстия, существует большое нёбное отверстие, которое является выходом одноименного канала [5, 6].
Диаметр большого нёбного отверстия в новорожденных равен 2,5 мм, а у взрослого 5,02 мм (3,0-8,0 мм). Форма большого нёбного отверстия в большинстве случаев овальная. В раннем детском возрасте (от рождения до 3 лет) данное отверстие, а также полость канала не закрыта. Задняя поверхность подвисочной ямки и альвеолярного отростка верхней челюсти не соединяется с крыловидным отростком клиновидной кости. Между ними узкая щель. У детей 7-12 лет отверстие полностью сформировано. С передней и медиальной сторон отверстие ограничено внешним краем горизонтальной пластинки нёбной кости. Латеральный его край представлен внутренней поверхностью альвеолярного отростка верхней челюсти, а позади пирамидным отростком нёбной кости [3, 5].
Положение большого нёбного отверстия относительно ориентиров, которые могут быть использованы в стоматологической практике, такое. От центра отверстия в срединной плоскости у взрослых расстояние составляет в среднем справа 1,48 см, а слева 1,50 см. Расстояние между задним краем костного нёба и отверстием слева и справа составляет 1,9 см. В 57 % случаев большое нёбное отверстие располагается дистально или на уровне 3-го большого коренного зуба. Асимметрия положения (расположения) отверстия проявляется только в 6,8 % наблюдений [6]. Большое нёбное отверстие может открываться в ротовую полость в вертикальном направлении сверху вниз в 82 % или в горизонтальным направлении вперед в 18 %. В 16 % наблюдений на заднем крае большого нёбного отверстия является костный выступ, похожий на язычок нижней челюсти. Позади большого нёбного отверстия располагаются малые нёбные отверстия, через которые выходят одноименные артерии и нервы. Почти в 90 % случаев существует 1 или 2 таких отверстия, реже их бывает 3 или 4. Наблюдались препараты, на которых было до 6 малых отверстий. Их диаметр составлял 0,9 мм (0,5-2 мм) [5, 6].
Малое нёбное отверстие располагается в толще костной пластинки, которая соединяет задний внешний угол горизонтальной пластинки нёбной кости и переднебоковой поверхности крыловидного отростка клиновидной кости. Отверстие ограничено двумя костными ножками: медиальная — более широкая, чем латеральная. Большое нёбное отверстие является следствием соединения трех костных структур, и поэтому его можно классифицировать к отверстиям топографо-анатомическим, а малое нёбное отверстие изначально формируется как анатомическое [4].
Масса нёбного отростка, в отличие от альвеолярного, преимущественно состоит из плотного вещества. В нем помещается до 4/5 плотной и только 1/5 губчатого вещества. Длина нёба у взрослых мужчин меняется от 36,8 мм до 55,2 мм. Ширина в мужчин варьирует от 30,9 мм до 48,7 мм, а у женщин — от 29,4 до 46,4 мм. Толщина твердого нёба на всем протяжении разная. По данным E. Doden et al. (1983) увеличение толщины оказывается в задне-переднем направлении и от латерального края внутрь, к срединному нёбному шву. Автор отмечает, что наличие зубов не влияет на толщину твердого нёба. Содержание плотного вещества увеличивается параллельно утолщению кости. В области срединного шва губчатое вещество представлено тонкими костными балками, которые имеют верхне-нижнею ориентацию. Расположение остеонов в плотных пластинах соответствует напряжениям изгиба твердого нёба. Рельеф твердого нёба у детей ранних возрастов, без наличия борозд и выпучен (повышение). С возрастом (особенно 12-16 лет), на нижней поверхности нёба определяются отдельные выпячивания (повышение), борозды, мелкие углубления [3, 5].
С обеих сторон от линии шва между твердым и мягким нёбом располагаются нёбные ямки, иногда выражены очень слабо или только с одной стороны. Они составляют собой рудиментарные образования, которые остались от выводных протоков слюнных желез. Эти ямки используются в клинической практике как ориентиры для определения границы базиса полного съемного протеза 2. Характерно то, что поперечный шов формируется значительно раньше, чем срединный нёбный шов. Также присутствует резцовый шов, который отделяет резцовую часть челюсти. До 3 лет он хорошо выражен в большинстве случаев, при этом он заметен не только на твердом нёбе, но и на внутренней поверхности ячеек боковых резцов челюсти. С 3-7 лет резцовый шов начинает зарастать. Конечное зарастание заканчивается в 35-40 лет [5, 6].
Выводы иперспективы дальнейших исследований. Проведенное нами литературное исследование свидетельствует, что твердое нёбо в перинатальном периоде отмечается разнообразием топографического положения. Малоизученные и несистематизированные данные об органометрических параметрах твердого нёба, о вариабельности этапов и динамики его развития, которая является основанием для исследования врожденных пороков лица и обусловливает потребность в их дальнейшем анатомическом исследовании.
- Василенко В. М. Частота различных эндо- и экзогенных факторов в патогенезе врожденных расщелин верхней губы и нёба // Совр. стоматол. и чел.-лиц. хирургия: сб. трудов 1-й Республик. конф. — К., 1998. — С. 127.
- Макар Б. Г., Процак Т. В. Современные взгляды на становление строения верхнечелюстной пазухи в онтогенезе человека // Буковинский медицинский вестник. — 2007. — Т. 11, № 4. — С. 136-140.
- Икрамов В. Б. Переменчивость размеров, форм, положения и взаимоотношений верхней и нижней челюсти в зависимости от индивидуального строения мозгового черепа: автореф. дис. к. мед. наук. — Луганск, 2011. — 20 с.
- Гемонов В. В., Лаврова Э. Н., Фалин Л. И. Развитие и строение органов ротовой полости и зубов. — М.: ТОУ ВУНМЦ МЗ РФ, 2002. — 256 с.
- Масалина М. Б., Насибуллина К. Ф. Особенности формирования лицевого отдела черепа у детей 6-12 лет по данным телерентгенографии головы // XXXI итог. конф. Молодых ученых. МГМСУ: тр. конф. — М.: 2009. — С. 221-222.
- Faure J. M. Sonographic assessment of normal fetal palate using three-dimensional imaging: a new technique / J. M. Faure, G. Captier, M. Baumler // Ultrasound in obstetrics& gynecology A. — 2007. — V. 29, № 2. — P. 159-165.
Основные термины (генерируются автоматически): твердое небо, верхняя челюсть, небное отверстие, небный отросток, альвеолярный отросток, небная кость, горизонтальная пластинка, задний край, отверстие, резцовое отверстие.
Глава 3 Строение и функции органов и тканей полости рта
Основным предметом изучения врача-стоматолога являются органы и ткани полости рта, что обязывает его знать их анатомическое строение, структуру и функции, а также взаимосвязь с другими органами и системами организма.

Полость рта (саvitas oris) является начальным отделом пищеварительного тракта. Она ограничена спереди и с боков губами и щеками, сверху — твердым и мягким небом, снизу — дном полости рта. При сомкнутых губах ротовое отверстие имеет форму щели, при открытых — округлую форму. Полость рта (рис. 3.1) состоит из двух отделов: переднего, или преддверия рта (vestibulum oris), и заднего отдела — собственно полости рта (cavitas oris propria). Преддверие рта ограничено спереди и по бокам губами и щеками, сзади и изнутри — зубами и слизистой оболочкой альвеолярных отростков верхней и нижней челюстей. Собственно полость рта посредством зева соединяется с полостью глотки.
Рис. 3.1. Полость рта.
Формирование полости рта, которое происходит к концу второго месяца внутриутробной жизни, тесно связано с развитием костей лицевого черепа. В этот период наиболее велик риск возникновения аномалий развития. Так, если лобный отросток мезиального носового отростка не срастается с одним или обоими отростками верхней челюсти, то возникает расщелина мягких тканей. Если не срастаются правый и левый отростки твердого неба — возникает расщелина твердого неба.
3.1. Слизистая оболочка рта
Строение слизистой оболочки рта. Преддверие и собственно полость рта выстланы слизистой оболочкой.

Слизистая оболочка рта (tunica mucosa oris) состоит из 3 слоев: эпителиального, собственной пластинки слизистой оболочки и под слизистой основы (рис. 3.2).
Рис. 3.2. Строение слизистой оболочки рта: 1 — эпителий; 2 — собственная пластинка слизистой оболочки; 3 — подслизистая основа.
Эпителиальный слой. Слизистая оболочка рта выстлана многослойным плоским эпителием. Его строение неодинаково в различных участках полости рта. На губах, щеках, мягком небе, дне полости рта эпителий в нормальных условиях не ороговевает и состоит из базального и шиповатого слоев. На твердом небе и десне эпителий в нормальных условиях подвергается ороговению, в связи с чем в нем имеются кроме указанных слоев зернистый и роговой. Считают, что ороговение эпителия служит его ответной реакцией на воздействие раздражителя, в первую очередь механического.
Между клетками базального слоя располагаются отдельные лейкоциты. Они могут проникать в полость рта через эпителий, особенно эпителий десневой борозды, и обнаруживаются в ротовой жидкости. В некоторых участках эпителия могут встречаться меланоциты — клетки, образующие меланин. Эпителий слизистой оболочки рта обладает высоким уровнем активности ферментных систем. На границе эпителиального слоя и собственной пластинки слизистой оболочки располагается базальная мембрана, состоящая из волокнистых структур.
Собственная пластинка слизистой оболочки (lamina mucosa propria), на которой располагается пласт эпителия, состоит из плотной соединительной ткани. На границе с эпителием она образует многочисленные выступы — сосочки, которые вдаются на различную глубину в эпителиальный слой. Соединительная ткань представлена волокнистыми структурами — коллагеновыми и ретикулярными волокнами и клеточными элементами — фибробластами, тучными и плазматическими клетками, сегментоядерными лейкоцитами. Наиболее богата клеточными элементами собственная пластинка слизистой оболочки щеки и губ.
Макрофаги, выполняющие защитную функцию, фагоцитируют бактерии и погибшие клетки. Они активно участвуют в воспалительных и иммунных реакциях. Лаброциты (тучные клетки), характеризующиеся способностью продуцировать биологически активные вещества — гепарин, гистамин, обеспечивают микроциркуляцию, проницаемость сосудов. Лаброциты принимают участие в реакциях гиперчувствительности замедленного типа.
Собственная пластинка слизистой оболочки без резкой границы переходит в подслизистую основу (tunica submucosa), образованную более рыхлой соединительной тканью. В ней располагаются мелкие сосуды, залегают малые слюнные железы. Выраженность подслизистой основы определяет степень подвижности слизистой оболочки рта.
Иннервация слизистой оболочки рта. Чувствительную реакцию слизистой оболочки неба, щек, губ, зубов и передних двух третей языка обеспечивает тройничный нерв (V пара черепных нервов), ветви которого являются периферическими отростками нервных клеток тройничного (гассерова) узла. За чувствительность задней трети языка отвечает языкоглоточный нерв (IX пара), который воспринимает также вкусовые раздражения с задней трети языка. С передних двух третей языка вкусовую чувствительность воспринимает лицевой нерв (VII пара черепных нервов). Симпатические волокна оказывают влияние на кровоснабжение слизистой оболочки и на секрецию слюнных желез.
Читайте также:
- Кортикотропный гормон ( кортикотропин ), оксид азота ( NO ), окситоцин и их действие на матку при родах. Синтез окситоцина. Концентрация, действие и эффекты окситоцина.
- Идиосинкразия
- Газообмен и гемодинамика после пневмэктомии. Реакция гемодинамики на CPAP
- Ломоносов о закаливании солнцем. История закаливания Солнцем
- Резекция желудка. История изучения резекции желудка. Christian Albert Theodor Billroth.
