Случай типичного острого апикального абсцесса
Обновлено: 01.05.2024
Около 3-5 лет назад верхний левый жевательный (26) зуб лечен по поводу осложнённого кариеса в одной из клиник города. Последние два года дважды врачом этой же клиники проводилось избирательное лечение мезиально-щёчного канала. Боль проходила, но несколько дней назад она появилась вновь. Обратилась к ЛОР-врачу, поставлен диагноз "Левосторонний гайморит", назначено лечение, улучшения нет.
Пациентка росла и развивалась в соответствии с возрастом, без особенностей. Гепатит и ВИЧ-инфекцию отрицает. Аллергических реакций ранее не наблюдалось.
Обследование
Конфигурация лица не изменена, кожные покровы чистые, открывание рта свободное, движения в височно-нижнечелюстном суставе свободные, безболезненные. Местно: незначительный отёк и гиперемия переходной складки в области 26 зуба, пальпация болезненная, перкуссия 26 зуба резко болезненна.
Диагноз
Лечение
Под инфильтрационной анестезией 4% раствором убистезина 1,7 мл проведено удаление старой пломбы, размягчённого и пигментированного дентина, а также создание прямого доступа к устьям корневых каналов. Распломбированы три корневых канала, проведена механическая и медикаментозная их обработка. Под нависающим краем стенки пульповой камеры найден второй мезиально-щёчный канал, после прохождения которого получено большое количество гнойного отделяемого. Каналы высушены, осуществлена временная обтурация каналов кальцийсодержащим препаратом на одну неделю, установлена временная пломба из стеклоиономерного цемента (СИЦ). Показана явка через одну неделю с целью долечивания.
Через два дня пациентка возвратилась с болями. В связи с этим удалена временная пломба, из мезиально-щёчного канала получено гнойное отделяемое. Проведена инструментальная и медикаментозная обработка всех каналов, каналы высушены, осуществлена временная обтурация кальцийсодержащим препаратом, установлена временная пломба из СИЦ. Спустя два дня история повторяется. Проведены всё те же мероприятия, перечисленные выше. Через неделю пациентка возвращается на долечивание. Жалоб как со стороны зуба, так и со стороны гайморовой пазухи нет. Проведено снятие временной пломбы, извлечение из каналов лекарственного препарата, медикаментозная обработка и высущивание каналов, их обтурация методом холодной латеральной компакции, установлен штифт в нёбный корневой канал, зуб восстановлен. На контрольном периапикальном снимке корневые каналы обтурированы равномерно на всём протяжении, наблюдаются периапикальные изменения, указанные выше. Спустя шесть месяцев проведено КЛКТ-исследование, периапикальный очаг полностью зажил, изменения слизистой оболочки гайморовой пазухи ещё сохраняются.
Заключение
По статистике, мезиально-щёчный канал считается самым часто пропускаемым врачами каналом. Анатомия первого верхнего моляра на самом деле сложнее, чем кажется на первый взгляд, и доктор, полагаясь на рентгеновский двухмерный снимок, считает, что в зубе три коня и три канала. Мэйнора Хаас (практикуюший эндодонтист и микрохирург, который преподаёт в университете г. Торонто) приводит статистические данные, в которых мезиально-щёчный канал в первых верхних молярах встречался в 90% случаев. И самым надёжным способом по его обнаружению является использование дентального микроскопа. С его помощью второй мезиально-щёчный канал можно найти в 94% случаев, а в 41% случаев он обнаруживается при использовании бинокуляров. Не согласиться с доктором сложно, так как второй мезиально-щёчный канал выявляется действительно очень часто. Но без использования микроскопа при знании анатомии и ориентиров по поиску данного канала обнаружить его невозможно, ибо не каждая клиника может позволить себе иметь вместе с микроскопом и аппарат для проведения КЛКТ-исследования.
Случай успешного взаимодействия стоматолога-хирурга и стоматолога-терапевта при лечении радикулярной кисты

В стоматологическую поликлинику Новосибирска обратилась пациента, с жалобами на боли при накусывании.
Жалобы
Анамнез
Клиентка отмечает травму резцов нижней челюсти, полученную около 10 лет назад, характер травмы не помнит. Резцы нижней челюсти начали беспокоить около трёх дней назад, принимала анальгетики, активно полоскала полость рта содо-солевым раствором.
Пациентка росла и развивалась в соответствии с возрастом, в детстве активно занималась в спортивных секциях. Вирусный гепатит, ВИЧ-инфекцию, туберкулёз и заболевания крови отрицает. Аллергологический анамнез не отягощён.
Лицо относительно симметрично, открывание рта в полном объёме, бесшумное и безболезненное, регионарные лимфатические узлы не пальпируются. В полости рта: преддверие полости рта нижней челюсти — 2-3 мм, определяется высокое прикрепление подбородочных мышц, пальпация переходной складки в области резцов слабо болезненная, слизистая оболочка без особенностей. Три нижних передних зуба (32, 31 и 41) интактные, перкуссия болезненная, подвижность в пределах физиологической.
На рентгенограмме нижней челюсти: деструкция костной ткани округлой формы с чёткими ровными контурами, в полость выстоят корни нижних передних зубов (32, 31 и 41).
06.10.2018 под инфильтрационной анестезией раствором ультракаина 1,7 мл врачом стоматологом-терапевтом проведено трепанирование полости трёх передних зубов нижней челюсти, прохождение файлом (получено отделяемое), введение кальцийсодержащего препарата в корневые каналы 32, 31 и 41 зубов, наложена повязка "Септопак". Показана явка через день после лечения.
08.10.2018 под инфильтрационной анестезией раствора ультракаина 1,7 мл проведена инструментальная обработка корневых каналов 32, 31 и 41 зубов и их пломбирование методом латеральной конденсации. Рекомендована консультация стоматолога-хирурга с целью решения вопроса об оперативном лечении в объёме цистэктомии и резекции верхушки корня. Также в этот день проведена интерпретация рентгенограммы после пломбирования корневых каналов 32, 31 и 41 зубов, осмотр полости рта и планирование операции. Показана явка на следующий день. 09.10.2018 под инфильтрационной анестезией раствора ультракаина 1,7 мл (2 карпулы) осуществлён полукруглый разрез, откинут слизисто-надкостничный лоскут, скелетирована костная ткань, проведена трепанация костной ткани, сформирован доступ к верхушкам корней 32, 31 и 41 зубов, осуществлена цистэктомия и антисептическая обработка водным 0,05% раствором хлоргексидина, проведена резекция верхушек 32, 31 и 41 зубов, их ретроградное пломбирование, повторная антисептическая обработка, ревизия раны, гемостаз по ходу операции и замещение костного дефекта остеопластическим материалом. Слизисто-надкостничный лоскут уложен на место, наложены швы нитью "Пролен" 4/0, проведена антисептическая обработка, наложена повязка "Солкосерил". Проведена повторная рентгенограмма. Назначения: "Амоксиклав" 625 мг по 1 таблетке 3 раза в день, "Цетрин" по 1 таблетке на ночь (курс 5 дней), анальгетики по потребности. Показана явка на следующий день. 10.10.2018 на осмотре пациентка жалоб не предъявила, лицо симметричное, послеоперационная рана чистая, спокойная, швы состоятельны. Проведена антисептическая обработка полости рта водным 0,05% раствором хлоргексидина, наложена повязка "Солкосерил". необходима явка через 12 дней с целью снятия швов. 22.10.2018 при снятии швов лицо симметрично, послеоперационная рана эпителизирована, швы сняты. Проведена антисептическая обработка полости рта водным 0,05% раствором хлоргексидина. Стоматологом-терапевтом проведено восстановление 32, 31 и 41 зубов светоотверждаемым композитом. Рекомендована явка к стоматологу-терапевту с целью пломбирования 32, 31 и 41 зубов.
Для лечения обширных радикулярных кист необходим комплексный подход, совместное лечение стоматологом-терапевтом и стоматологом-хирургом является залогом успеха. Качественное пломбирование корневых каналов, радикальная цистэктомия и ретроградное пломбирование корневых каналов позволяет рассчитывать на благоприятный исход с течением времени.
Периапикальный абсцесс
Периапикальный абсцесс – ограниченное скопление гнойного экссудата в тканях вокруг верхушечной трети корня зуба. Пациенты жалуются на возникновение тупой выраженной боли в участке причинного зуба, нарастание болезненности при откусывании пищи, жевании. В проекции верхушек корней при периапикальном абсцессе выявляют гиперемированную отечную слизистую. Наблюдается флюктуация, вертикальная перкуссия положительная. Диагностика включает сбор жалоб, физикальный осмотр, рентгенографию. Лечение периапикального абсцесса направлено на создание оттока для гнойного экссудата, стерилизацию корневых каналов, восстановление структуры кости, предотвращение развития осложнений.

Общие сведения
Периапикальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях верхушечного периодонта, характеризуется ограниченным скоплением гнойного экссудата. Периапикальный абсцесс с одинаковой частотой встречается как у мужчин, так и у женщин. Основную группу пациентов составляют люди молодого возраста. Богатое кровоснабжение периодонта и хорошо выраженные обменные процессы способствуют острому течению патологии. Чаще периапикальный абсцесс диагностируют в осенне-весенний период. В патологическом очаге обнаруживают пять основных видов микроорганизмов, среди которых лидирующие позиции занимают анаэробные палочки и пептострептококки. В 65% случаев в периапикальном абсцессе выявляют бактерию Prevotella Intermedia.
Причины периапикального абсцесса
Периапикальный абсцесс развивается в результате инфицирования корневых каналов при остром периодонтите или в случае обострения хронического деструктивного процесса. К основным причинам воспаления верхушечного периодонта относят травмы, сопровождающиеся разрывом сосудисто-нервного пучка, термический перегрев пульпы в процессе препаровки витальных зубов перед протезированием, токсическое воздействие на пульпу фотополимерных материалов при глубоком кариесе.
Периапикальный абсцесс может возникнуть и вследствие инфицирования тканей периодонта ошурками дентинных канальцев при нарушении протокола эндодонтического лечения, а также в случае неполноценной обтурации каналов постоянным пломбировочным материалом. К предрасполагающим факторам, способствующим развитию периапикального абсцесса, относят переохлаждение и частые инфекционные заболевания, снижающие реактивность организма.
При распаде пульпы наряду с инфильтрацией стенок корневого канала бактериями и их токсинами наблюдается проникновение патогенной микрофлоры за верхушку корня, что приводит к развитию воспаления периодонта. Первыми в патологический очаг устремляются полиморфно-ядерные лейкоциты. Макрофаги связывают бактериальные клетки, активируют систему комплемента, в результате нарушается микроциркуляция, повышается проницаемость сосудов.
Накопление мононуклеарных лимфоцитов и макрофагов приводит к обильному выделению лизосомальных ферментов, катализирующих деятельность остеокластов, что влечет за собой деструкцию периодонта и прилегающих тканей. Лейкоцитарная инфильтрация способствует образованию микроабсцессов, при слиянии которых формируется один гнойник. Гистологическая картина при периапикальном абсцессе представлена участком расплавления тканей, по периферии наблюдается вал, состоящий из нейтрофилов.
Классификация и симптомы периапикального абсцесса
По характеру течения периапикальные абсцессы разделяют на 2 категории:
- Периапикальные абсцессы со свищем. Развиваются в результате длительного течения воспалительно-деструктивного процесса, при этом грануляционная ткань прорастает в костномозговые пространства и слизистую. Возможно образование соустья с кожей, гайморовым синусом, полостью носа, ротовой полостью. Заболевание имеет хроническое течение.
- Периапикальные абсцессы без свища. Возникают вследствие трансканального инфицирования тканей периодонта. Характеризуются выраженной клиникой.
При формировании периапикального абсцесса пациенты жалуются на появление интенсивной тупой пульсирующей боли в участке причинного зуба. Неприятные ощущения усиливаются при жевании. Конфигурация лица при периапикальном абсцессе изменяется за счет образования припухлости. Если абсцесс формируется на верхней челюсти – открывание рта не нарушено. При отсутствии своевременного лечения обострения хронического периодонтита нижних моляров (зубов мудрости) в воспалительный процесс вовлекаются жевательные мышцы, вследствие чего возникает контрактура нижней челюсти. Пациенты указывают на ограничение при открывании рта, болезненность при глотании.
При периапикальном абсцессе на слизистой оболочке ротовой полости в проекции верхушек причинного зуба выявляют болезненную припухлость. Симптом флюктуации положительный. Переходная складка сглажена. Слизистая оболочка гиперемирована. Вертикальная перкуссия резко положительная. Периапикальный абсцесс чаще локализуется со щечной стороны альвеолярного отростка. Если инфекция проникла в периодонт с небных каналов вторых премоляров или моляров, абсцесс обнаруживают на небе.
На жевательной поверхности причинного зуба может быть глубокая кариозная полость или пломба. Зуб изменен в цвете. При периапикальном абсцессе регионарные лимфатические узлы увеличены. Общее состояние нарушено. Пациенты жалуются на недомогание, головную боль, повышение температуры. При периапикальном абсцессе со свищем клиническая картина стертая. Как правило, причинный зуб серого цвета. Вертикальная перкуссия болезненна. Симптом Лукомского положительный. На слизистой выявляют свищ с грануляциями.
Диагностика периапикального абсцесса
Диагностика периапикального абсцесса включает сбор жалоб, составление анамнеза заболевания, физикальное обследование, рентгенографию, ЭОД, термографию. В ходе осмотра стоматолог выявляет асимметрию тканей лица. Слизистая оболочка в проекции причинного зуба при периапикальном абсцессе гиперемированная, болезненная. Наблюдается флюктуация. Вертикальная перкуссия положительная. Причинный зуб при периапикальном абсцессе может быть разрушенным, реставрированным или покрытым коронкой.
В случае наличия кариозной полости зондирование ее стенок и дна при периапикальном абсцессе безболезненно. При вскрытой пульповой камере в корневых каналах определяют путридные массы или пломбировочный материал. При хроническом течении заболевания на слизистой обнаруживают свищевой ход. Симптом Лукомского положительный. Пульповая камера имеет соединение с кариозной полостью. В большинстве случаев причинный зуб ранее лечен. Термопроба при периапикальном абсцессе отрицательная. ЭОД используют для определения витальности пульпы. Значение чувствительности пульпы в пределах от 2 до 20 мкА говорит о ее жизнеспособности, показатель от 20-100 мкА сигнализирует о развитии воспалительного процесса. При периапикальном абсцессе результаты ЭОД находятся на уровне от 100 мкА и выше, что свидетельствует о распаде пульпы с вовлечением в воспалительный процесс тканей периодонта.
Если периапикальный абсцесс сформировался при обострении хронического фиброзного периодонтита, рентгенографически определяют расширение периодонтальной щели в участке верхушечной трети корня. Характерным рентгенологическим признаком хронического гранулематозного периодонтита является участок деструкции костной ткани округлой формы диаметром до 5 мм вокруг верхушки причинного зуба. При образовании периапикального абсцесса на фоне хронического гранулирующего периодонтита на прицельной рентгенограмме выявляют деструктивные изменения в периапикальной зоне с неровными контурами, напоминающими «языки пламени». Может наблюдаться резорбция корней. Периапикальный абсцесс дифференцируют с острым периодонтитом, обострением хронического периодонтита, пародонтальным абсцессом, периоститом, остеомиелитом, нагноением радикулярной кисты. Клинический осмотр проводят стоматолог-терапевт, стоматолог-хирург.
Лечение периапикального абсцесса
Первоочередной задачей при выявлении периапикального абсцесса является обеспечение полноценного оттока для гнойного экссудата. С этой целью врач-стоматолог создает доступ к устьям каналов, удаляет путридные массы, проводит инструментальную и медикаментозную обработку. Зуб остается открытым. При периапикальном абсцессе пациенту назначают содо-солевые гиперосмотические ротовые ванночки, антибактериальные препараты. Далее в стоматологии проводят пробу на «герметизм». Корневые каналы пломбируют временной кальцийсодержащей пастой. Если периапикальный абсцесс возник на фоне острого периодонтита, при отсутствии экссудации корневые каналы обтурируют постоянным пломбировочным материалом. В случае обострения хронического периодонтита пасты на основе гидроксида кальция меняют каждые 3-4 недели в течение первых 4-6 месяцев. При положительной рентгенологической динамике каналы пломбируют.
Часто в лечении периапикального абсцесса используют метод, при котором для предотвращения дополнительной контаминации корневых каналов зуб после первичной эндодонтической обработки закрывают временной пломбой. В корневой канал ставят антисептическую повязку, в состав которой наряду с противомикробным препаратом входит гормональное средство. Для купирования воспаления назначают антибиотики, нестероидные противовоспалительные препараты для приема внутрь. Трансканальное воздействие на патологический очаг осуществляется путем введения кальцийсодержащей пасты в периапикальную зону. Для постоянной обтурации используют гуттаперчевые штифты вместе с силлером.
Дренирование периапикального абсцесса может осуществляться и через разрез мягких тканей. В случае отсутствия патологических деструктивных изменений на рентгенограмме прогноз при периапикальном абсцессе благоприятный. Качественно проведенное эндодонтическое лечение устраняет инфекционный очаг в тканях периодонта. Если периапикальный абсцесс возник при обострении хронического гранулирующего или гранулематозного периодонтита, прогноз во многом зависит от возраста и иммунного статуса организма. При неэффективности консервативной терапии периапикального абсцесса выполняют зубосохраняющие операции (гемисекцию, резекцию верхушки). При нарастании воспалительных явлений зуб подлежит удалению.
Апикальный периодонтит ( Верхушечный периодонтит )
Апикальный периодонтит – это воспаление соединительнотканного комплекса, образующего зубодесневую связку (периодонт), локализующееся вокруг верхушки корня. В острой форме апикальный периодонтит проявляет себя болью и отеком в области поражения, реакцией на горячее, высокой температурой тела и общим недомоганием. Диагностируется апикальный периодонтит во время стоматологического осмотра на основании анамнеза, выявленных клинических проявлений и рентгенологического исследования. Лечение апикального периодонтита заключается в препарировании зуба, обработке каналов, применении противовоспалительных и антибактериальных препаратов, проведении физиотерапии и последующем пломбировании каналов и коронки зуба.
МКБ-10

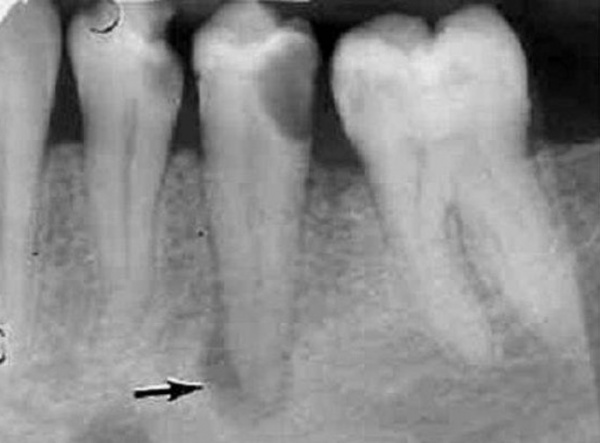
Апикальный (верхушечный) периодонтит – поражение тканей зубодесневой связки, при котором вокруг верхушки корня образуется очаг воспаления и происходит последующая постепенная деструкция периодонта. Это наиболее часто встречающаяся в терапевтической стоматологии форма периодонтита: ее диагностируют примерно у 30% пациентов в возрасте 21–60 лет. Чаще всего апикальный периодонтит является осложнением пульпита. Заболевание опасно своими последствиями – в случае отсутствия своевременного лечения апикальный периодонтит может переходить в хроническую форму, чреватую образованием гранулем, кист и свищей, а также осложняться периоститом, околочелюстным абсцессом, флегмоной, остеомиелитом челюсти и сепсисом. Развитие апикального периодонтита особенно опасно во время беременности.
Причины
На основании этиологического критерия выделяют три основных вида апикального периодонтита: инфекционный, медикаментозный и травматический. Нужно отметить, что периодонтиты травматической и медикаментозной этиологии довольно быстро переходят в инфекционную форму:
- Инфекционный периодонтит обычно является осложнением запущенного пульпита. При этом происходит гибель зубного нерва, вследствие чего патогенная микрофлора (чаще всего – стрептококки, стафилококки и анаэробные бактерии) распространяется в ткани периодонтальной связки через апикальное отверстие, формируя вокруг верхушки корня зуба очаг воспаления.
- Травматический периодонтитобычно становится следствием механических повреждений (травм зубов), в том числе – ушибов, микротравм, перелома зуба и т. п.
- Медикаментозный апикальный периодонтитобусловлен попаданием в ткани периодонта сильнодействующих препаратов или раздражающих веществ; наиболее часто возникает вследствие некорректного лечения пульпита.
Классификация
Инфекционная, травматическая, медикаментозная формы апикального периодонтита по пути проникновения инфекции относятся к интрадентальным. Существуют также экстрадентальные апикальные периодонтиты, развитие которых связано с переходом воспалительного процесса из окружающих зубы тканей, например, при гайморите или остеомиелите.
Широко распространена в настоящее время классификация по И.Г. Лукомскому, которая дифференцирует острые и хронические верхушечные периодонтиты по характеру патологического процесса и возможным осложнениям:
- Острый апикальный периодонтит по виду экссудации делится на серозный и гнойный, клиника которых сопровождается значительными болезненными проявлениями;
- Хронический апикальный периодонтит может быть гранулирующим, гранулематозным и фиброзным.

Симптомы
Острый апикальный периодонтит
Проявляет себя нарастающей ноющей болью в области поражения, усиливающейся от прикосновения. Пациенты отмечают чувство «выпирания» зуба из зубного ряда, болезненность реакции на температурные раздражители, особенно на горячее. Впоследствии боль значительно усиливается, становится пульсирующей, нередко иррадирует в близлежащие анатомические области, что говорит о перетекании патологического процесса в стадию гнойного воспаления. Наблюдается повышение подвижности больного зуба, отек тканей вокруг него и увеличение подчелюстных лимфатических узлов.
Ухудшается общее самочувствие, повышается температура тела (до 37–38 °C), нередко возникаете головная боль. Острая форма заболевания продолжается от 2–3 до 14 дней. При отсутствии адекватного лечения острый периодонтит может переходить в хроническую форму с образованием свища или кисты, а также осложняться более серьезными патологиями, например, околочелюстным абсцессом, флегмоной, остеомиелитом и др.
Хронический апикальный периодонтит
Может протекать практически бессимптомно, время от времени проявляя себя обострениями, сопровождающимися симптоматикой острой формы заболевания. Периоды ремиссии характеризуются незначительными болевыми ощущениями во время еды, появлением свищей на десне и неприятного запаха из полости рта. Хронический гранулирующий периодонтит проявляет себя непостоянными слабыми болями при надкусывании и чувством распирания. Этим признакам часто сопутствует формирование на десне свища с гнойным отделяемым, который через какое-то время исчезает.
В случае хронического гранулематозного периодонтита явные симптомы чаще всего отсутствуют, изредка возникают неприятные ощущения, но они незначительны. Если гранулема локализуется в области буккальных корней моляров и премоляров верхней челюсти, нередко наблюдается выбухание костной ткани в соответствии с проекцией верхушек корней. При отсутствии правильного лечения гранулема со временем переходит в кистогранулему или околокорневую кисту.
Хронический фиброзный периодонтит также не сопровождается явной симптоматикой: коронка зуба интактна, зондирование и перкуссия безболезненны, отсутствует реакция на изменения температуры. Характерно наличие глубокой кариозной полости, в которой зачастую находится некротизированная пульпа с гангренозным запахом.
Диагностика
Апикальный периодонтит диагностируется врачом-стоматологом на основании анамнеза, выявленных клинических проявлений заболевания и результатов рентгенологических исследований. Для точной диагностики проводится:
- Электроодонтометрия. С помощью ЭОД определяется степень поражения пульпы. Для острых форм периодонтита характерны показания ЭОД в интервале 180–200 мкА, для хронических – 100–160 мкА.
- Рентгенография зуба. В случае хронического гранулирующего периодонтита в апикальной области обнаруживается участок разрежения костной ткани с нечеткими границами размерами от 1 до 8 мм. Хронический гранулематозный периодонтит характеризуется ясно очерченными округлыми контурами области разрушения костной структуры вокруг верхушки корня зуба. Хронический фиброзный периодонтит на рентгенограмме проявляет себя расширенным периодонтальным пространством в апикальной области при отсутствии резорбции костной стенки альвеолы.
Дифференциальная диагностика
Острый апикальный периодонтит необходимо дифференцировать от похожих по симптоматике заболеваний:
- гнойного диффузного пульпита;
- острого верхнечелюстного синусита;
- околокорневой кисты;
- остеомиелита и периостита.

Лечение апикального периодонтита
Лечение любой формы апикального периодонтита проводится в несколько посещений и включает в себя три основных этапа:
- Механическую подготовку. На первом этапе под местной анестезией производится вскрытие пораженного зуба и очистка полости от остатков погибшей пульпы и кариозных тканей, после чего осуществляется обработка и расширение корневых каналов – создаются условия для оттока экссудата.
- Антисептическую обработку. Для дезинфекции каналов часто применяется ультразвуковая терапия. В дальнейшем в область корня зуба помещаются противовоспалительные и антибактериальные препараты в виде паст.
- Пломбирование каналов. Если воспалительный процесс в периодонте удалось купировать, на заключительном этапе лечения проводят тщательное пломбирование корневых каналов с последующим рентгенологическим контролем качества. При успешности манипуляций, лечение завершается установкой постоянной пломбы, а в случае сильного разрушения зуба его закрывают коронкой.
Комплексное лечение включает в себя также полоскания полости рта теплой минеральной водой и отварами лекарственных растений (ромашки, эвкалипта), прием сульфаниламидных препаратов, а при необходимости – антибиотиков широкого спектра действия (например, доксициклина или цефалексина). Широко применяются физиотерапевтические процедуры: УВЧ, инфракрасное лазерное воздействие, соллюкс и пр.
Вовремя проведенное лечение, как правило, демонстрирует свою эффективность – по статистике апикальный периодонтит полностью излечивается в 85% случаев. При вовлечении в воспалительный процесс костной ткани в результате неправильного или несвоевременного лечения терапевтическими методами зачастую добиться успеха в лечении не удается. В этой ситуации прибегают к хирургическому вмешательству – резекции верхушки корня или цистэктомии. Если все лечебные мероприятия оказываются безрезультатными, больной зуб удаляют.
Прогноз и профилактика
Своевременное обращение к стоматологу и вовремя начатое лечение острого апикального периодонтита, как правило, обеспечивают положительный прогноз и позволяют избежать перехода заболевания в хроническую форму, периостита, остеомиелита, абсцесса, флегмоны и сепсиса. Однако при запущенных формах хронических периодонтитов отсутствие адекватного лечения повышает риск осложнений: гранулем, кист и пр., которые часто приводят к необходимости удаления пораженного зуба.
Важнейшими мерами по профилактике апикального периодонтита являются простые правила гигиены, которые позволяют препятствовать возникновению заболеваний зубов, а также регулярное посещение стоматолога для проведения профилактического осмотра и своевременного лечения возникающих очагов кариеса. Кроме того, для предупреждения развития осложнений острого периодонтита следует как можно скорее обратиться к специалисту.
1. Клинические аспекты патогенеза апикальных периодонтитов/ С. В. Латышева, Т. В. Будевская, Л. Л. Александрова – 2009.
3. Эффективность комплексного лечения хронических апикальных периодонтитов/ О.Э. Турсуналиев, К.Б. Куттубаева, Н.Ю. Сушко// Вестник Казахского Национального медицинского университета. - 2015.
Периодонтит - симптомы и лечение
Что такое периодонтит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова Владимира Игоревича, стоматолога со стажем в 17 лет.
Над статьей доктора Козлова Владимира Игоревича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Периодонтит — это заболевание, вызванное бактериями, травмой или лекарственными препаратами, в результате которого происходит воспаление комплекса соединительной ткани (периодонта), расположенной между цементом зуба и зубной альвеолой. [9] [20]

В общей структуре стоматологических заболеваний периодонтит встречается во всех возрастных группах пациентов и составляет 25–30% от общего числа обращений в стоматологические учреждения. [3]
В зависимости от причин возникновения выделяют три типа периодонтита:
- Травматический периодонтит — может развиться как при однократном сильном механическом воздействии (ушиб, удар, попадание косточки), так и при неоднократных небольших механических повреждениях (например, при постоянном откусывании нитей швеёй).
- Медикаментозный периодонтит — возникает в результате выхода сильнодействующих препаратов из корневого канала в ткани периодонта (например, когда в зубе было оставлено лекарство, а следующий приём состоялся позже, чем это было показано по инструкции безопасного периода нахождения препарата в канале). [11]

Пути инфицирования тканей периодонта:
- внутризубной — выход токсинов и бактерий через систему корневого канала после инфицирования пульпы и её некротизации в ткани периодонта;
- внезубной — переход воспаления из окружающих тканей (остеомиелит, остит, гайморит, пародонтит и т. д.).
Крайне редко возможно инфицирование тканей периодонта гематогенным (через кровь) и лимфогенными путями.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы периодонтита
Проявления заболевания напрямую зависят от его формы.
Хронические формы периодонтита в большинстве случаев протекают бессимптомно и выявляются во время рентгенологического исследования либо при обострении.
Признаки острого периодонтита и обострения его хронической формы:
- боль в зубе (причём чаще всего можно точно указать, какой именно зуб болит) — в начале заболевания боль слабо выраженная, ноющая, но позднее она становится более интенсивной, рвущей и пульсирующей;
- боль при жевании и прикосновении к зубу;
- чувство "выросшего зуба" — ощущение, что зуб стал длиннее других и первым смыкается с зубами-антагонистами;
- наличие большой кариозной полости в больном зубе или его предшествующее лечение по поводу глубокого кариеса или пульпита;
- иногда возникает отёк мягких тканей в области поражённого зуба — связано с выходом воспалительного экссудата (жидкости) из очага, находящегося в периодонте, в поднадкостничное пространство или мягкие ткани;
- открытие свищевого хода, чаще всего располагающегося на десне в проекции корня поражённого зуба (может возникнуть при обострении хронического периодонтита);
- отсутствие реакции больного зуба на холодное, горячее, сладкое или кислое;
- возможная подвижность зуба, связанная с инфильтрацией периодонта.

Патогенез периодонтита
Острый верхушечный периодонтит
После повреждения периодонта по одной из указанных выше причин возникает кратковременный интенсивный тканевый ответ. Этот процесс сопровождается клиническими симптомами острого периодонтита. [7]
Ответ ткани, как правило, ограничен периодонтальной связкой. Он приводит к типичным нервно-сосудистым реакциям воспаления, которые проявляются гиперемией (переполнением кровью), застоем сосудов, отёком периодонтальной связки и экстравазацией (вытеканием в ткани) нейтрофилов. Поскольку целостность кости, цемента и дентина ещё не нарушена, периапикальные изменения на этом этапе не обнаруживаются при рентгенологическом исследовании.
Если воспаление было вызвано неинфекционными раздражителями, то поражение может исчезнуть, а структура апикального периодонта восстанавливается. [13] [14]
Когда происходит инфицирование, нейтрофилы не только борются с микроорганизмами, но также выделяют лейкотриены и простагландины. Первые привлекают больше нейтрофилов и макрофагов в область поражения, а вторые активируют остеокласты — клетки, участвующие в разрушении костной ткани. Так, через несколько дней кость, окружающая периодонт, может резорбироваться (раствориться), тогда в области верхушки корня рентгенологически обнаруживается расширение периодонтальной щели. [15]

Нейтрофилы погибают в месте воспаления и высвобождают из своих гранул ферменты, которые вызывают разрушение внеклеточных матриксов и клеток. Такое "расщепление" тканей предотвращает распространение инфекции в другие части тела и обеспечивает пространство для проникновения защитных клеток.

Во время острой фазы макрофаги также появляются в периодонте. Они продуцируют провоспалительные и хемотаксические (аллергические) цитокины. Эти молекулы усиливают местный сосудистый ответ, разрушение кости и деградацию внеклеточных матриц, а также могут заставить гепатоциты повысить выработку белков острой фазы.
Острый первичный периодонтит имеет несколько возможных исходов:
- самопроизвольное заживление;
- дальнейшее усиление и распространение в кости (альвеолярный абсцесс);
- выход наружу (образование свищей или синусового тракта);
- хронизация процесса. [19]
Хронический периодонтит
Длительное присутствие микробных раздражителей приводит к сдвигу в сторону макрофагов, лимфоцитов (Т-клеток) и плазматических клеток, которые инкапсулировуются в коллагеновой соединительной ткани.
Провоспалительные цитокины (клетки иммунной системы) являются мощными стимуляторами лимфоцитов. Активированные Т-клетки продуцируют множество цитокинов, которые снижают выработку провоспалительных цитокинов, что приводит к подавлению процесса разрушения кости. Напротив, полученные из Т-клеток цитокины могут одновременно усиливать выработку факторов роста соединительной ткани, что оказывает стимулирующее и пролиферативное воздействие на фибробласты и микроциркуляторное русло.
Возможность подавления деструктивного процесса объясняет отсутствие или замедленную резорбцию кости и восстановление коллагеновой соединительной ткани во время хронической фазы заболевания. Следовательно, хронические поражения могут оставаться бессимптомными в течение длительного времени без существенных изменений на рентгенограмме. [21]
Равновесие, существующее в периодонте, может быть нарушено одним или несколькими факторами, например, микроорганизмами, «размещёнными» внутри корневого канала. Они продвигаются в периодонт, и поражение самопроизвольно становится острым с повторным появлением симптомов.
В результате во время этих острых эпизодов микроорганизмы могут быть обнаружены в костной ткани, окружающей периодонт, с быстрым увеличением рентгенологических проявлений. Эта рентгенографическая картина обусловлена разрушением апикальной кости, которое происходит быстро во время острых фаз и относительно неактивно на протяжении хронического периода. Следовательно, прогрессирование заболевания не является непрерывным, а происходит прерывистыми скачками после периодов "стабильности".
Цитологические исследования показывают, что около 45% всех хронических периодонтитов эпителизированы. Когда эпителиальные клетки начинают разрастаться, они могут делать это во всех направлениях случайным образом, образуя неправильную эпителиальную массу, в которую попадают сосудистая и инфильтрированная соединительная ткань. При некоторых поражениях эпителий может врастать во вход корневого канала, образуя пломбоподобное уплотнение на апикальном отверстии.
Классификация и стадии развития периодонтита
Классификация периодонтитов главным образом отображает причину воспаления, и что именно происходит в тканях пародонта. Самой распространённой классификацией, используемой на практике, является классификация И.Г. Лукомского: [17]
- Острый верхушечный (апикальный) периодонтит:
- серозный;
- гнойный.
- Хронический верхушечный (апикальный) периодонтит:
- фиброзный;
- гранулирующий;
- гранулематозный.
- Обострение хронического периодонтита.
Также при постановке диагноза используется классификация по МКБ-10:
K04.4 Острый апикальный периодонтит пульпарного происхождения:
K04.5 Хронический апикальный периодонтит:
- апикальная или периапикальная гранулема;
- апикальный периодонтит БДУ.
K04.6 Периапикальный абсцесс с полостью:
- зубной (дентальный) абсцесс с полостью;
- дентоальвеолярный абсцесс с полостью.
K04.7 Периапикальный абсцесс без полости:
- зубной (дентальный) абсцесс БДУ;
- дентоальвеолярный абсцесс БДУ;
- периaпикальный абсцесс БДУ.
K04.8 Корневая киста:
- апикальная (периодонтальная) киста;
- периaпикaльная киста;
- остаточная корневая киста.
Осложнения периодонтита
Осложнения периодонтита зависят от причинного зуба, локализации воспалительного очага, формы и стадии заболевания. Условно можно разделить все осложнения на несколько групп. [8]
Осложнения, вызванные распространением инфекции из периодонтального очага:
- Одонтогенный периостит — распространение воспалительного процесса на надкостницу альвеолярного отростка и тела челюсти из периодонтального (одонтогенного) очага.
- Одонтогенный абсцесс — формирование ограниченного полостного гнойного очага, возникающего в результате гнойного расплавления подслизистой, подкожной, межмышечной, межфасциальной клетчатки, лимфоузлов, мышечной ткани или кости. Формирование абсцессов преимущественно происходит в околочелюстных мягких тканях.
- Одонтогенная флегмона — формирование разлитого гнойного воспаления клетчатки, расположенной под кожей, слизистой оболочкой, между мышцами и фасциями.
- Одонтогенный гайморит — формирование воспаления в гайморовой пазухе, вызванное распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный лимфаденит — формирование воспаления в регионарных лимфатических узлах, вызванного распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный остеомиелит — гнойное воспаление челюстной кости (одновременно всех её структурных компонентов) с развитием участков остеонекроза.
Осложнение, вызванное деструктивными изменениями в перерадикулярной кости:
- Вторичная адентия — потеря одного или нескольких зубов, причиной которой служит разрушение костной ткани, окружающей корень зуба, препятствующее дальнейшему функционированию такого зуба.
Осложнение, вызванное формированием свищевого хода:
- Кожные свищи — образование свищевого хода, открывающегося на поверхность кожи.
Диагностика периодонтита
Диагностика периодонтита проводится на основании жалоб пациента, анамнеза заболевания, оценки общесоматического статуса, осмотра головы и шеи, полости рта, зуба, его перкуссии, зондирования и термопробы, электроодонтодиагностики (ЭОМ) и рентгенологического исследования. [10]
ЭОМ — это метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через неё электрического тока.

Диагностические признаки острого периодонтита:
Диагностические признаки хронического периодонтита:
Диагностические признаки обострения хронического периодонтита
Чаще всего клиническая картина соответствует острому периодонтиту, за исключением того, что всегда рентгенологически выявляются изменения в тканях периодонта, характерные для той или иной формы периодонтита. [12]
Лечение периодонтита
Лечение периодонтита направлено на устранение причин, механизмов и проявлений заболевания. Методы лечения бывают терапевтическими, хирургическими и комбинированными.
Терапевтическое лечение
Данный метод лечения нацелен на устранение патогенной микрофлоры, находящейся в эндодонте — комплексе поражённых тканей, включающем пульпу и дентин, которые связаны между собой морфологически и функционально. Поэтому иначе такое лечение называют эндодонтическим. [16]
Этапы эндодонтического лечения:
- адекватное обезболивание;
- изоляция зуба или нескольких зубов, в которых будут проводится манипуляции, от полости рта;
- создание эндодонтического доступа (иссечение твёрдых тканей зуба или пломбировочного материала, закрывающих доступ в систему корневого канала;
- прохождение и определение длинны корневого канала (это длинна от устья до верхушки корня);
- создание корневого канала определённого диаметра и формы;
- введение в корневой канал лекарственных препаратов;
- пломбирование корневого канала;
- восстановление анатомии и функции зуба с помощью пломбировочного материала или ортопедической конструкции.

Хирургическое лечение
К оперативному лечению прибегают только в случаях неэффективности или невозможности терапевтического лечения.
К хирургическим методам лечения относятся:
- удаление части корня зуба (резекция) — позволяет сохранить зуб, даже если у верхушки корня присуствовала киста;

- удаление зуба целиком, с последующим замещением утраченного зуба.

Прогноз. Профилактика
Течение и прогноз периодонтита, безусловно, зависят от своевременности обращения к стоматологу и качества проведенного им лечения. При эффективном лечении каналов происходит восстановление участка разрушенной кости, и зуб сохраняет свои функциональные свойства. При несвоевременном обращении пациента или безуспешном лечении высока вероятность потери зуба, а осложнения хронического периодонтита могут представлять серьёзную угрозу здоровью и жизни.
Для профилактики периодонтита необходимо тщательно ухаживать за полостью рта, регулярно проводить осмотры у врача-стоматолога и своевременно лечить одонтогенные очаги инфекции, такие как кариес и пульпит. [2] [5] [6]
Читайте также:
