Гистология слизистой оболочки твердого неба при сохранности зубов
Обновлено: 04.05.2024
Приобретенные дефекты появляются в процессе жизни человека, поэтому в большинстве своем наблюдаются у взрослых, когда уже закончилось формирование челюстно-лицевого скелета. Резекция челюстей проводится по поводу различных новообразований, а устранение ее последствий осуществляется в основном путем протезирования. Целью протезирования при такой патологии является восстановление утраченных функций, но нередко это бывает проблематичным из-за сложных клинических условий. Особенности протезирования больных зависят от величины и локализации дефекта, от состояния оставшихся зубов, от степени открывания рта и наличия или отсутствия рубцовых изменений мягких тканей, окружающих дефект.
Дефекты твердого и мягкого неба бывают врожденными и приобретенными. Первые относятся к порокам развития челюстно-лицевой области. Приобретенные дефекты возникают вследствие травмы (огнестрельной, механической), могут являться следствием воспалительных процессов (остеомиелит) или специфических заболеваний (сифилис, туберкулезная волчанка) и возникать после удаления опухолей.
Дефекты неба при сифилисе в настоящее время встречаются крайне редко. Чаще всего дефекты неба возникают в результате оперативных вмешательств по поводу доброкачественных или злокачественных опухолей. Приобретенные дефекты имеют различную локализацию и форму. После сифилиса рубцы располагаются вокруг дефекта и имеют звездчатую форму; после огнестрельных ранений рубцы большей частью массивные, плотные; после воспалительных заболеваний челюстно-лицевой области спаяны с подлежащими тканями; после резекции челюстей — ровные, гладкие, расположены по краю дефекта [1].
Дефекты могут располагаться в области твердого или мягкого неба или в том и другом месте одновременно. Различают передние, боковые и срединные дефекты твердого неба. В. Ю. Курляндский в зависимости от локализации дефекта и сохранности зубов различает четыре группы дефектов [2].
На кафедру ортопедической стоматологии из онкологического диспансера Екатеринбурга была направлена на консультацию пациентка Г., 64 лет, по поводу рецидива хондромы верхней челюсти (рис. 1).

Рис. 1. Хондрома верхней челюсти.
Анамнез: 4 года назад была проведена первая операция по поводу хондромы верхней челюсти, месяц назад был поставлен диагноз: рецидив хондромы верхней челюсти. В полости рта в передней трети твердого неба отмечается безболезненный узел с неровной поверхностью размером 8х15 мм и сквозной дефект, сообщающийся с гайморовой пазухой размером 7х10 мм (рис. 2).

Рис. 2. Клиническая картина верхней челюсти (до операции).
Все это время пациентка пользуется частичным пластиночным протезом-обтуратором с проволочными гнутыми кламмерами (рис. 3).

Рис. 3. Вид старого протеза.
Хондрома — доброкачественная неодонтогенная опухоль, характеризующаяся образованием зрелого хряща, спаянного с костью. Локализуется преимущественно в переднем отделе верхней челюсти в виде изолированного солитарного узла с гладкой или дольчатой и бугристой поверхностью. Опухоль безболезненна, возможно прорастание в носовую полость, верхнечелюстную пазуху или орбиту. Растет медленно. Относится к редким новообразованиям челюстных костей (1,3 % всех первичных опухолей челюстных костей), встречается преимущественно у женщин. Лечение — радикальное удаление методом экономной резекции челюсти в пределах здоровых тканей [3].
Больные с небольшими дефектами твердого неба, располагающимися в его средней части, при наличии достаточного количества зубов для кламмерной фиксации протезируются дуговыми протезами
Аппараты для разобщения полости носа и полости рта называются обтураторами («обтурировать» — запирать). Когда не требуется замещения отсутствующих зубов, готовят просто обтураторы, в случаях если одновременно с разобщением полостей носа и рта замещают отсутствующие зубы, изготовляют протезы-обтураторы. В зависимости от величины и локализации дефекта, а также условий полости рта различают простые и сложные обтураторы. Ограниченные дефекты твердого неба, когда имеются устойчивые зубы по обе стороны дефекта челюсти, сохранена нормальная функция сустава, а рубцовые изменения тканей протезного поля и приротовой области незначительны, относятся к простому протезированию [4].
После повторной операции пациентке показано ортопедическое лечение. У каждого больного оно имеет свои особенности: важно учитывать локализацию дефекта (твердое небо, мягкое небо, твердое и мягкое небо), величину дефекта (сохранность зубов на челюсти) и состояние тканей края дефекта. Локализация дефекта обусловливает форму базиса протеза, наличие или отсутствие зубов — устойчивость протеза на челюсти. Больные с небольшими дефектами твердого неба, располагающимися в его средней части, при наличии достаточного количества зубов для кламмерной фиксации протезируются дуговыми протезами. Дуга протеза несет на себе обтурирующую часть. Когда условия для фиксации дугового протеза отсутствуют или имеется обширный дефект твердого неба, рекомендуется его закрывать обычным съемным протезом, который достаточно полно разобщает полость рта и полость носа.
Поскольку у пациентки Г. после повторной операции образовался обширный срединный изолированный дефект твердого неба 36х23 мм при наличии опорных зубов на обеих половинах челюсти (дефект 1-й группы по В. Ю. Курляндскому), нами была выбрана конструкция частичного съемного протеза с металлическим базисом и опорноудерживающими кламмерами, отлитыми на дублированной огнеупорной модели.
Важно получить точный отпечаток краев дефекта, обращенных в полость рта, в противном случае трудно рассчитывать на хорошее разобщение полости рта и полости носа. Оттиск с верхней челюсти снимают эластическими оттискными материалами с предварительной тампонадой дефекта марлевыми салфетками (рис. 4).

Рис. 4. Клиническая картина после операции (тампонада дефекта перед снятием оттиска).
Благодаря тому, что альгинатная масса обладает упругостью — деформируется во время выведения из дефекта, а затем восстанавливает свою форму, ее применение в таких случаях предпочтительнее силиконовых, поскольку при выведении оттиска вероятность травмирования тканей, окружающих дефект, альгинатными массами меньше (рис. 5).

Рис. 5. Альгинатный оттиск верхней челюсти.
По слепку отливают модель. Наиболее плотное закрытие дефекта неба получают путем образования на небной стороне базисной пластинки валика высотой 0,5—1,0 мм, располагающегося вокруг дефекта на расстоянии 2—3 мм. Для этого гравируют модель, отступив на несколько мм от края дефекта на глубину 1,0—1,5 мм (рис. 6).

Рис. 6. Гравировка замыкающего валика.
Создаваемый на разобщающей пластинке валик вдавливается в слизистую оболочку, образуя в ней борозду и создавая замыкающий клапан по периферии дефекта. Однако при тонкой неподатливой слизистой оболочке или наличии рубцов по краю дефекта валик будет повреждать протезное ложе. В таких случаях можно использовать подкладку из эластической пластмассы.
Поскольку дефекты неба со временем постепенно уменьшаются, в базисной пластинке не следует делать каких-либо выступов в область дефекта и тем более вводить их в полость носа. Тампонирование дефекта твердой, выступающей частью базиса приводит к атрофии края кости и увеличению дефекта. Кроме того, соприкосновение обтурирующей части со слизистой полости носа приводит к ее хроническому раздражению.
Основной задачей при протезировании таких дефектов является наиболее точное выполнение небной стороны протеза по форме неповрежденной части неба. Мы полагаем, что последнюю задачу с успехом можно решить посредством металлического базиса, отлитого из кобальтохромового сплава, без снятия с модели.
Традиционно считалось, что кламмеры не должны препятствовать осадке протеза, увеличивающей плотность прилегания протеза к небу и тем самым герметичность закрытия дефекта. Поэтому кламмеры с окклюзионными накладками применять в таких случаях не рекомендовалось. Отчасти это оправданно, но, с другой стороны, имеет место повышенное (нефизиологическое) давление пластиночного протеза на подлежащие ткани. На рис. 2 на небе отчетливо видна проекция дистальной границы протеза с явными изменениями слизистой оболочки полости рта в этой области. Поэтому мы посчитали целесообразным применение цельнолитых опорноудерживающих кламмеров системы Нея. Учитывая, что в процессе пользования протезом возможно изменение размеров дефекта и бывает необходима уточняющая перебазировка базиса, небо выполнено в виде сетки, которая будет находиться внутри пластмассы (рис. 7, 8).

Рис. 7. Цельнолитой каркас съемного протеза на модели.

Рис. 8. Готовый съемный протез-обтуратор.
Поскольку отливка каркаса проводилась на модели, данная технология по сравнению с пластмассовым базисом дает идеальное (без зазоров) прилегание металлического базиса к зубам с оральной стороны, уменьшает объем протеза за счет меньшей толщины, а также снижает риск поломок базиса вследствие повышенной прочности металла. Цельнолитые опорноудерживающие кламмеры имеют плоскостное расположение по поверхностям зубов и дают хорошую фиксацию. Окклюзионные накладки, расположенные в межзубных промежутках, частично передают жевательное давление через пародонт, т. е. естественным путем, способствуя разгрузке.
Проведенное ортопедическое лечение данной пациентки благодаря использованию современных технологий в значительной степени позволило решить поставленные задачи. Фиксация протеза удовлетворительная. Отмечается отсутствие смещения протеза при значительном открывании полости рта (рис. 9).
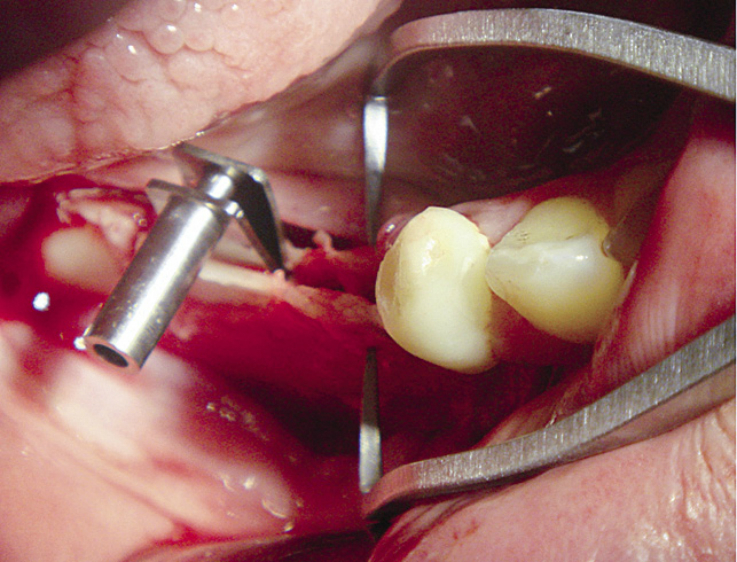
Рис. 9. Тест на фиксацию (при широком открывании рта протез не смещается).
При проведении проб на герметизацию дефекта было отмечено, что благодаря полному плотному прилеганию базиса протеза пища, жидкость и воздух из полости рта не проникают в полость носа.
Нарушение перечисленных выше функций при возникновении дефектов неба угнетающе действует на больных. Они становятся замкнутыми и сторонятся общества. Поэтому со стороны врача должно быть особенно чуткое, внимательное отношение к ним. В результате проведенного лечения у пациентки восстановились дыхание, жевание, речь и улучшилось психоэмоциональное состояние.
Гистология слизистой оболочки твердого неба при сохранности зубов
1 ГБОУ ВПО «Саратовский Государственный медицинский университет им. В.И. Разумовского Минздрава России»

1. Анатомно-физиологические особенности челюстно-лицевой области и методы ее исследования [Текст]: учеб. пособие / под общ. ред. М.М. Лапкина, Н.В. Курянина. - М.: «Медицинская книга», 2005. - 180 с.
2. Зайчик, А.Ш. Патофизиология. В 3 томах. Том 1. Общая патофизиология (с основами иммунологии) [Текст]: учеб. / А.Ш. Зайчик, Л.П. Чурилов. - 4-е изд. - СПб.:ЭЛБИ-СПб, 2008. - 656с.
3. Литвицкий, П.Ф. Патофизиология [Текст]: учеб. / П.Ф.Литвицкий. - 5-е изд. - М.: ГЭОТАР - Медиа, 2015. - 496 с.
4. Патологическая физиология [Текст]: учеб. / под общ. ред. В.В.Моррисона, Н.П. Чесноковой. - 4-е изд. - Саратов: Изд-во Сарат. гос. мед. ун-та, 2009. - 679 с.
5. Терапевтическая стоматология: в 4 томах. - Том 1. Пропедевтика терапевтической стоматологии: ) [Текст]: учебник (ВУЗ ІV ур. а.) / Н.Ф. Данилевский, А.В. Борисенко, Л.Ф. Сидельникова и др.; под ред. А.В. Борисенко. - 3-е изд., испр. - «Медицина», 2017. - 400 с.
В ротовой полости в условиях нормы осуществляются разнообразные взаимосвязанные и взаимозависимые функции: вкусовая апробация пищевых продуктов и их дифференцировка на съедобные и несъедобные, механическая обработка пищи, ее измельчение, смачивание слюной; обеспечение начальных этапов гидролиза углеводов и формирование пищевого комка; обеспечение рефлекторной стимуляции с механо-, хемо- и терморецепторов пищеварительных желез желудка, поджелудочной железы, печени, двенадцатиперстной кишки; барьерная функция по защите организма от патогенной микрофлоры. Ротовая полость может обеспечивать всасывательную функцию, а за счет деятельности слюнных желез экскреторную и инкреторную функции [1, 2, 5, 6].
В связи с вышеизложенным целесообразно остановиться на функциональной значимости отдельных компонентов ротовой полости, в частности слизистой оболочки рта, слюнных железах, а также на аппарате, обеспечивающем процессы сосания, жевания, глотания.
Слизистая оболочка рта состоит из следующих основных компонентов: многослойного плоского эпителия, базальной мембраны и подлежащей соединительной ткани. В эпителии различают три слоя: базальный, шиповидный и поверхностный. Количество слоев эпителия неодинаково в различных участках ротовой полости. Утолщен эпителий губ и щек, истончен эпителий нижней поверхности языка и дна полости рта. Эпителий слизистой оболочки десен и твердого неба является ороговевающим. Слизистая оболочка рта переходит в подслизистую, представленную рыхлой соединительной тканью. Однако слизистая оболочка языка, десен, твердого неба не имеет подслизистого слоя [1, 2, 3, 6].
Кровоснабжение слизистой оболочки полости рта обеспечивают наружная сонная артерия и ее ветви - верхняя челюстная артерия, нижняя луночковая артерия и др. Щечная артерия, задняя верхняя альвеолярная и подглазничная артерии кровоснабжают слизистую оболочку преддверия рта и десны верхней челюсти. Слизистую оболочку неба питают ветви нисходящей небной артерии. Вены, сопровождающие артерии, впадают во внутреннюю яремную вену. Лимфа оттекает в регионарные подбородочные и подчелюстные лимфатические узлы. Иннервация слизистой оболочки полости рта обеспечивается за счет второй и третьей ветвей тройничного, носонебного, щечного, язычного, языкоглоточного и блуждающего нервов [1, 2, 5, 6].
Функции слизистой оболочки рта.
Слизистая оболочка рта выполняет следующие функции:
4. Обеспечивает местный иммунитет.
5. Является важнейшей рефлексогенной зоной.
6. Обладает определенной проницаемостью.
7. Обладает выраженной регенеративной активностью.
Секреторная функция слизистой оболочки рта в основном обеспечивается малыми слюнными железами подслизистой губ и мягкого неба, играющими важную роль в увлажнении слизистой рта и предотвращении механических травм при сухоедении. В слизистой оболочке языка, десен, твердого неба отсутствуют подслизистый слой и соответственно малые слюнные железы, в связи с чем не выражена и секреторная функция.
Буферные свойства слизистой оболочки рта определяются толщиной рогового слоя и состоянием секреторной активности слюнных желез, содержанием в слюне белков, фосфатов, бикарбонатов и других компонентов различных буферных систем. При развитии патологических процессов в ротовой полости, избыточном накоплении кислых или щелочных продуктов возникает компенсаторное восстановление pH среды, в частности и за счет определенной буферной емкости слизистой оболочки рта.
Барьерная функция включает в себя функцию внешнего и внутреннего гистогематического барьеров. Барьерная функция в значительной мере обусловлена анатомическими и функциональными особенностями слизистой рта. Эпителий маргинального отдела десны и твердого неба является ороговевающим, что делает слизистую более устойчивой к механическим, химическим, температурным воздействиям. Механической нагрузке противостоит и тургор десны, обеспечиваемый в значительной мере наличием тонофиламентов в цитоплазме клеток всех слоев эпителия, кроме ороговевающего. С возрастом, количество тонофиламентов возрастает почти в 3 раза, что увеличивает тургор десны и ее устойчивость к механическому воздействию. Тургор и физическая прочность слизистой оболочки рта зависят от состояния эластических и коллагеновых волокон, наличия жировой клетчатки в подслизистом слое. Барьерная функция слизистой оболочки полости рта обеспечивается и степенью проницаемости ее для различных веществ эндогенной или экзогенной природы. Последняя в свою очередь зависит от выраженности рогового слоя, наличия в мембранах клеток фосфолипидов, холестерина, жирных кислот, возникновения поляризационных токов, изменения концентрации на поверхности ионов металлов. Проницаемость слизистой определяется и размерами межклеточных пространств в зернистом слое, состоянием микрофиламентов. Уровень проницаемости слизистой оболочки ротовой полости и соответственно состояние барьерных свойств в значительной мере зависят от концентрации растворов, воздействующих на слизистую, температуры, pH среды, парциального давления и т.д.
Барьерная функция слизистой зависит от состояния специфических иммунологических механизмов защиты и фагоцитоза.
Проницаемость слизистой оболочки полости рта и ее барьерная функция различны в разных участках. Наибольшая проницаемость отмечена в области десневой бороздки и дна полости рта, что используют для введения некоторых лекарственных препаратов, например валидола и др. Лекарственные препараты лучше всасываются через нормальную слизистую оболочку, чем измененную, в частности при воспалительных процессах, когда формируются явления тромбоза, эмболии, стаза в кровеносных и лимфатических сосудах [1, 2, 3, 4, 6].
Слизистая оболочка рта является мощной рефлексогенной зоной, содержит большое количество рецепторных нервных окончаний. По функциональным признакам все рецепторы делятся на три группы:
а) хеморецепторы (вкусовые);
б) соматосенсорные (тактильные, тепловые, холодовые, болевые) ;
По характеру информации, поступающей в центральную нервную систему из полости рта, различают 6 видов чувствительности слизистой оболочки ротовой полости.
Тактильные рецепторы относятся к периферическому отделу соматосенсорного анализатора. Это рецепторы прикосновения, давления и свободные нервные окончания. Их распределение неравномерно в различных отделах челюстно-лицевой области. Наибольшей чувствительностью обладают кончик языка и красная кайма губ, причем верхняя имеет большую чувствительность, чем нижняя. Это обусловлено тем, что именно здесь происходит первый контакт и первый анализ веществ, поступающих в ротовую область. Высокая тактильная чувствительность твердого неба обеспечивает апробацию пищи в момент жевания, при формировании пищевого комка и при глотании. Наименьшей тактильной чувствительностью обладает слизистая оболочка вестибулярной поверхности десен. В области десневых сосочков чувствительность также невысокая.
Тепловыми рецепторами слизистой рта являются тельца Руффини, а холодовыми - колбы Краузе. Температурные раздражения воспринимаются также свободными окончаниями афферентных нервных волокон. Для тепловой чувствительности характерен возрастающий градиент от передних отделов к задним, для холодовой чувствительности - обратная закономерность. Такое распределение рецепторов обусловлено специфичностью их функций и значимостью в процессах терморегуляции. Холодовые рецепторы преобладают в передних отделах полости рта, так как холодовая рецепторная система является ведущей в развитии реакций адаптации и соответственно быстрее и адекватнее реагирует на изменение температуры внешней среды. Тепловые рецепторы преобладают в задних отделах полости рта и сигнализируют о температурном режиме самого организма. Слизистая оболочка щек мало чувствительна к холоду и еще меньше к теплу. Восприятие тепла отсутствует в центре твердого неба, а в центре дорзальной поверхности языка отсутствует тепловая и холодовая чувствительность. Высоким уровнем чувствительности к термическим воздействиям обладает красная кайма губ и кончик языка, так как эти области первыми получают информацию о температуре веществ, поступающих в ротовую область. При необходимости рефлекторно включаются защитные механизмы. Зубы обладают холодовой и тепловой чувствительностью. Порогом холодовой чувствительности для резцов является температура 20 °, для остальных 11 - 13 °. Порогом тепловой чувствительности для резцов является температура 52 °, для остальных - 60-70 ° [4,6].
Болевые рецепторы слизистой оболочки рта, или ноцицепторы, представлены свободными неинкапсулированными нервными окончаниями различной формы в виде волосков, спиралей, пластинок. Наиболее изучена болевая чувствительность слизистой оболочки альвеолярных отростков, твердого неба, т.е. участков протезного ложа.
Выраженной болевой чувствительностью обладает участок слизистой на вестибулярной поверхности в области боковых резцов. На внутренней поверхности щеки имеется узкий участок, лишенный болевой чувствительности. Как правило, боль локализуется в области больного зуба, но может иррадиировать по чувствительным волокнам II и III ветвей тройничного нерва в глазное яблоко, лобную, височную и затылочную область головы. Болевые ощущения могут возникать и при воспалительных процессах в ротовой полости - стоматитах, глосситах, а также при гальванизме.
Специфической особенностью сенсорной функции слизистой оболочки полости рта является наличие вкусовой чувствительности. Вкусовые рецепторы собраны во вкусовые почки или вкусовые луковицы. Это эллипсоидные образования, расположенные на языке, задней стенке глотки, мягком небе, надгортаннике, миндалинах, причем наибольшее количество их обнаружено на языке, вкусовые сосочки которого содержат комплексы вкусовых луковиц или почек. Различают грибовидные вкусовые сосочки кончика языка, покрытые неороговевающим эпителием, листовидные - в основании боковой поверхности языка и желобовидные, расположенные около корня языка. Желобовидные сосочки содержат до 200 вкусовых почек каждый, а грибовидные и листовидные - всего по нескольку вкусовых луковиц. Между сосочками языка открываются выводные протоки мелких слюнных желез, секрет которых промывает вкусовые почки. У взрослого человека содержится несколько тысяч вкусовых почек. Каждая вкусовая почка содержит от 30 до 80 клеток гетерогенной структуры, из них около 10 % составляют вкусовые рецепторные клетки, так называемые темные клетки, на апикальной поверхности которых имеются микроворсинки (вкусовые микровиллы). Кроме того, в состав вкусовой почки входят «светлые» - опорные клетки, обеспечивающие выполнение специфических функций рецепторными клетками, а также гантелевидные клетки, выделяющие биологически активные вещества, в частности катехоламины и серотонин, играющие определенную роль в механизмах возбуждения вкусового рецепторного аппарата. Базальные клетки вкусовой почки выполняют функцию механорецепторов [4, 6].
Рецепторные клетки вкусовой почки также гетерогенны и воспринимают энергию химического вкусового стимула, реагируют на механические качества пищи и на ее температуру. Апикальные части рецепторных клеток обращены во вкусовой канал, который через вкусовую пору открывается в полость рта. Через эту пору в канал попадают растворенные в слюне пищевые вещества, а жидкость вкусового канала обеспечивает рецепцию вкусовых химических стимулов. Продолжительность жизни клеток вкусовых луковиц составляет 10-12 дней. Значение периферического отдела вкусовой сенсорной системы заключается в восприятии энергии химических вкусовых стимулов и преобразовании ее в энергию нервного импульса. Между вкусовыми рецепторами и афферентными чувствительными волокнами имеется рецептор-но-афферентный синапс. Под базальной мембраной эпителия,, в котором заложена луковица, имеется нервное сплетение, образованное миелиновыми и безмиелиновыми нервными волок-нами. Безмякотные нервные волокна образуют синапс с одной рецепторной клеткой, а мякотные волокна разветвляются и могут иннервировать до 30 рецепторных клеток, т. е. имеется, перекрестная иннервация одной рецепторной клетки из нескольких нервных волокон. Кроме того, толстые миелиновые волокна могут иннервировать несколько луковиц [1, 2, 3, 6].
Афферентные волокна от вкусовых рецепторов вместе с волокнами от болевых, температурных, тактильных рецепторов языка идут в составе VII, IX, X пар черепно-мозговых нервов. Причем верхнегортанный нерв-ветвь X пары иннервирует гортань, надгортанник, заднюю стенку глотки, заднюю поверхность языка. Язычная ветвь IX пары иннервирует заднюю поверхность языка. Барабанная струна, ветвь VII пары, иннервирует передние 2/3 языка и боковые поверхности [4, 6].
Биоэлектрические явления в ротовой полости
Слизистая оболочка ротовой полости обладает высокой чувствительностью к электрическому току, так как имеет высокую электропроводность. Это обусловлено обильным кровоснабжением ее, отсутствием на большинстве участков рогового слоя, а также высокой гидрофильностью тканей.
При проведении оперативных вмешательств в ротовой полости могут возникать так называемые гальванические токи, которые воздействуют на слизистую оболочку и вызывают развитие в ней явлений гальванизма. Это может быть при протезировании и пломбировании зубов разнородными металлами, в частности при использовании серебра, золота, амальгамы, нержавеющей стали. При развитии гальванизма возникают неприятные ощущения в слизистой оболочке полости рта: чувство жжения, сухости, снижение или извращение вкусовой чувствительности, появление привкуса кислоты, металла, горечи, в ряде случаев может наступить полная потеря вкуса. Эти явления сопровождаются воспалительными процессами в слизистой оболочке рта, нарушением функции-ряда внутренних органов [4,6].
Явления гальванизма зависят от силы тока: при токе, равном 80 мка, выражены сильно, при токе 25-80 мка - слабо. При токе менее 5 мка - отсутствуют.
Регенерация слизистой рта. В течение суток идет постоянное слущивание эпителия, которое восполняется за счет физиологической регенерации. Обновление эпителия обеспечивается митотической активностью клеток базального и шиповидного слоев. Интенсивность обновления эпителия зависит от возраста, пола человека, времени суток, состояния местных иммунологических, механизмов защиты и неспецифической резистентности слизистой. Регенерационная способность слизистой связана с наличием в ней малодифференцированных клеточных элементов. В процессе дифференцировки и пролиферации в эпителиальных клетках накапливаются гликоген, РНК, гликозаминогликаны [1, 2, 3, 6].
Лейкоплакия и другие изменения эпителия полости рта (K13.2)
Эритроплакия - стойкое красное пятно слизистой оболочки полости рта, которое не проявляется клинически. Термин "эритроплакия", как и "лейкоплакия", не отражает гистологических особенностей поражения.
Лейкоплакия курильщика впервые описана под названием "никотиновый лейкокератоз нёба", как проявление сплошного ороговения твердого и частично мягкого нёба, которые приобретают серовато-белый цвет. Заболевание возникает как реакция слизистой оболочки рта на длительное воздействие продуктами табака при курении или жевании.
Очаговая эпителиальная гиперплазия рта или языка (болезнь Хека) - вирусное заболевание, которое проявляется образованием множественных безболезненных папулонодулярных разрастаний слизистой оболочки полости рта, локализующихся обычно на языке, губах и щеках.
Примечание
В данную подрубрику включено:
1. "Лейкоплакия слизистой оболочки полости рта, включая язык" - K13.21, в том числе:
- другие поражения эпителия полости рта.
Из данной подрубрики исключены:
- "Carcinoma in situ эпителия полости рта" - D00.0-;

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Единой классификации не существует. Ниже приведены наиболее широко распространенные варианты.
Классификация лейкоплакии по клинико-морфологическим признакам
1. Плоская.
2. Веррукозная:
- бляшечная;
- бородавчатая.
3. Эрозивная.
4. Лейкоплакия курильщиков.
Классификация ВОЗ
В данной классификации не упоминаются лейкоплакия курильщиков и эрозивная лейкоплакия в виде отдельных форм, но сделан акцент на однородности (гомогенности) или неоднородности (негомогенности) поражения.
Негомогенная лейкоплакия делится в свою очередь на:
- эритроплакию - белое поражение со значительным красным компонентом;
- узелковую - белое поражение с зернистой поверхностью, выступающей над уровнем слизистой;
- пятнистую - белое поражение с незначительным красным компонентом;
- веррукозную - белое поражение с рифленой поверхностью); может упоминаться как собственно бородавчатая и бородавчатая пролиферативная.
Клиническая классификация эритроплакии
1. Гомогенная - полностью красная.
2. Эритролейкоплакия - в основном имеет красный цвет с отдельными белыми очагами.
3. Пятнистая эритроплакия - мелкие белые пятна разбросаны по всей красной поверхности эритроплакии.
Этиология и патогенез
Лейкоплакия
Этиология неизвестна, поэтому довольно часто употребляется термин "идиопатическая лейкоплакия". Для отдельных форм (лейкоплакия курильщиков, кератоз гребня альвеолярного отростка, очаговая эпителиальная гиперплазия) предполагается связь с некоторыми факторами (см. раздел "Факторы риска").
Патоморфологически выявляются различные изменения, ни одно из которых не является специфическим. Как правило, это явления гипер- и паракератоза, дисплазии и/или гипертрофии эпителия.
Дисплазия выявляется менее чем в 5% плоской лейкоплакии, тем не менее пятнистая лейкоплакия, эритролейкоплакия (особенно расположенные в передних отделах рта) наиболее часто являются диспластическими образованиями или могут иметь признаки неинвазивной карциномы.
Веррукозная лейкоплакия
Этиология неизвестна. Заболевание статистически не связано с курением, алкоголем или иммунодефицитом. В отдельных случаях идентифицировались такие факторы как вирус папилломы человека (особенно 13 и 16 типов) и врожденные мутации некоторых генов.
Лейкоэдема
Этиология неизвестна. Предполагается связь с различными хроническими раздражителями слизистой оболочки полости рта, эмоциональными факторами (невротическое скусывание слизистой, покусывание губ, сосание ногтей). Почти у 50% пациентов присутствуют невротические депрессии, неврастении и другие пограничные расстройства.
При лейкоэдеме в эпителии полости рта наблюдается деполимеризация кислых мукополисахаридов с нарушением равновесия фермент-субстратной системы "гиалуроновая кислота-гиалуронидаза". В процесс вовлекается одновременно как межклеточное основное вещество, так и склеивающая субстанция соединительной и эпителиальной ткани. В поверхностных слоях эпителия развиваются компенсаторно-пролиферативные процессы (акантоз Акантоз - утолщение эпидермиса и эпителия слизистых оболочек с удлинением межсосочковых отростков
, паракератоз Паракератоз - нарушение процесса ороговения клеток эпидермиса, характеризующееся наличием в роговом слое клеток, содержащих ядра, и отсутствием зернистого слоя
), явления дистрофии в виде появления большого количества неокрашивающихся "светлых" вакуолизированных клеток.
Эритроплакия
Этиология неизвестна. В большинстве случаев эритроплакия гистологически характеризуется как дисплазия эпителия, которая более склонна к злокачественной трансформации, чем лейкоплакия.
Очаговая эпителиальная гиперплазия рта или языка
Возбудителем служит вирус папилломы человека типов 13 и 32, который передается при поцелуях. Репликация вируса в эпителиальных клетках у детей и подростков приводит к образованию мягких разрастаний, которые представляют собой небольшие уплощенные папулы розового или белесовато-розового цвета. В дальнейшем папулы увеличиваются, могут сливаться, придавая пораженной слизистой оболочке вид "булыжной мостовой". Иногда разрастания спонтанно регрессируют, однако если они сохраняются длительное время, их иссекают.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Редко
Соотношение полов(м/ж): 2
Лейкоплакия
Пол: преобладание мужчин.
Распространенность: менее 1%.
Возраст: в большинстве случаев от 40 до 70 лет. Примерно 80% пациентов имеют возраст старше 40 лет, что не исключает появления лейкоплакии у детей.
Лейкоэдема
Пол: несколько чаще у женщин.
Распространенность: часто.
Возраст: наблюдается преимущественно в молодом возрасте, в основном у детей и лиц до 30 лет.
Раса: преимущественно у лиц негроидной расы - 50-90% случаев; у лиц европеоидной расы - от 10% случаев.
Эритроплакия и пятнистая лейкоплакия
Пол: преимущественно мужчины.
Распространенность: редко.
Возраст: преимущественно старше 50 лет.
Пол: большинство случаев приходится на женщин, соотношение женщин и мужчин примерно 4:1.
Возраст: обычно наблюдаются у взрослых старше 40 лет; пик заболеваемости приходится на женщин в возрасте 60-70 лет.
Лейкоплакия курильщика
Пол: нет различий.
Возраст: в основном старше 50 лет.
Распространенность: напрямую коррелирует с распространенностью курения и жевания табака в популяции. Считается, что у одного из 100 лиц, употребляющих табак развивается данная патология.
Очаговая эпителиальная гиперплазия рта или языка
Пол: нет различий.
Возраст: преимущественно подростковый и молодой.
Распространенность: почти исключительно в закрытых общинах индейцев Южной и Северной Америки, эскимосов. Описанные случаи среди лиц европеоидной расы ограничиваются десятками (например, около 20 случаев в Швеции и столько же в Норвегии).
Оценочная распространенность 0,11% от всех пациентов европейской расы с заболеваниями слизистой оболочки полости рта.
Факторы и группы риска
В случаях неидиопатической лейкоплакии, инициация заболевания может зависеть от внешних местных факторов и/или предрасполагающих внутренних факторов.
Факторы, наиболее часто связанные с развитием лейкоплакии:
- употребление табака;
- употребление алкоголя;
- хроническое механическое раздражение слизистой (в том числе - протезами, имплантами, кариозными зубами, плохо посаженными пломбами, привычным покусыванием щек или языка, неправильным прикусом);
- кандидоз;
- гиповитаминоз А, В;
- эндокринные нарушения;
- вирусные поражения слизистой (для фокальной гиперплазии эпителия);
- генетическая предрасположенность (для некоторых состояний).
Клиническая картина
Клинические критерии диагностики
пятно; бляшка; папулы; эрозии; трещины; цвет белый; цвет серый; цвет опалесцирующий; цвет темный; цвет красный; цвет серо-синий; дискомфорт; шероховатая поверхность; неровная поверхность; ровная поверхность
Cимптомы, течение
Общая информация
Жалобы могут отсутствовать или же сводятся к чувству неловкости из-за шероховатости слизистой оболочки при разговоре, жевании. Некоторые больные ощущают жжение. Как правило, пациенты жалуются также на постоянную сухость во рту.
Плоская лейкоплакия
Относительно типичности локализации лейкоплакии на отдельных участках слизистой оболочки полости рта, существуют различные мнения. Обобщая имеющиеся данные, можно сказать, что лейкоплакия чаще встречается на слизистой оболочке щек по линии смыкания зубов, в области углов рта, на передней части спинки языка, в области дна полости рта, на твердом нёбе, иногда - на альвеолярном отростке.
По линии смыкания зубов плоская форма лейкоплакии имеет вид тонкой пленки сероватого цвета. Также здесь могут определяться отпечатки зубов.
При поражении углов рта очаг представлен в виде треугольника беловатого цвета с вершиной, обращенной в полость рта.
Если поражается красная кайма губ, то очаги лейкоплакии имеют вид серой пленки, иногда заходящей на слизистую оболочку губы.
Данная форма лейкоплакии редко располагается на языке, но если такие случаи встречаются, то обычно поражению подвергается слизистая оболочка боковых поверхностей языка. Очаги изменения имеют округлую форму белого цвета. В месте расположения элементов сыпи сосочки языка сглажены. Элементы поражения, локализующиеся на слизистой дна полости рта, представлены белой, трудно снимающейся пленкой.

При эрозивной лейкоплакии различной формы и величины эрозии образуются в очагах плоской и веррукозной лейкоплакии, возможно одновременное появление трещины. Эта форма заболевания может наиболее часто сопровождаться болевыми ощущениями.
Эритроплакия. Пятно преимущественно красного цвета любой локализации. Как правило, поверхность неоднородная, могут отмечаться эрозии.


Лейкоплакия курильщиков
Развивается остро. Клиническая картина проявляется как плоская лейкоплакия: во рту образуются четко ограниченные участки слизистой, которые выглядят как мутная, не снимаемая пленка. Эти пятна сначала имеют белый цвет, но со временем под действием табака темнеют до черного. На их фоне видны маленькие красноватые бугорки с крошечными отверстиями - воспаленными выводными протоками слюнных желез. При более тщательном осмотре можно найти очаги болезни на нижней губе, на слизистой оболочке щек.
Веррукозная лейкоплакия
Встречается в двух клинических формах: бляшечной и бородавчатой.
При бляшечной форме очаги лейкоплакии выглядят как ограниченные бляшки, которые возвышаются над окружающей слизистой оболочкой, имеют неправильную форму, шероховатую поверхность и четкие границы.
Бородавчатая форма встречается чаще, чем бляшечная. При ней определяются бугристые образования, возникающие над окружающей слизистой оболочкой; иногда имеются отдельные бородавчатые нарастания.
Слизистая, окружающая очаг воспаления выглядит несколько ярче обычной, заметно хроническое воспаление. Регионарные лимфатические узлы не увеличены.

Стоматоскопически определяется резко утолщенный слой эпителия. При люминесцентном исследовании веррукозная лейкоплакия обнаруживает интенсивное свечение тканей с желтоватым оттенком, при явлениях малигнизации Малигнизация - приобретение клетками нормальной или патологически измененной ткани (например, доброкачественной опухоли) свойств клеток злокачественной опухоли.
наблюдается фиолетовое свечение.
Очаговая гиперплазия
Заболевание поражает только слизистую оболочку рта, чаще всего внутреннюю часть губ, слизистую щек или дна рта. Тем не менее, в процесс также могут быть вовлечены десны и миндалины.
Очаговая гиперплазия чаще всего проявляется в виде мягкой гладкой полоски со слегка приподнятой вершиной и неровной поверхностью. Поражение, как правило, того же цвета, что и остальные части слизистой, но иногда бывает бледнее окружающих тканей. Часто выявляется несколько очагов поражений, каждый из которых - менее 1 см в диаметре.
При пальпации консистенция мягкая.

В динамике поражения могут уменьшаться и возрастать, соответствуя, по-видимому, периодам обострения течения инфекции. Более молодые пациенты, на ранней стадии имеют множественные узелковые очаги поражения, в то время как более старые пациенты имеют зачастую меньшее количество очагов или даже единственный очаг, представленный, как правило, плоской папулой.

Лейкоэдема
Проявляется пленчатыми или пятнистыми очагами с опалесцирующей, беловато-серого цвета морщинистой поверхностью, аналогичной лейкоплакии. При растяжении слизистой пятно приобретает нормальный цвет. Некоторыми авторами описывается как локальный отек эпителиального слоя.
Диагностика
Не существует никаких инструментальных методов диагностики, способных подтвердить диагноз. Однако выполнение фотографий большого разрешения с последующей цифровой обработкой может быть полезно для оценки процесса в динамике.
В ряде случаев (крайне редко) с целью дифференциальной диагностики может понадобиться рентгенография.
Лабораторная диагностика
1. Основным методом, подтверждающим диагноз, является биопсия, которая может выполняться неоднократно. Инцизионная биопсия предпочтительнее браш- или аппликационной биопсии. Последним достижением считается обработка изображений биопсии с применением компьютерного анализа.
2. Лейкоплакия довольно часто сочетается с кандидозной инфекцией. Различные тесты на наличие кандидозной инфекции считаются необходимыми.
3. При очаговой гиперплазии эпителия и веррукозной лейкоплакии полезными могут считаться тесты (ПЦР) на выявление вируса папилломы человека различных типов.
Дифференциальный диагноз
1. Карциномы полости рта.
2. Кератоакантома.
3. Остроконечные кондиломы.
5. Реактивный гиперкератоз.
6. Химические и термические поражения слизистой оболочки полости рта.
7. Плоский лишай.
8. Стоматит.
9. Поражения слизистой оболочки полости рта при ВИЧ-инфекции.
10. Linea alba buccalis.
11. Подслизистый фиброз.
Осложнения
1. Присоединение кандидозной инфекции.
2. Примерно 6-10% пациентов с оральной плоской лейкоплакией имеют риск развития рака слизистой оболочки полости рта. Веррукозная лейкоплакия имеет самый высокий риск малигнизации со смертностью 34-49%.
Лечение
Общие принципы терапии
1. Прекращение курения, жевания табака, употребления алкоголя, а также коррекция других раздражающих факторов, если они выявлены. Модификация факторов, в некоторых случаях, может привести к спонтанному излечению.
3. Фотодинамическая терапия считается перспективным методом, но требует дальнейшего изучения.
4. Системное применение ретиноидов сопряжено с их высокой токсичностью. Имеются отдельные исследования, показывающие эффективность применения бета-каротина. По-видимому, эффект сохраняется только при непрерывном приеме. Допустимо начальное применение локальных ретиноидов в течение 3-6 недель с последующей оценкой и принятием решения об операции.
5. Применение локальных цитостатиков (изотретиноин гель, 0,1%) изучается, но пока не имеет достаточной однородности эффекта. Необходимо применять длительными курсами (более 8 недель).
6. Применение интерферонов (локально и системно) обсуждается при очаговой гиперплазии.
Алгоритм диагностического поиска при заболеваниях слизистой оболочки полости рта
Диагностика и лечение заболеваний, локализующихся на слизистой оболочке и околоротовой области, представляют для врача-стоматолога определенную сложность в силу многообразия их проявлений в одних случаях и разительного сходства высыпаний — в других.
Клинические симптомы существенно изменяются как при наличии банальной инфекции, так и под влиянием лечения. Сходные жалобы и нечеткое развитие процесса зачастую не позволяют получить достаточное впечатление для определения возможного заболевания. В таких случаях диагностический поиск начинается с объективной оценки клинической картины, а именно внешнего вида элементов поражения. Субъективная картина (жалобы и описание анамнестических данных) подробно отражается в медицинской карте и в диагностическом алгоритме занимает свое важное место.
В качестве конкретного примера рассмотрим наличие белых пятен с локализацией на языке, слизистой щек и губ: белесоватые участки с неровными границами (рис. 1). Первый шаг в алгоритме размышлений врача — перечисление заболеваний, имеющих сходную визуальную картину. В данном случае следует назвать кандидоз, плоский лишай (ПЛ), географический язык, десквамативный глоссит, вторичный сифилис.
После тщательного осмотра возврат к анализу жалоб позволит привязать их к конкретному заболеванию. Если субъективных ощущений, парестетических или болевых, не отмечается, можно предположить плоский лишай, географический язык, вторичный сифилис. Для кандидоза и десквамативного глоссита характерны болевые ощущения при разговоре, приеме пищи, особенно острой, соленой. Боль может появляться при развитии воспалительно-гиперемической формы ПЛ либо при сифилисе в случае присоединении вторичной инфекции. Географический язык может сочетаться с кандидозом, сопровождаясь болевыми ощущениями. Таким образом, наличие субъективных жалоб не может служить патогномоничным признаком конкретного заболевания.
Выяснение из анамнеза начала заболевания позволит сделать следующий шаг в диагностическом поиске.
Кандидоз имеет четкое начало и сопровождает общие заболевания либо применение лекарственных препаратов, подавляющих бактериальную флору. Плоский лишай может существовать достаточно длительно (месяцы, годы), однако появляется в зрелом возрасте, нередко вызывается эмоциональным стрессом. «Географический язык» обнаруживается вскоре после рождения и остается на протяжении многих лет. Десквамативный глоссит (стоматит) возникает и рецидивирует, будучи связанным с общими заболеваниями, чаще всего — патологией желудочно-кишечного тракта (ЖКТ). При сифилисе высыпание вторичных элементов поражения имеет четкое начало и может появляться на фоне сохранившегося первичного аффекта.
Динамика элементов поражения носит свои характерные черты. Налет при кандидозе со временем занимает все большую площадь с переходом на соседние отделы СОПР, количество его увеличивается. При плоском лишае картина достаточно стойкая, лишь медленно и постепенно нарастает или изменяется клиника. «Географический язык» отличается «миграцией» рисунков.
Десквамация эпителия слизистой оболочки при общих заболеваниях может увеличиваться со временем, однако назначение противовоспалительных средств приводит к улучшению. При сифилисе элементы поражения постепенно исчезают, однако на языке картина «скошенного луга» достаточно стабильна.
Более детальное обследование позволяет выявлять особенности, присущие тому или иному заболеванию.
При кандидозном стоматите изменения наблюдаются на слизистой оболочке всей полости рта. При поражении отдельных участков заболевание в соответствии с локализацией называется кандидозным глосситом, хейлитом, ангиной.
Острый кандидоз возникает у грудных детей или ослабленных людей (болезни крови, гиповитаминозы), а также у лиц, получающих большие дозы кортикостероидов, цитостатики, антибиотики. Пациента беспокоят сухость во рту, нарушение вкусовых ощущений. Во время приема пищи, особенно соленой, кислой, острой, отмечается болезненность. Характерным признаком кандидоза является пенистая слюна, собирающаяся в ретромолярной области и на спинке языка. На гиперемированной отечной слизистой оболочке щек, неба, десен, языка появляются белесоватые участки, которые сливаются, образуя рыхлый «творожистый» налет белого цвета (рис. 2). После снятия налета обнажается гладкая гиперемированная слизистая оболочка.
Рис. 1. Элементы поражения локализуются на слизистой языка. Рис. 2. Налет на слизистой оболочке при кандидозном стоматите. Рис. 3. Хронический кандидозный глоссит. Рис. 4. Бляшки при плоском лишае на языке.
В дальнейшем налет может пропитываться фибрином, приобретая вид плотной пленки сероватого или желтоватого цвета, плотно прикрепляющейся к поверхности эпителиального слоя. Развивается псевдомембранозный кандидоз, характерный при ВИЧ-инфицировании.
Начальными симптомами кандидозного глоссита могут быть точечные покраснения краевых зон и кончика языка. При хроническом кандидозном глоссите появляются небольшие борозды с белыми налетами по краям и на дне. Очаги вначале обнаруживаются на основании языка, а в дальнейшем распространяются на остальные части, захватывая его боковые поверхности. На фоне атрофии нитевидных сосочков языка обнаруживается скудный белесоватый налет, который полностью не удаляется (рис. 3).
Кандидозное поражение красной каймы губ проявляется сухостью, гиперемией, отеком, шелушением. Могут возникать болезненные эрозии, мелкие трещины, тонкие серые чешуйки. Субъективные ощущения заключаются в напряжении, жжении. Заболевание отличается длительностью течения, рецидивами.
Диагноз «кандидоз» подтверждается результатами комплексных лабораторных исследований в динамике: микроскопических, культуральных (с определением вида гриба), в некоторых случаях — гистопатологических.
Грибы рода Candida обнаруживаются в виде дрожжеподобных клеток и псевдомицелия. Наличие псевдомицелия или цепочек из округлых или удлиненных почкующихся клеток при микроскопическом изучении материала считается достаточным для подтверждения диагноза. Преобладание дрожжевых клеток при единичных нитях псевдомицелия свидетельствует о поверхностном кандидозе. Преобладание нитчатой формы над клеточной указывает на паразитарную активность гриба и чаще определяется при висцеральных поражениях.
Плоский лишай (ПЛ) может начинаться незаметно, длиться годами и выявиться случайно при осмотре слизистой оболочки специалистом. В ряде случаев обилие высыпаний обращает на себя внимание пациента.
Этиология не всегда определяется. Нередко это психоэмоциональный стресс, токсико-аллергическое воздействие. Элементы поражения вначале могут появляться на слизистой оболочке, затем переходить на кожу или, наоборот, сыпь на теле предшествует поражению СОПР. Основным элементом всегда бывает папула: на коже вначале она белесоватая, затем бледно-розовая, далее красноватая, лиловая. Папулы имеют склонность к группированию. Наличие высыпаний на коже облегчает постановку диагноза.
На красной кайме губ папулы подвергаются ороговению, соединяются мостиками, образуют белесоватые участки в виде отдельных возвышающихся узелков, причудливых рисунков или сливающихся участков гиперкератоза с неровными очертаниями.
На слизистой оболочке ПЛ характеризуется наличием мелких белесоватых папул (диаметром до 2 мм). Последние несколько возвышаются, что вызывает дискомфорт, чувство стянутости или ощущение шероховатости. Папулы могут приобретать сероватый или перламутровый оттенок, имеют тенденцию к группированию с образованием причудливых рисунков в виде кружев, сетки, «морозного рисунка». Излюбленная локализация — слизистая щек по линии смыкания зубов, ретромолярная область, язык, десневой край. На языке элементы поражения могут сливаться в бляшки либо располагаться в виде кругов, полудуг, волнистых линий (рис. 4, 5). Папулы при ПЛ безболезненные, при поскабливании белесоватая поверхность не устраняется.
Экссудативно-гиперемическая форма характеризуется гиперемией, отеком слизистой, на которой расположены папулы, образующие типичную картину в виде узоров, сети, дуг. Присоединяются субъективные ощущения в виде болезненности во время приема пищи (горячей, острой, жесткой).
Голубоватое свечение в лучах Вуда элементов поражения на красной кайме и белое — на слизистой оболочке позволяет дифференцировать элементы поражения при ПЛ.
Этиология такого состояния, как «географический язык», окончательно не выяснена: возможны нейротрофические расстройства, заболевания желудочно-кишечного тракта. В ряде случаев «географический язык» выступает как вариант нормального строения и выявляется уже в детстве.
Субъективных ощущений может не быть, и тогда особенности внешнего вида языка выявляются при осмотре. Редко пациенты жалуются на покалывание, жжение, парестезию. Симптомы усиливаются при травмах слизистой оболочки, развитии гриба кандида, присоединении вторичной инфекции.
При развитии картины «географического языка» на фоне общего заболевания начинается процесс десквамации с появления небольшого участка помутнения эпителия, в центре его верхние слои ороговевшего эпителия слущиваются, обнажается розовый гладкий участок, который быстро растет по периферии. Множественные или одиночные очаги достигают диаметра 1—2 см, имея форму пятен, колец, полуколец, границы сливаются с окружающей слизистой оболочкой. В центре начинается нормальное ороговение нитевидных сосочков. Очаги наслаиваются, на фоне старых возникают новые, что придает поверхности языка вид географической карты (рис. 1). Может появляться незначительный кератоз в виде белесоватых полос. В отдельных случаях происходит пигментация этих участков (рис. 6). Процесс обычно не распространяется на нижнюю поверхность языка. Подобная картина редко встречается одновременно и на губах, щеках, деснах. Постоянным признаком является сохранение нитевидных сосочков языка.
Рис. 5. Плоский лишай в виде кружевного рисунка. Рис. 6. «Географический язык» сочетается с глубокой срединной бороздой. Рис. 7. Десквамация эпителия сочетается с налетом при гастрите. Рис. 8. Картина «скошенного луга» при сифилисе.
При цитологическом исследовании обнаруживаются эпителиальные клетки с включениями кератогиалина.
Десквамация эпителия, сочетающаяся с налетом, характерна при заболеваниях желудочно-кишечного тракта (ЖКТ). В таких случаях появляются неприятные ощущения в полости рта, боль, особенно во время приема пищи. Язык может быть отечным, и тогда на нем определяются отпечатки зубов. На языке, щеках, губах образуются трещинки, эрозии, участки повышенной десквамации (рис. 7).
Гастриту с пониженной секрецией свойственны сухость в полости рта, жалобы на жжение, боль в языке, особенно от острого, горячего, металлический привкус. На фоне атрофии нитевидных сосочков языка характерна десквамация эпителия. Нитевидные сосочки сглажены, грибовидные кажутся гипертрофированными.
При атрофическом гастрите развивается атрофический глоссит. Характерны жжения и боль в языке. Язык бледно-розовый, частично обложен налетом, нитевидные сосочки атрофированы.
При язвенной болезни желудка налет на языке может быть более или менее обильным, пигментированным, однако легко удаляется. Возможны жалобы на ощущение жжения (язык как будто ошпарен или посыпан перцем), болезненность и увеличение в размерах языка за счет отечности. На боковых поверхностях — отпечатки зубов.
Могут развиваться самостоятельные глосситы: «географический», «черный волосатый» язык. Нередко присоединяется грибковый стоматит.
Курс лечения общего заболевания приводит к улучшению состояния полости рта, однако не исключает рецидивов десквамативного стоматита (глоссита).
Вторичный период сифилиса при отсутствии лечения проявляется через 6—8 недель как свежий вторичный, а затем рецидивы его могут повторяться 3—5 и более лет, продолжаясь 1,5—2 месяца и характеризуясь более или менее обильными высыпаниями.
Около 50 % больных имеют проявления в полости рта, причем нередко это единственная локализация элементов поражения.
Наиболее часто обнаруживаются папулезные высыпания. Излюбленная локализация — миндалины, небные дужки, щеки (по линии смыкания зубов), язык. Красного цвета папулы, вначале небольших размеров, затем разрастаются до нескольких миллиметров и покрываются своеобразным сероватым налетом. После поскабливания шпателем обнажается эрозия мясо-красного цвета. Папулы проявляют склонность к самопроизвольному эрозированию. Присоединение вторичной инфекции приводит к появлению болезненности.
При локализации на спинке языка сифилитические папулы приобретают характерную картину «скошенного луга» — четко ограниченные овальные участки с гладкой поверхностью. Последняя образуется вследствие атрофии нитевидных сосочков (рис. 8).
Клиническая диагностика сифилиса базируется на характерных элементах поражения с обязательным подтверждением результатами лабораторных исследований по выявлению возбудителя или специфических реакций.
Заключение
Трудности в диагностике заболеваний, поражающих слизистую оболочку полости рта, бывают связаны с отсутствием четких различий субъективных и объективных симптомов. В таких случаях врач-стоматолог может использовать алгоритм диагностического поиска (не нарушая правила и порядок заполнения медицинской документации). После получения всего объема информации он последовательно исключает заболевания, которые не имеют характерных черт, присущих клиническим проявлениям у данного пациента.
Читайте также:
- Техника прямой ларингоскопии. Трудности прямой ларингоскопии
- Показания, этапы и техника наложения перитонеовенозного шунта при асците
- Жировоск или сапонификация. Характеристика организма в состоянии жировоск
- Изготовление временных и провизорных мостовидных протезов. Рекомендации
- Примеры кальцинированного типа астроцитарной гамартомы сетчатки
