Создание анастомоза при субтотальной резекции желудка. Методика анастомозирования культи желудка.
Обновлено: 07.05.2024
Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
а) Показания для резекции желудка по Бильрот 1:
- Плановые/абсолютные показания: упорная или осложненная язва желудка, резистентная к консервативной терапии, или обширная (ампутирующая) язва двенадцатиперстной кишки. - Относительные показания: злокачественное новообразование дистального отдела желудка.
- Противопоказания: дистальный рак желудка диффузного типа (классификация Лаурена).
- Альтернативные операции: комбинированная резекция, резекция по Бильроту II, гастрэктомия.
б) Предоперационная подготовка:
- Предоперационные исследования: трансабдоминальное и эндоскопическое ультразвуковое исследование, эндоскопия с биопсией, возможно рентгенография верхних отделов желудочно-кишечного тракта, компьютерная томография.
- Подготовка пациента: назогастральный зонд, катетеризация центральной вены.
в) Специфические риски, информированное согласие пациента:
- Повреждение селезенки, спленэктомия
- Кровотечение (2% случаев)
- Несостоятельность анастомоза (менее 5% случаев)
- Рецидивирующая язва или язва анастомоза
- Нарушение прохождения пищи (5-15% случаев)
- Демпинг синдром (5-25% случаев)
- Повреждение желчного протока (менее 1% случаев)
- Повреждение средней ободочно-кишечной артерии
- Панкреатит (1% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.

При частичной резекции желудка разрез обычно выполняют между Х-Х1 и Z-Z1, при более локализованной антерэктомии ограничиваются резекцией между Y-Y1 и Z-Z1.
Анастомоз накладывают по стандартным схемам Бильрот I или Бильрот II. Публикуется с разрешения профессора М. Hobsly
е) Доступ для резекции желудка по Бильрот I. Верхнесрединная лапаротомия.
ж) Этапы операции:
- Доступ
- Объем резекции
- Диссекция большого сальника
- Отделение сальника от поперечно-ободочной кишки
- Диссекция позади желудка
- Скелетизация малой кривизны
- Пересечение правой желудочной артерии
- Проксимальная скелетизация малого сальника
- Выделение левой желудочной артерии
- Пересечение левой желудочной артерии
- Мобилизация двенадцатиперстной кишки (маневр Кохера)
- Резекция дистальной части желудка
- Обшивание линии скобочного шва
- Задняя стенка гастродуоденостомии
- Передняя стенка гастродуоденостомии
- Гастродуоденостомия «конец в бок»
- Закрытие трудной культи двенадцатиперстной кишки
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Дно желудка и селезенка (короткие желудочные сосуды), большая кривизна и поперечно-ободочная кишка/ее брыжейка, дистальный отдел малой кривизны и печеночнодвенадцатиперстной связки, а также задняя стенка желудка и поджелудочная железа расположены близко друг к другу.
- Существует несколько важных сосудистых связей: между левой желудочной артерией и правой желудочной артерией от печеночной артерии - вдоль малой кривизны; между левой желудочно-сальниковой артерией от селезеночной артерии и правой желудочно-сальниковой артерией от желудочно-двенадцатиперстной артерии - вдоль большой кривизны; между короткими желудочными артериями от селезеночной артерии - в области дна желудка. Важный венозный ствол вдоль малой кривизны (венечная вена желудка) впадает в воротную вену.
- Предупреждение: отрыв сосудов.
- Приблизительно в 15% случаев в малом сальнике обнаруживается дополнительная левая печеночная артерия, идущая от левой желудочной артерии.
- Предупреждение: опасайтесь повреждения печеночной артерии при пересечении правой желудочной артерии; после клипирования этого сосуда, сначала убедитесь в пульсации внутри печеночно-двенадцатиперстной связки у печени.
и) Меры при специфических осложнениях:
- Повреждение желчного протока: наложите первичный шов рассасывающимся материалом после введения Т-образной трубки.
- Повреждение селезенки: попытайтесь сохранить селезенку путем гемостаза электро-/сапфировой/аргоновоплазменной коагуляцией и наложения гемостатического материала.
к) Послеоперационный уход после резекции желудка по Бильрот I:
- Медицинский уход: удалите назогастральный зонд на 3-4 день, удалите дренажи на 5-7 день.
- Возобновление питания: маленькие глотки жидкости с 4-5 дня, твердая пища - после первого самостоятельного стула.
- Функция кишечника: клизма со 2-го дня, пероральные слабительные с 7-го дня.
- Активизация: сразу же.
- Физиотерапия: дыхательные упражнения.
- Период нетрудоспособности: 2-4 недели.
л) Оперативная техника резекции желудка по Бильрот I (гастродуоденостомии):

1. Доступ. Доступ через верхнесрединный лапаротомный разрез с возможным расширением вверх и вниз. Для пациентов с ожирением альтернативой является правый подреберный разрез.
2. Объем резекции. Дистальная резекция желудка включает удаление дистальной половины желудка вместе с привратником; край резекции располагается между восходящей и нисходящей ветвью левой желудочной артерии - по малой кривизне и местом слияния ветвей левой и правой желудочно-сальниковой артерии - по большой кривизне. Если при язве скелетизацию можно выполнить близко к желудку, с сохранением желудочно-сальниковых сосудов, то при злокачественной опухоли необходимо полностью скелетировать большой и малый сальник в соответствии с расположением лимфатических коллекторов. В этой главе примером для иллюстрации операции служит случай рака желудка. Вмешательство включает полное удаление дистальной части желудка и соответствующих лимфатических коллекторов. При язве удаляется только желудок без окружающей лимфатической ткани.

3. Диссекция большого сальника. Эта диссекция выполняется только при раке и начинается с отделения большого сальника от поперечно-ободочной кишки с пересечением двенадцатиперстно-ободочной связки справа и желудочно-ободочной и селезеночно-ободочной связок - слева. Это позволяет повернуть сальник кверху и отделить его от брыжейки поперечно-ободочной кишки при аккуратном натяжении.
4. Отделение сальника от поперечно-ободочной кишки. Отделение большого сальника от поперечно-ободочной кишки производится путем бимануальной тракции большого сальника в краниовентральном направлении и поперечно-ободочной кишки - в вентрокаудальном направлении, с последующим рассечением скальпелем или электрокаутером. Мелкие сосуды пересекаются между лигатурами. Сальник полностью отделяется от поперечно-ободочной кишки, с продолжением диссекции на поверхностный листок брыжейки поперечно-ободочной кишки до сальниковой сумки.

5. Диссекция позади желудка. Диссекция большого сальника и переднего листка брыжейки поперечно-ободочной кишки над поверхностью поджелудочной железы выполняется тупо. По завершении диссекции поджелудочная железа и сосуды брыжейки оказываются свободными от брюшинного покрова. Теперь желудок можно сместить краниально, тем самым завершив диссекцию со стороны большой кривизны.
6. Скелетизация малой кривизны. Скелетизация малой кривизны проводится у нижней поверхности печени до пищеводного отверстия диафрагмы. При язвах скелетизация выполняется близко к желудку, при раке она включает полное удаление малого сальника. Рекомендуется скелетировать малую кривизну снизу вверх. Было показано, что удобно начинать от двенадцатиперстной кишки у привратника.

7. Пересечение правой желудочной артерии. После рассечения двенадцатиперстно-ободочной связки обнаруживается привратник и за него проводится зажим Оверхольта. Зажим должен выйти проксимальнее печеночнодвенадцатиперстной связки, в месте отхождения правой желудочной артерии. Наложив второй зажим Оверхольта, этот сосуд можно пересечь между двумя зажимами под контролем зрения или пальпации. Это значительно облегчает доступ по малой кривизне, предотвращая повреждение воротной вены, печеночной артерии или общего желчного протока.
8. Проксимальная скелетизация малого сальника. Скелетизация продолжается до терминального отдела пищевода. В этой области малый сальник часто настолько утолщен, что обнаружение границы желудка возможно только путем пальпации. Край желудка лучше всего определяется между большим и указательным пальцем; малый сальник отделяется зажимом Оверхольта под контролем указательного пальца и пересекается между лигатурами. Скелетизацию малой кривизны завершает наложенние шва-держалки, который накладывается на 1-2 см дистальнее пищеводно-желудочного перехода.

9. Выделение левой желудочной артерии. Решение, где пересекать левую желудочную артерию, зависит от основного заболевания. Тогда как при раке этот сосуд пересекается у чревного ствола с выполнением чревной лимфаденэктомии, при язвенной болезни важно пересечь нисходящую ветвь и сохранить восходящую ветвь артерии. Здесь представлен вариант выполнения операции при раке желудка. После поворота желудка кверху сосудистый пучок легко пальпируется между указательным и средним пальцами левой руки хирурга. Сопровождающая соединительная и лимфатическая ткань пересекаются отдельно и резецируются. Оставшийся сосудистый пучок, состоящий из левой желудочной артерии и вены, легко натягивается путем отведения желудка вентрокаудально.
10. Пересечение левой желудочной артерии. Левая желудочная артерия и вена пересекаются между зажимами Оверхольта и перевязываются с прошиванием. В случаях, требующих лимфаденэктомии, на этом этапе начинается диссекция чревных лимфатических коллекторов.

11. Мобилизация двенадцатиперстной кишки (маневр Кохера). Восстановление непрерывности желудочно-кишечного тракта (гастродуоденостомия по Бильроту I) требует широкой мобилизации двенадцатиперстной кишки (маневр Кохера). Для этого двенадцатиперстная кишка захватывается салфеткой и отводится медиально, а париетальная брюшина рассекается латеральнее кишки ножницами. Диссекция продолжается в краниальном направлении до печеночно-двенадцатиперстной связки, а в каудальном направлении - до нижнего изгиба двенадцатиперстной кишки. Диссекция обычно бескровна и облегчается легким потягиванием двенадцатиперстной кишки. Мелкие сосуды можно коагулировать биполярными щипцами. После завершения диссекции обнажается задняя поверхность поджелудочной железы и правая стенка нижней полой вены.
12. Резекция дистальной части желудка. Проксимальная резекция выполняется по линии, соединяющей точку, расположенную на 1-2 см дистальнее кардии по малой кривизне, с местом артериального анастомоза на большой кривизне. Эти ориентиры отмечаются швами-держалками. Резекция с воссозданием малой кривизны может быть выполнена линейным сшивающим аппаратом. Дистальная часть желудка закрывается зажимом Кохера. Дистальный край резекции располагается приблизительно на 1 см дистальнее привратника.
При подготовке к гастродуоденостомии «конец в бок» проксимальная культя двенадцатиперстной кишки может быть закрыта наглухо. Для гастродуоденостомии «конец в конец» просвет культи обычно оставляется открытым. Дистальная часть препарата желудка временно закрывается смоченным в антисептическом растворе марлевым тампоном и фиксируется бельевым зажимом.

13. Обшивание линии скобочного шва. После удаления резецированного препарата линия скобочного шва обшивается отдельными швами (3-0 PGA) с оставлением сегмента длиной около 4 см на большой кривизне. Дистальная часть культи снова резецируется между швами-держалками до размера просвета двенадцатиперстной кишки и подготавливается для анастомоза «конец в конец».
14. Задняя стенка гастродуоденостомии. Выполняется однорядный анастомоз отдельными швами через все слои (3-0 PGA). Расстояние между швами и ширина стежка составляют 0,6 см.
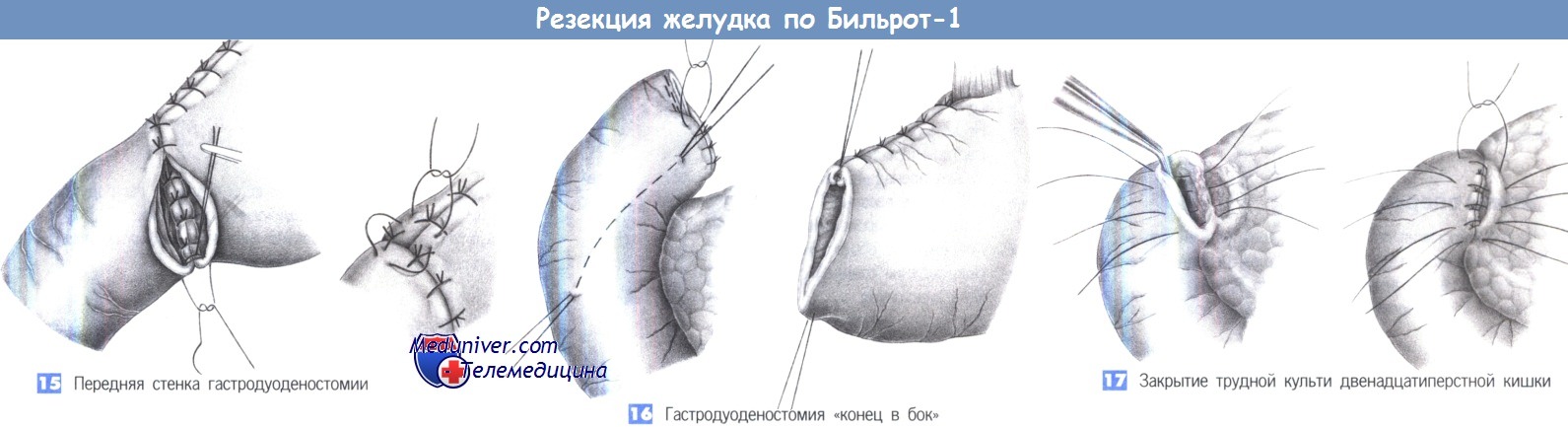
15. Передняя стенка гастродуоденостомии. После завершения формирования задней стенки концы последнего шва оставляются длинными, так чтобы его можно было использовать как первый шов передней стенки, который завязывается снаружи. Передняя стенка закрывается «край в край» отдельными однорядными швами через все слои. Чтобы защитить «угол скорби», который наиболее подвержен несостоятельности, со стороны желудка накладывается и завязывается трехточечный шов («шов трех углов»).
16. Гастродуоденостомия «конец в бок». При короткой культе двенадцатиперстной кишки более безопасным может оказаться наложение гастродуоденостомии «конец в бок». Для этого двенадцатиперстная кишка закрывается наглухо, что может быть выполнено линейным сшивающим аппаратом. Линия шва укрывается отдельными серо-серозными швами. Чтобы создать анастомоз, требуется косой разрез на передней стенке двенадцатиперстной кишки, к которому отдельными швами подшивается желудок. Преимуществом такого анастомоза является закрытие культи двенадцатиперстной кишки культей желудка. Необходимым условием для этой техники является широкая мобилизация двенадцатиперстной кишки по Кохеру.
17. Закрытие трудной культи двенадцатиперстной кишки. Большие каллезные язвы задней стенки двенадцатиперстной кишки могут существенно затруднить закрытие культи кишки.
В таких случаях рекомендуется инвагинация по Ниссену в виде двухрядного вворачивания культи двенадцатиперстной кишки, закрываемой поджелудочной железой. Этот прием может быть использован при пенетрирующих и прободных язвах этой области.
Видео техника резекции желудка по Бильрот I (один)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Создание анастомоза при субтотальной резекции желудка. Методика анастомозирования культи желудка.
Верхняя бранша двойного зажима Finochietto наложена на проксимальную часть желудка. Нижняя бранша находится на месте анастомозируемои тощей кишки. Затем обе бранши зажима будут соединены для выполнения двухрядного анастомоза таким же образом, как было описано при резекции желудка по Billroth II по поводу пептической язвы.
Радикальная субтотальная резекция по поводу карциномы дистального отдела желудка почти завершена. Можно наблюдать левую желудочную артерию, лигированную в ее устье около чревного ствола, а также лигированные короткие желудочные сосуды, что позволило пересечь верхнюю часть желудка.
В данном случае рак желудка инфильтрирует бессосудистую зону брыжейки поперечной ободочной кишки в месте расположения средних ободочных сосудов (пространство Riolano). В данном случае операцию дополняют резекцией поперечной ободочной кишки и ее брыжейки в пределах границ, изображенных на рисунке. В связи с этим целесообразно заранее подготовить толстую кишку, чтобы по ходу операции в случае необходимости можно было выполнить резекцию и анастомозирование ее сегмента.

На рисунке изображен рак передней стенки желудка, инфильтрирующий поперечную ободочную кишку. Радикальную субтотальную резекцию следует дополнить резекцией всей поперечной ободочной кишки, включая ее брыжейку. Границы этой резекции показаны на рисунке.
На этом рисунке отображены границы резецированного единого блока, состоящего из 80% дистальной части желудка вместе с поперечной ободочной кишкой. Показна пересеченная и перевязанная средняя ободочно-кишечная артерия. Концы толстой кишки удерживаются зажимами и готовы к анастомозированию.
Концы поперечной ободочной кишки анастомозированы по типу «конец в конец» двухрядным швом. При ушивании слизистой оболочки используется хромированный кетгут 3-0, для серозно-мышечного слоя - шелк или другие нерассасывающиеся материалы.

В данном случае полиповидныи рак локализуется в верхней части средней трети желудка и частично прорастает в левую долю печени. Больному произведена «квазигастрэктомия» с резекцией пораженного сегмента печени. Границы резецированной левой доли печени изображены прерывистой линией.
Перед рассечением паренхимы печени необходимо установить, что указательный палец хирурга может обойти часть печени, которая поражена опухолью. На рисунке изображена эта манипуляция.
Глиссонова капсула пересечена с помощью электрокоагуляции. Паренхиму печени сдавливают указательным и большим пальцами (дигитоклазия или пальцевой разрыв), до тех пор пока не появится неожиданное сопротивление тканей, свидетельствующее о наличии кровеносных сосудов, ветвей печеночной артерии, ветвей воротной вены или внутрипеченочных желчных протоков. Эти структуры следует выделить, перевязать и пересечь. Некоторые хирурги вместо перевязки клипируют эти структуры. Необходимо осуществлять тщательный гемостаз резецированной паренхимы печени Кроме того, хирург должен быть уверен, что он перевязал все внутрипеченочные желчные протоки, так как во время операции выделения желчи может не наблюдаться, но оно может возникнуть после операции. Некотозые хирурги разъединяют печеночную паренхиму не пальцами, а рукояткой скальпеля
Прежде чем рассечь и перевязать кровеносные сосуды, их захватывают двумя гемостатическими зажимами.

Если необходимо, гемостаз паренхимы печени можно выполнить с помощью гемостатических материалов, например губки или геля, пропитанных тромбином. Иногда возникает необходимость наложения прочных кетгуто-вых швов. Эти U-образные (матрацные) швы накладывают по краю пересеченной паренхимы печени, как изображено на рисунке.
Большой сальник отсечен от поперечной ободочной кишки, двенадцатиперстная кишка пересечена, ее дистальный конец ушит. Левая желудочная артерия перевязана и пересечена в месте ее отхождения от чревного ствола. Поскольку опухоль полиповидного типа, желудок будет пересечен на 4 см выше нее. При исследовании удаленного макропрепарата необходимо подтвердить, что край желудка не поражен опухолью. В данном случае при гистологическом исследовании был выявлен рак интестинального типа по Lauren.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Тотальная радикальная гастрэктомия. Ключевые моменты тотальной гастрэктомии.
Далее будут показаны те этапы операции тотальной радикальной гастрэктомии, которые не были отмечены при описании радикальной субтотальной резекции желудка.
Все коротокие сосуды пересечены и лигированы. Рассекается и перевязывается желудочно-диафрагмальная связка, расположенная между первым коротким сосудом и углом Гиса. Эта связка состоит из фиброзной ткани и поэтому может быть пересечена без предварительной перевязки Однако иногда в желудочно-диафрагмальной связке проходят кровеносные сосуды, из которых возникает кровотечение после ее пересечения. Авторы предпочитают перевязывать эту связку перед пересечением.
Рассекается брюшина в пищеводно-диафрагмальном пространстве. После этого будет мобилизован правый край пищевода. Для этого необходимо рассечь верхнюю часть желудочно-печеночнои связки (плотную часть). Перед пересечением плотной части желудочно-печеночнои связки необходимо исключить возможное аномальное отхождение левой печеночной артерии от левой желудочной артерии, так как пересечение этой артерии может вызвать частичный или полный некроз левой доли печени.

Оба блуждающих нерва найдены и пересечены. Дистальную часть пищевода без труда выделяют пальцем и низводят. Низведение дистальной части пищевода облегчает в дальнейшем наложение анастомоза с тощей кишкой, а также позволяет пересечь пищевод в месте, где он не поражен опухолью. Поэтому обязательно выполнение гистологического исследования методом замороженных срезов. У больных, у которых пищевод трудно низвести на необходимое расстояние, хирург может воспользоваться приведенным ранее методом Savinyj.
Согласно этой методике, диафрагму рассекают на требуемую длину вверх от передней стенки пищевода, тем самым открывая широкие возможности для манипуляций. Этот разрез диафрагмы не ушивают.

Пищевод подтягивают вниз и влево обведенным вокруг него резиновым катетером. Опухоли, расположенные в средней и проксимальной трети желудка могут прорастать дистальную часть пищевода на несколько сантиметров. Это обусловливает необходимость выполнения гистологического исследования пищевода на уровне его пересечения методом замороженных срезов. Пищевод следует пересекать на расстоянии не менее 5 см от пищеводно-желудочного перехода.
Тотальная радикальная гастрэктомия с резекцией хвоста или тела и хвоста поджелудочной железы, спленэктомией показана в случаях, когда рак желудка поражает хвост или хвост и тело поджелудочной железы. Если необходимо дополнить тотальную гастрэктомию резекцией тела и хвоста поджелудочной железы, то верхние поджелудочные лимфатические узлы и лимфоузлы в области ворот селезенки не удаляют. На рисунке пунктирной линией отмечен объем резекции, обычно выполняемой в таких случаях.

На рисунках показаны этапы операции резекции тела и хвоста поджелудочной железы со спленэктомией А. Селезеночные артерия и вена перевязаны на уровне пересечения поджелудочной железы. Поджелудочную железу пересекают скальпелем в косом направлении. В. Панкреатический проток прошит двумя нитями из нерассасывающегося материала. Пересеченный край поджелудочной железы ушивают нерассасывающимися узловыми швами. Пересечение поджелудочной железы в косом направлении облегчает сшивание ее краев
С. Ушивание культи поджелудочной железы завершено. D. Культя поджелудочной железы укрыта участком брюшины, фиксированным несколькими швами.
Радикальная субтотальная резекция желудка. Техника субтотальной резекции желудка.
Чаще всего используют срединный разрез от мечевидного отростка до пупка. Его можно расширить вверх удалив мечевидный отросток, как показано пунктирной линией. При необходимости разрез продолжают вниз на 4-6 см ниже пупка.
Рассечены кожа, подкожная клетчатка и срединный апоневроз. А. Скальпелем произведен небольшой разрез брюшины на середине расстояния между мечевидным отростком и пупком. С этой целью брюшина приподнята двумя зажимами Allis. Перед рассечением хирург с помощью указательного и большого пальцев должен убедиться, что органы брюшной полости не были захвачены зажимами Allis.
В. Зажимы Allis заменены гемостатическими зажимами, с помощью которых брюшину подтягивают вверх. Ножницами брюшину рассекают вверх по направлению к мечевидному отростку. С. Брюшину снова рассекают скальпелем вниз. Органы брюшной полости защищают от повреждения пальцами левой руки.
Вскрыв брюшную полость, производят ее тщательную ревизию, переходя затем к осмотру желудка. Для расширения операционного поля используют большой ретрактор Balfour или аналогичный ему. Мечевидный отросток удален. Гемостаз осуществляют и помощью электрокоагуляции. Для того чтобы улучшить обзор пищеводно-диафрагмальной зоны, верхней браншей ретрактора отводят вверх нижнюю часть грудины и реберные хрящи.
Прерывистыми линиями изображены границы субтотальной резекции в случае локализации опухопи в дистальнои трети желудка или в случае неинфильтративного рака средней его трети. Объем субтотальной резекции зависит от многочисленных факторов: локализации опухоли, ее макросокопического типа гистологического строения и т.д. Объем резекции может составлять от 70 до 90%, в некоторых случаях может быть выполнена «квазигастрэктомия».

Выполняемая при раке желудка тотальная гастрэктомия или субтотальная резекция производится единым блоком, включающим желудок, желудочно-печеночную и желудочно-ободочную связки большои сальник и лимфатические узлы данной области.
Первым этапом радикальной субтотальной резекции является отделение большого сальника от поперечной ободочной кишки. Это можно выполнить без кровопотери следующим образом: первый ассистент удерживает поперечную ободочную кишку двумя руками и подтягивает ее вниз, а второй асситент подтягивает вверх двумя руками большой сальник. Изогнутыми ножницами хирург отделяет сальник от поперечной ободочной кишки
После отсечения большого сальника от ободочной кишки резецируют передний листок брыжейки поперечной ободочной кишки, как изображено на рисунке. Отсекая его вблизи пилородуоденальнои зоны, отдельно лигируют желудочно-сальниковые артерию и вену, удаляют передние панкреатодуоденальные и подпривратниковые лимфатические узлы.
Иссекают передние панкреатодуоденальные и подпривратниковые лимфатические узлы.
Если поражены ретродуоденопанкреатические лимфатические узлы (N3), то возможность вылечить больного очень мала или отсутствует. Эти узлы можно резецировать ДЛИ более точного установления распространенности опухолевого процесса, если только это не составляет большого труда.
Удаляют лимфатические узлы нижней части печеночно-двенадцатиперстнои связки. Эти узлы также резецируют для определения распространенности процесса, если это технически не слишком сложно осуществить.
Правая желудочная артерия перевязана. Двенадцатиперстная кишка пересечена на расстоянии 3 см от привратника и ушита. Желудок приподнят вверх и влево. Задняя париетальная брюшина, покрывающая общую печеночную артерию, рассечена для удаления двух или трех лимфатических узлов, обычно расположенных на данном уровне. Лимфатические узлы вертикальной части печеночной артерии обычно не удаляют. После удаления лимфатических узлов горизонтальной части печеночной артерии иссечение продолжают проксимально для удаления узлов чревного ствола единым блоком.
После рассечения заднего листка брюшины удаляют лимфатические узлы с окружающей их клетчаткой вблизи чревного ствола. Клетчатку и лимфатические узлы подтягивают вверх и влево зажимом Duval, открывая чревный ствол и его ветви: печеночную артерию, идущую вправо, над краем поджелудочной железы; селезеночную артерию, идущую влево к краю или, чаще, к задней поверхности поджелудочной железы; левую желудочную артерию, идущую от чревного ствола к малой кривизне желудка, в который она входит приблизительно на 3 см дисталь-нее пищеводно-желудочного соединения.
При выполнении манипуляций около чревного ствола хирург должен идентифицировать все три артерии, чтобы по ошибке не перевязать артерию, не являющуюся левой желудочной.
Левая желудочная артерия перевязана в месте ее отхождения от чревного ствола. Разделение продолжают вверх к малой кривизне желудка, где надсекают правую паракардиальную зону для удаления обычно расположенных здесь одного или двух лимфатических узлов. Левые и задние паракардиальные лимфатические узлы невозможно удалить посредством радикальной субтотальной резекции желудка. Обычно сначала перевязывают левую желудочную вену, а затем - артерию, уровень пересечения желудка при высокой субтотальной резекции обозначен пунктирной линией.
При расширенных резекциях желудка (например, в данном случае), необходимо перевязывать не менее 2 или 3 дистальных желудочных сосудов. Как только они будут перевязаны, хирург должен убедиться, что имеется достаточное кровоснабжение остающейся части желудка. Прежде чем перевязывать короткие сосуды, необходимо установить их количество у оперируемого больного. Их должно насчитываться от 2 до 10
Выделена паракардиальная зона справа; выделение продолжают вдистальном направлении.
Верхняя часть малой кривизны теперь свободна от клетчатки или какой-либо другой ткани, содержащей лимфатические узлы. Во время освобождения малой кривизны она была лишена брюшины. В дальнейшем желательно восстановить брюшинный покров малой кривизны, для того чтобы позже можно было наложить надежные гастроеюнальные швы.
Малая кривизна желудка перитонизирована узловыми хлопковыми швами. Объем перитонизации малой кривизны зависит от объема выполненной резекции.
При резекции желудка в пределах 70-80% для создания анастомоза на желудок и тощую кишку можно накладывать атравматические зажимы. В данных случаях автор использует двойной атравматический зажим Finochietto. При большем объеме резекции (высокой субтотальной резекции, или «квазигастрэктомии») использование зажимов для наложения гастроеюнального анастомоза затруднительно. Автор предпочитает использовать зажимы при наложении гастроеюнального анастомоза при любой возможности, поскольку в этом случае анастомоз можно наложить более точно и с меньшим загрязнением.
На рисунке можно видеть, что наложена верхняя бранша атравматического двойного зажима Finocietto (резекция 70% желудка). Ниже зажима Levine можно наблюдать назогастральныи зонд. На нижнем рисунке можно видеть дистальную браншу зажима Finochietto, наложенную для того, чтобы предупредить попадание желудочного содержимого в брюшную полость после пересечения желудка.
Резекция желудка по Бильрот 2: техника операции, осложнения
Резекция желудка по Бильрот 2 в лечении онкологии и язвы: показания к операции. Преимущества и недостатки операционных пособий Бильрот 1 и 2. Осложнения после резекции по Бильрот 2. Оказываем качественную помощь в лечении самых сложных заболеваний.
Резекция желудка по Бильрот 2 — операция абдоминальной хирургии, которая проводится для лечения онкологических заболеваний и осложненной язвенной болезни. Суть операции заключается в удалении значительной части органа и создании соустья между культей и тощей кишкой. Методика обладает рядом недостатков и используется при невозможности применения другого хирургического пособия.
Резекция Бильрот-1, 2: история
Первую резекцию желудка с созданием гастроэнтероанастомоза провел в 1881 году выдающийся австрийский врач Теодор Бильрот. Показанием для оперативного вмешательства было онкологическое заболевание (рак желудка). В ходе процедуры использовалась уникальное на тот момент хирургическое пособие с созданием гастродуоденоанастомоза по типу конец в конец. В дальнейшем данную технику стали называть Бильрот 1.
В 1885 году Теодор Бильрот предложил второй способ создания соустья между культей и ниже расположенными отделами пищеварительного тракта — гастроеюнальный анастомоз по типу бок в бок. Соустье соединяло культю желудка и петлю тощей кишки . Часть тонкого кишечника, расположенная выше анастомоза и включающая двенадцатиперстную кишку, ушивалась. Данный вариант хирургического пособия получил название Бильрот 2.
Резекция по Бильрот 2 обладает объективными недостатками, о которыми рассказывается в соответствующем разделе статьи. Недостатки метода заставили хирургов искать другие варианты создания соустья. Сегодня существует множество модификаций техники Бильрот 2, среди которых наибольшее распространение получил метод Гофмейстера-Финстерера и резекция по Ру.
Показания к операции
Бильрот 1, 2 — операции абдоминальной хирургии, в рамках которых проводится удаление дистальной части желудка с последующим созданием соустья между культей и расположенными ниже отделами тонкой кишки.
Показанием к удалению части желудка является:
- Онкологическое заболевание.
- Доброкачественная опухоль.
- Язвенная болезнь с осложнениями.
Технику резекции желудка по Бильрот также используют при лечении тяжелых травм брюшной полости . В бариатрии (хирургия ожирения) хирургические пособия по Бильрот не применяются. Для лечения ожирения и сопутствующих ему заболеваний эндокринной и сердечно-сосудистой системы используется особая техника — продольная резекция, она же рукавная гастропластика.
Продольная резекция не нарушает естественный пассаж пищи по желудочно-кишечному тракту и лишена всех недостатков, свойственных рассматриваемым в этой статье методикам.
Виды резекции желудка
В зависимости от локализации патологического очага, а также целей и задача операции, хирургом производится дистальная , антральная, проксимальная, субтотальная, тотальная или продольная резекция желудка .
Дистальная резекция — классическая операция абдоминальной хирургии, во время которой врач удаляет от 60 % до 75 % дистальной части желудка . Проксимальный кардиальный отдел остается и используется для создания соустья. Дистальная гастрэктомия применяется при доброкачественных опухолевых процессах и в лечении онкологических заболеваний.
Антральная резекция — вариант операции, при которой хирургом удаляется только антральный отдел органа, то есть примерно одна треть желудка. Применяется антральная гастрэктомия , главным образом, при лечении язвенной болезни и доброкачественных заболеваний.
Проксимальная резекция — удаление верхней части органа, граничащей с пищеводом. Используется проксимальная гастрэктомия при опухолевых процессах в кардиальной части желудка.
Субтотальная резекция — масштабная операция, во время которой удаляется более 80 % органа. Применяется субтотальная гастрэктомия при лечении онкологических заболеваний. По статистике, не менее 60 % пациентов со злокачественным новообразованием нуждаются в субтотальной резекции, поскольку только она позволяет минимизировать риск распространения опухоли в лимфатические узлы и соседние органы.
Тотальная резекция — удаление всего органа. Применяется тотальная гастрэктомия при онкологических заболеваниях.
Продольная резекция — удаление части органа по большой кривизне с полным сохранением малой кривизны , кардиальной части и привратника. Этот вариант оперативного вмешательства применяется при лечении ожирения и ассоциированных с ожирением хронических заболеваний. Целью хирургического лечения является уменьшение объема органа для сокращения потребления пищи .
Бильрот 1, 2: техника операции
Резекция части органа — первый этап оперативного вмешательства . На втором этапе гастрэктомии хирург восстанавливает целостность пищеварительного тракта за счет создания соединения (анастомоза) между культей и тонкой кишкой. Бильрот 1 и 2 — различные оперативные пособия (техники), применяемые при формировании анастомоза.
Резекция желудка по Бильрот 1 — операция, при которой анастомоз соединяет желудок с двенадцатиперстной кишкой и создается по типу конец в конец. Что это означает?
Хирург ушивает культю со стороны малой кривизны , оставляя открытым небольшой участок в области большой кривизны. Открытый терминальный участок (конец) культи желудка соединяется мышечным швом с концом двенадцатиперстной кишки . Так формируется гастродуоденоанастомоз по Бильрот 1.
Резекция желудка по Бильрот 2 — операция, при которой анастомоз соединяет культю желудка с тощей кишкой. Двенадцатиперстная кишка ушивается и выключается из пассажа пищи , что является главным недостатком методики и служит причиной для развития послеоперационных осложнений.
Петлю тощей кишки выводят в верхний этаж брюшной полости через отверстие в брыжейке ободочной кишки . В боковой части кишки создается отверстие, которое подшивается к боковой части культи желудка по большой кривизне. По малой кривизне желудочная стенка ушивается наглухо. Формируется гастроеюноанастомоз, желудок и кишечник соединяются по принципу бок в бок.
Техника Гофмейстера-Финстерера. Данное хирургическое пособие является модификацией операции Бильрот 2. Принципиальное отличие резекции желудка по Гофмейстеру-Финстереру в том, что концевой отдел культи желудка подшивается к боковому отверстию в стенке тощей кишки , то есть формируется соустье по принципу конец в бок. Расположенная над анастомозом часть кишечника подшивается к культе со стороны малой кривизны . Двенадцатиперстная кишка ушивается и выключается из пассажа пищевого комка.
Метод Гофмейстера-Финстерера позволяет значительно снизить риск развития послеоперационных осложнений, свойственных резекции желудка по Бильрот-2 . Но часть тощей и двенадцатиперстной кишки по-прежнему выключена из процесса пищеварения, что может приводить к развитию осложнений. Для устранения этого недостатка предложена операция по Ру.
Резекция по Ру. Особенность хирургического пособия по Ру в том, что анастомоз между тощей кишкой и культей формируется по принципу конец в конец. Для этого тонкий кишечник в верхнем отделе рассекается на две части.
Дистальный конец тощей кишки с помощью мышечных швов соединяется с культей. Формируется гастроеюнальный анастомоз, соединяющий культю с кишечником. Проксимальный конец тощей кишки , который анатомически соединен с дистальным отделом двенадцатиперстной кишки , подшивается к кишечнику ниже анастомоза. Проксимальный отдел культи двенадцатиперстной кишки ушивается.
Такой принцип реконструкции верхних отделов желудочно-кишечного тракта позволяет избежать заброса желудочного содержимого через соустье в двенадцатиперстную кишку. Нет риска застоя и гниения фрагментов пищевого комка в 12-перстной кишке, нет риска несостоятельности швов 12- перстной кишки , дуоденогастрального рефлюкса и других послеоперационных осложнений операции по Бильрот 2.
Сравнение операций: преимущества и недостатки
Резекция по Бильрот 1 — абдоминальная операция с минимальным, насколько это возможно в данной ситуации, изменением физиологии и анатомии верхних отделов желудочно-кишечного тракта. Если говорить простыми словами, это лучшая из рассмотренных методик. Ее преимущества:
- Сохраняется естественный пассаж пищевого комка через 12-перстную кишку.
- Анастомоз конец в конец позволяет в максимальном объеме сохранить резервуарную функцию культи желудка .
- Нет прямого контакта желудочного сока с эпителием тощей кишки , что минимизирует риск развития пептической язвы анастомоза.
- Значительно ниже риск развития демпинг-синдрома. Риск развития тяжелой формы демпинг-синдрома, фактически, отсутствует.
- Нет риска развития синдрома приводящей петли .
В случае с резекцией желудка по Бильрот 2 по всем рассмотренным выше пяти пунктам видим обратную картину. Недостатки данного хирургического пособия:
- Пищевой комок поступает сразу в тощую кишку, что не физиологично.
- Резервуарная функция культи желудка снижена, пища быстрее попадает в кишечник.
- Желудочное содержимое контактирует со слизистой тощей кишки , что повышает риск развития пептической язвы соустья.
- Высок риск демпинг-синдрома (развивается у 20-50 % пациентов), в том числе в тяжелой форме.
- Высок риск синдрома приводящей петли .
Техника Бильрот-2 несовершенна. Она используется, когда создать гастродуоденоанастомоз по Бильрот 1 невозможно из-за риска чрезмерного натяжения 12- перстной кишки (чревато несостоятельностью мышечных швов ). Если есть возможность использовать модифицированную технику Гофмейстера-Финстерера или операцию по Ру, выбирается одно из этих хирургических пособий. Если это невозможно, выполняется операция по Бильрот 2.
Осложнения после Бильрот 2
Демпинг-синдром. Одним из наиболее распространенных осложнений резекции желудка по Бильрот 2 является демпинг-синдрома. По статистике встречается у 20-50 % пациентов, перенесших операцию.
Развивается демпинг-синдром из-за слишком быстрого поступления пищевого комка в тощую кишку. Не переваренная пища обладает неблагоприятными для кишечника механическими, осмотическими и химическими свойствами. Раздражение слизистой оболочки тощей кишки сопровождается резким усилением кровообращения в сосудах кишечника, что в свою очередь приводит к гиповолемии (снижение объема циркулирующей крови) и ухудшению кровообращения в ЦНС.
Проявляется демпинг-синдром приступами с ухудшением самочувствия, головокружением, одышкой, тахикардией и другими симптомами. Начинается приступ через 10-20 минут после еды. Провоцируют его, как правило, молочные продукты и простые углеводы. При тяжелой форме синдрома в роли провоцирующего фактора выступает любая пища.
Легкая и средняя форма демпинг-синдрома лечится консервативно, с помощью диеты и медикаментозной терапии, направленной на замедление эвакуации пищевого комка и ускорение переваривания пищевого комка в желудке.
При тяжелой форме проводится реконструктивная операция с созданием гастродуоденоанастомоза по Бильрот 1 или гастроеюноанастомоза по Ру. Операция также показана больным с демпинг-синдромом средней тяжести при неэффективности консервативного лечения.
Синдром приводящей петли . Причиной осложнения становится дуоденогастральный рефлюкс, то есть заброс содержимого культи двенадцатиперстной кишки через соустье в культю желудка. Во время приступа самочувствие пациента резко ухудшается, появляется отрыжка, изжога, сильная тошнота. На пике приступа возникает рвота, которая приносит мгновенное облегчение. Рвотные массы содержат большие количества желчи.
Синдром приводящей петли часто сопровождается дуоденостазом (застой содержимого в просвете культи двенадцатиперстной кишки ), нарушением функции печени, желтухой, воспалением поджелудочной железы. Пациенту следует незамедлительно обратиться к лечащему врачу при появлении первых признаков этого осложнения.
Лечение легкой и средней формы данного осложнения строится на консервативных методах. Хирургическое лечение с реконструкцией гастроеюнального анастомоза в энтероэнтероанастомоз по Брауну. Реконструктивная операция также показана при средней степени выраженности синдрома приводящей петли , если консервативное лечение неэффективно.
Пептическая язва анастомоза. Слизистая оболочка тощей кишки неустойчива к агрессивному желудочному соку. Непосредственный контакт содержимого желудка с кишечным эпителием, который имеет место после операции по Бильрот 2, приводит к развитию воспаления с появлением эрозий и язв в области анастомоза.
Данное осложнение лечится консервативно. Проводится медикаментозная терапия в сочетании с диетой, направленные на уменьшение кислотности желудочного сока. При неэффективности консервативной терапии ставится вопрос о хирургическом лечении с применением ваготомии или реконструктивной операции.
Атрофический гастрит. В развитии воспаления слизистой оболочки желудка присутствует несколько патогенетических факторов. Дистальная гастрэктомия проводится с удалением антрального отдела, в котором синтезируется гастрин, гормон, влияющий на желудочную секрецию.
У многих пациентов после резекции по Бильрот 2 в той или иной степени присутствует дуоденогастральный, билиарный и кишечный рефлюкс. Содержимое кишечника, которое в норме не попадает в желудок, провоцирует атрофические и воспалительные изменения в слизистой.
Проявляется атрофический гастрит тяжестью в эпигастрии, умеренно выраженной тошнотой, ухудшением аппетита, изжогой, отрыжкой. Пациенты постепенно теряют вес. Ухудшается общее самочувствие, из-за нарушения синтеза внутреннего фактора Кастла развивается анемия.
Лечение атрофического гастрита консервативное. Важно соблюдать лечебную диету с частым дробным питанием. Пациентам назначаются анаболические препараты, для профилактики анемии и астении — инъекции витаминов группы B. При сниженной кислотности показан прием желудочного сока, пищеварительных ферментов, при повышенной — блокаторы H2-рецепторов.
Больше информации об операциях абдоминальной и бариатрической хирургии вы можете получить на консультации врача клиники «Центр снижения веса». Филиалы медицинского центра расположены в Санкт-Петербурге и Сестрорецке.
Читайте также:
- Мозговые гнойники ушного происхождения. Отогенные абсцессы мозга и мозжечка
- Пространственное и временное разрешение эхокардиографии (ЭхоКГ)
- Декомпрессия орбиты. Латеральная и трансфронтальная декомпрессия глаза
- Медицинское освидетельствование жертвы изнасилования
- Гиперпаратиреоз: причины, симптомы и лечение
