Паралич дефекации. Рвота и ее причины
Обновлено: 01.05.2024
Каловая рвота — это выделение рвотных масс коричневого цвета с характерным фекальным запахом. Симптом встречается при тяжелых заболеваниях пищеварительного тракта: запущенном перитоните, механической и динамической кишечной непроходимости различного происхождения, желудочно-кишечном свище. Для обнаружения причины отрыгивания кишечного содержимого проводят обзорную рентгенографию и УЗИ брюшной полости, исследования крови. Для устранения рвоты назначают различные по объему оперативные вмешательства в комбинации с инфузионной терапией.
Причины каловой рвоты
Перитонит
На третьей (терминальной) стадии воспаления брюшины происходит тотальный парез ЖКТ, вследствие чего в кишечнике скапливается большое количество жидких фекалий. В результате обратной перистальтики открывается многократная мучительная рвота, а рвотные массы быстро становятся каловыми. Такие симптомы формируются уже через 24-48 часов после начала болезни, если пациент не обратился к врачу.
Помимо каловой рвоты при перитоните наблюдается характерный землистый цвет лица, западание глазных яблок и пересыхание слизистых оболочек. Отмечаются периоды нарушения сознания, во время которых рвотные массы могут попадать в дыхательные пути, вызывая асфиксию. Состояние пациента с развившейся на фоне перитонита каловой рвотой зачастую крайне тяжелое, ему требуется срочная помощь в условиях отделения интенсивной терапии.
Механическая кишечная непроходимость
Состояние возникает при локальной обструкции любого участка кишки. Ранее начало у больного каловой рвоты больше свидетельствует в пользу тонкокишечной непроходимости. Симптом определяется спустя 1-2 часа после появления схваткообразных болей в области пупка. Обычно ему предшествует тошнота. Сначала рвотные массы содержат частично переваренную пищу с примесями желчи, спустя время человека начинает рвать жидким зловонным кишечным содержимым.
При толстокишечной непроходимости рвота каловыми массами развивается через 10-12 часов после выявления первых симптомов (тошноты, боли в животе, задержки стула). Пациенты жалуются на резкие болезненные тенезмы, которые не сопровождаются дефекацией. Патогномонично волнообразное нарастание болевых ощущений, на высоте боли изо рта выделяется содержимое кишок. Наиболее частые причины, вызывающие механическую кишечную непроходимость с каловой рвотой:
- Грыжи: пупочные, бедренные, паховые.
- Поражение тонкого кишечника: дивертикул Меккеля, болезнь Крона, инвагинация кишки.
- Заболевания толстого кишечника: врожденная долихосигма, каловые камни, заворот кишки.
- Новообразования: рак левой половины толстой кишки, диффузный полипоз.

Динамическая кишечная непроходимость
Патологическое состояние обусловлено нарушением моторной функции кишечной стенки. Типичные причины — парез кишечника при острых хирургических болезнях органов брюшной полости, длительный постельный режим, повреждение дистальных сегментов спинного мозга. Каловой рвоте предшествуют тошнота, периодические мучительные колики (при спастической непроходимости) или постоянная распирающая боль в животе.
Вначале во время рвотного позыва происходит выделение желудочного сока и непереваренной пищи, постепенно рвотные массы при кишечной непроходимости приобретают коричневый цвет и зловонный запах. Затем открывается неукротимая рвота фекалиями, которая возникает в результате массивной интоксикации организма. Через 1-2 дня интенсивность болей и частота каловой рвоты снижаются при общем крайне тяжелом состоянии больного, что является неблагоприятным прогностическим признаком.
Желудочно-толстокишечный свищ
При формировании патологического соустья между кишечными петлями и полостью желудка каловые массы смешиваются с желудочным соком, раздражают слизистую оболочку, что обуславливает появление рвоты кишечным содержимым. Пациенты с желудочными свищами также жалуются на мучительную тошноту, постоянный запах фекалий изо рта, зловонную отрыжку. Усиливается перистальтика, беспокоит стойкая диарея. Типична быстрая потеря массы тела.
Диагностика
Наличие каловой рвоты указывает на тяжелое органическое поражение органов ЖКТ, поэтому больному показано обследование у врача-хирурга. Общее состояние человека часто не позволяет провести весь комплекс диагностических мероприятий для выяснения причины заболевания, поэтому ограничиваются базовыми исследованиями. Стандартные методы диагностики при рвоте кишечным содержимым:
- Рентгенография. Выполняется обзорная рентгенография брюшной полости, во время которого обнаруживают патогномоничные признаки, подтверждающие кишечную непроходимость, — чаши Клойбера и поперечную исчерченность кишки (керкринговые складки). Ирригография или пероральное контрастирование кишечника в экстренных ситуациях не рекомендованы.
- Сонография. При УЗИ толстого кишечника обращают внимание на степень расширения кишечного просвета и наличие диффузного утолщения толстокишечной стенки. Ультразвуковое исследование позволяет оценить сократительную способность петель кишечника, выявить характерную возвратно-поступательную моторику. При подозрении на перитонит проводится УЗИ на свободную жидкость.
- Анализ крови. В клиническом анализе крови повышен уровень лейкоцитов и СОЭ, снижено содержание гемоглобина. Резкое преобладание нейтрофилов указывает на инфекционные причины рвоты каловыми массами. Биохимический анализ выявляет степень нарушения водно-электролитного баланса, возрастание концентрации мочевины и креатинина указывает на почечную недостаточность.
Лечение
Помощь до постановки диагноза
Возникновение у человека каловой рвоты провоцируют тяжелые заболевания с высокой частотой полиорганной недостаточности и риском летального исхода, при которых показана неотложная медицинская помощь. Для спасения жизни больного критически важно быстро установить, почему началось расстройство. Нельзя заниматься самолечением, принимать противорвотные или обезболивающие препараты, которые способны смазать клиническую картину до приезда врача.
Консервативная терапия
Медикаментозная терапия назначается независимо от причины развития рвоты содержимым кишечника. Лечение направлено на восстановление объема циркулирующей крови и электролитных нарушений, снижение эндогенной интоксикации, подготовку больного к проведению оперативного вмешательства. Для устранения расширения кишечных петель дополнительно осуществляют декомпрессию путем назоинтестинальной интубации. При каловой рвоте используют:
- Инфузионные растворы. Массивные вливания солевых растворов (изотонического NaCl, Рингера) необходимы для регидратации и восполнения ОЦК. Для стабильного эффекта препараты комбинируют с плазмозамещающими коллоидными растворами — реополиглюкином, декстранами.
- Антибиотики. Причины, при которых развивается рвота калом, зачастую также приводят к инфаркту кишечника и присоединению бактериальной инфекции. Поэтому для ее профилактики применяют антибиотики широкого спектра в высоких терапевтических дозировках.
- Анальгетики. Для устранения сильных болей показаны наркотические препараты, которые вводятся в качестве подготовки пациента к операции. С целью премедикации также рекомендованы транквилизаторы, обладающие седативным и слабым анальгезирующим действиями.

Хирургическое лечение
Если диагностирована кишечная непроходимость, обычно выполняется лапаротомия с последующей ревизией органов живота, рассечением спаек, резекцией или устранением заворота. Операции при перитоните включают ревизию, санацию и другие манипуляции. В случае выявления нежизнеспособного участка кишки производится его резекция и формируется анастомоз. При тяжелом и угрожающем состоянии больного ограничиваются выведением колостомы с проведением в будущем операции по восстановлению непрерывности кишечного тракта.
Паралич дефекации. Рвота и ее причины
Желудочно-кишечная непроходимость. Газы в желудочно-кишечном тракте - метеоризм
Непроходимость желудочно-кишечного тракта может произойти в любом месте (для облегчения понимания просим вас изучить рисунок ниже).
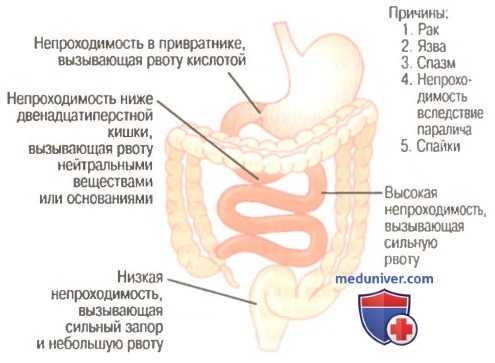
Непроходимость в различных отделах желудочно-кишечного тракта
Некоторыми общими причинами непроходимости являются:
(2) фиброзное сокращение, возникающее в результате изъязвления или спаек брюшин;
(3) спазм сегмента пищеварительной трубки;
(4) паралич сегмента пищеварительной трубки.
Патологические последствия непроходимости зависят от того, в каком месте желудочно-кишечного тракта произошла обтурация. Если она возникла в пилорической части желудка (например, при фиброзном сокращении после изъязвления), то будет происходить постоянная рвота желудочным содержимым. Это снижает усвоение организмом питательных веществ и вызывает избыточную потерю ионов водорода из желудка, что приводит к общему алкалозу.
Если непроходимость произошла за пределами желудка, антиперистальтический рефлюкс из тонкого кишечника приведет к попаданию сока кишечника обратно в желудок, и эти соки будут выводиться наружу вместе с секретом желудка. В этом случае человек потеряет большое количество воды и электролитов и, соответственно, будет обезвожен, но потеря кислоты из желудка и оснований из тонкого кишечника будут приблизительно одинаковы, в связи с чем сдвиг кислотно-щелочного равновесия будет незначительным.
Если непроходимость возникает в области дистального конца толстого кишечника, фекалии могут накапливаться в кишечнике в течение 1 нед и более. У пациента развивается стойкий запор, но рвота вначале не выражена. После того как толстый кишечник полностью заполняется и дополнительный химус не может пройти из тонкого кишечника в толстый, возникает тяжелая рвота. Длительная непроходимость толстого кишечника в итоге вызывает перфорацию самого кишечника или дегидратацию и циркуляторный шок в результате тяжелой рвоты.
Газы в желудочно-кишечном тракте - метеоризм
Газы, которые носят название метеоризма, присутствуют в желудочно-кишечном тракте:
(1) поступают с проглоченным воздухом;
(2) формируются в пищеварительной трубке в результате жизнедеятельности бактерий;
(3) проходят путем диффузии из крови в желудочно-кишечный тракт.
Большинство газов желудка являются смесью азота и кислорода, полученных из проглоченного воздуха. Обычно такие газы выводятся с отрыжкой. В норме в тонком кишечнике присутствует небольшое количество газа, большая часть которого является воздухом, попавшим через желудок в кишечный тракт.
В толстом кишечнике большинство газов, включая углекислый газ, метан и водород, образуются в результате деятельности бактерий. Иногда при перемешивании водорода и метана с кислородом формируется взрывная смесь. Использование электрокаутера во время сигмоскопии может стать причиной умеренных «взрывов».
Известно, что определенная пища вызывает образование газов: бобы, капуста, лук, цветная капуста, зерно и раздражающие желудочно-кишечный тракт продукты, например уксус. Некоторые из этих продуктов служат подходящим субстратом для бактерий, образующих газ, в особенности невсасывающиеся углеводы, способные к брожению. Например, бобы содержат неперевариваемые углеводы, которые проходят в толстый кишечник и являются лучшей пищей для бактерий толстого кишечника. В других случаях избыток газов возникает при раздражении толстого кишечника, что приводит к стремительной перистальтике и выходу газов через анус прежде, чем они могли всосаться.
Количество газов, поступающих или образующихся ежедневно в толстом кишечнике, колеблется от 7 до 10 л. Среднее же количество газов, выходящих через анус, составляет всего около 0,6 л. Остаток обычно всасывается в кровь через слизистую кишечника и выводится через легкие.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Физиология диареи. Причины развития диареи
Диарея возникает вследствие стремительного продвижения фекального материала по толстой кишке. Существуют несколько причин диареи с выраженными физиологическими осложнениями.

а) Энтерит. Энтерит — воспаление кишечного тракта, вызываемое вирусом или бактерией. При обычной инфекционной диарее инфекция в основном распространяется в толстом кишечнике и дистальном отделе подвздошной кишки. Везде, где присутствует инфекция, слизистая становится раздраженной, ее секреция стремительно увеличивается, а двигательная активность кишечной стенки обычно многократно возрастает. В результате большое количество жидкости способствует вымыванию инфекции по направлению к анусу, в то же время стойкие пропульсивные движения продвигают эту жидкость вперед. Это важный механизм, с помощью которого кишечный тракт избавляется от подрывающей здоровье инфекции.
Особый интерес для врача представляет диарея, вызванная холерой (и менее часто — другими бактериями, например некоторыми патогенными кишечными палочками). Холерный токсин напрямую стимулирует избыточную секрецию электролитов и жидкости из крипт Либеркюна в дистальном отделе подвздошной кишки и толстой кишке. Объем секреции может достигать 10-12 л ежедневно, при том, что толстая кишка обычно реабсорбирует максимально 6-8 л/сут. Таким образом, потеря жидкости и электролитов в течение нескольких дней может настолько истощить организм, что наступит летальный исход.
Наиболее важной физиологически обоснованной терапией при холере является быстрое замещение жидкости и электролитов (в соответствии с потерей) посредством внутривенных вливаний растворов. При соответствующей терапии с использованием антибиотиков не умрет ни один пациент с холерой, однако без лечения погибнут до 50% больных.

Патогенез бактериальной диареи
б) Психогенная диарея. Всем хорошо знакома диарея, сопровождающая периоды нервного напряжения (когда учащийся идет сдавать экзамен или солдат — сражаться). Этот тип диареи называют психогенной эмоциональной диареей, вызванной чрезмерной стимуляцией парасимпатической нервной системы, которая существенно возбуждает: (1) двигательную активность; (2) избыток секреции слизи в дистальном отделе толстой кишки. Эти два действия вместе могут вызывать указанный вид диареи.
в) Язвенный колит. Язвенный колит — заболевание, при котором воспалению и изъязвлению подвергаются значительные области стенки толстого кишечника. Двигательная активность изъязвленной толстой кишки настолько велика, что массивная перистальтика происходит в течение суток чаще, чем в норме (10 раз за 30 мин). Также значительно усиливается секреция толстой кишки. В результате повторяющаяся перистальтика вызывает у пациента диарею.
Причина язвенного колита неизвестна. Некоторые клиницисты полагают, что он является результатом аллергического или иммунного разрушающего процесса, но он также может возникать как результат непонятной хронической бактериальной инфекции. Какой бы ни была причина, существует твердая наследственная предрасположенность для возникновения язвенного колита. Как только состояние прогрессивно ухудшается, язвы редко заживают, пока не будет сформирована илеостома, позволяющая содержимому тонкого кишечника выходить на поверхность, а не проходить по толстой кишке. Но и в таком случае язвы не заживают, и единственный выход — хирургическое удаление всей кишки.


а) Паралич дефекации при травме спинного мозга. Дефекация обычно обусловлена накоплением фекалий в прямой кишке, что вызывает опосредованный спинным мозгом рефлекс дефекации, который передается из прямой кишки в мозговой конус спинного мозга, а затем обратно к нисходящей, сигмовидной, прямой кишкам и анусу.
При травме спинного мозга между мозговым конусом и головным мозгом блокируется сознательная часть дефекации, тогда как основной спинальный дефекационный рефлекс остается сохранным. Тем не менее, потеря сознательной поддержки акта дефекации, т.е. невозможность создания повышенного внутрибрюшного давления и сознательного расслабления анального сфинктера, обычно делают дефекацию сложным процессом для людей с подобным повреждением верхних отделов спинного мозга.
Но поскольку спинальный дефекационный рефлекс не нарушен, небольшая клизма для стимулирования спинального рефлекса, обычно проводимая утром после приема пищи, может вызывать достаточную дефекацию. Таким образом, люди с травмой спинного мозга, у которых не разрушен мозговой конус, могут ежедневно контролировать акт дефекации.

Чувствительный и двигательный пути парасимпатической нервной системы, усиливающие рефлекс дефекации
б) Рвота. Рвота — это способ, с помощью которого верхний отдел желудочно-кишечного тракта избавляется от содержимого. Это происходит, когда любой участок верхнего отдела желудочно-кишечного тракта становится чрезмерно раздраженным, слишком растянутым или чересчур возбудимым. Чрезмерное растяжение или раздражение двенадцатиперстной кишки порождает чрезвычайно стойкий стимул для возникновения рвоты.
Афферентные сигналы, которые вызывают рвоту, возникают в основном в глотке, пищеводе, желудке и верхних отделах тонкого кишечника. Нервные импульсы передаются, как показано на рисунке ниже, волокнами блуждающего и симпатического чувствительных нервов к множественным ядрам ствола мозга, объединенными общим названием рвотный центр.

Независимая связь «рвотного центра», который включает многочисленные чувствительные, двигательные и регулирующие ядра ретикулярной формации продолговатого мозга и моста, также распространяющиеся в спинной мозг
Из рвотного центра эфферентные импульсы, которые фактически вызывают рвоту, распространяются по V, VII, IX, X и XII парам черепных нервов к верхнему отделу желудочно-кишечного тракта и через спинальные нервы — к диафрагме и мышцам живота.
1/ Антиперистальтика, начало рвоты. На ранних стадиях чрезмерного раздражения желудочно-кишечного тракта или избыточного его растяжения задолго до начала рвоты возникает антиперистальтика, т.е. перистальтика идет вверх, а не вниз по пищеварительному тракту. Она может возникать в кишечнике от подвздошной кишки. Антиперистальтические волны со скоростью 2-3 см/сек проходят по кишечнику в обратном направлении.
Этот процесс может фактически протолкнуть большую часть содержимого нижнего отдела тонкой кишки в двенадцатиперстную кишку и желудок за 3-5 мин. Как только верхний отдел желудочно-кишечного тракта, в особенности двенадцатиперстная кишка, станет чрезмерно растянутым, это растяжение станет раздражающим фактором, вызывающим сам акт рвоты.
В начале рвоты в желудке и двенадцатиперстной кишке происходят внутренние энергичные сокращения наряду с частичным расслаблением пищеводно-желудочного сфинктера, соответственно позволяя рвотным массам начинать движение от желудка к пищеводу. В этот момент в акт рвоты вовлекаются мышцы живота и выбрасывают рвотные массы наружу.
Парез кишечника
Парез кишечника – состояние, сопровождающее многие тяжелые заболевания и характеризующееся постепенным уменьшением тонуса кишечной стенки и параличом мускулатуры кишечника. Основные проявления пареза кишечника: равномерное вздутие живота, тошнота, рвота, отсутствие кишечных шумов, эксикоз, тахикардия, вторичная дыхательная недостаточность. Диагностика включает обзорную рентгенографию, УЗИ и КТ органов брюшной полости, колоноскопию, ирригоскопию. Лечение пареза кишечника комплексное: консервативная стимуляция моторики, симптоматическая терапия, декомпрессия кишечника, хирургические мероприятия.
Общие сведения
Парез кишечника является довольно распространенным проявлением патологии внутренних органов. Так, паралич мускулатуры кишечной стенки в 25% случаев развивается на фоне острой патологии органов брюшной полости, реже - при тяжелых заболеваниях сердечно-сосудистой системы, легких, при генерализованной инфекции, эндогенной интоксикации. Среди хирургических пациентов всех профилей парез кишечника диагностируется лишь у 0,2%. Более 70% больных с этой патологией находятся в возрасте старше 60 лет, поэтому кишечный паралич обычно считают заболеванием старческого возраста. Между тем, парез кишечника также может встречаться у новорожденных, детей разного возраста, беременных. Паралитическая непроходимость кишечника у беременных является очень тяжелой патологией, развивающейся в одном случае на 50 тыс. беременностей. Чаще всего данное состояние возникает во втором либо третьем триместре, характеризуется высоким уровнем опасности, как для матери, так и для ребенка.
Причины
Парез кишечника может развиться в результате интраперитонеального либо ретроперитонеального воспалительного процесса (при перитоните, забрюшинных флегмонах и других заболеваниях). Причиной данной патологии может быть нарушение кровоснабжения кишечника с развитием ишемии (при разрыве аневризмы брюшного отдела аорты, острой коронарной недостаточности и необратимой ишемии миокарда) или нарушение иннервации (при травматическом или опухолевом повреждении спинного мозга, угнетении синтеза ацетилхолина в нервных окончаниях, приеме блокаторов кальциевых каналов). Рефлекторный парез развивается при почечной колике, осложненном течении пневмонии. Также возможно нарушение моторики при эндогенных и экзогенных интоксикациях, оперативных вмешательствах.
В патогенезе пареза кишечника выделяют несколько стадий. На первом этапе формируется паралич гладкой мускулатуры кишечника, перистальтика постепенно замедляется, вплоть до полной остановки моторики кишечной стенки. Вторая фаза характеризуется застоем жидкого содержимого и газов в просвете тонкого и толстого кишечника, за счет чего прогрессивно растет внутрикишечное давление, а также диаметр кишки. Третий этап связан с нарастанием интоксикации, формированием полиорганной недостаточности. Парез кишечника может локализоваться как в определенном отделе кишечника, так и поражать всю тонкую и толстую кишку.
Риск развития пареза кишечника выше у пациентов, принимающих определенные медикаменты (способные угнетать перистальтику), имеющих серьезные дисэлектролитные и метаболические расстройства, особенно на фоне тяжелой инфекционной и интеркуррентной патологии.
Симптомы пареза кишечника
Пациенты с парезом кишечника предъявляют жалобы на вздутие живота; умеренные распространенные боли в животе, не имеющие четкой локализации и не склонные к иррадиации; тошноту и рвоту. В начале заболевания в рвотных массах содержится съеденная пища, желудочный сок; с течением времени рвотные массы приобретают каловый характер. Около 40% пациентов жалуются на запоры и отсутствие отхождения газов, однако у другой половины газы и кал могут отходить даже после развития клиники пареза кишечника. То же касается и повышения температуры – субфебрильная лихорадка отмечается не более чем у половины больных, чаще всего это говорит о наличии осложнений (перфорация кишечной стенки, перитонит).
Значительное вздутие живота на фоне пареза кишечника приводит к смещению диафрагмы и сдавлению органов грудной полости. Клинически это проявляется одышкой, поверхностным дыханием, тахикардией, артериальной гипотензией. Кроме того, длительная рвота на фоне пареза кишечника может приводить к обезвоживанию, проявляющемуся сухостью слизистых и кожи, снижением темпа диуреза.
При осмотре обращает на себя внимание прогрессирующее увеличение окружности живота (в некоторых случаях гастроэнтерологи и хирурги учитывают этот признак при оценке степени тяжести пареза кишечника). При пальпации живот умеренно болезненный (как при наличии ишемических процессов в стенке кишки, так и без них); аускультативно обращает на себя внимание значительное уменьшение интенсивности или полное отсутствие кишечных шумов. Определяется положительный симптом Лотейссена – на фоне полной тишины в брюшной полости выслушиваются дыхательные шумы, сердечные тоны. Пальцевое исследование прямой кишки выявляет расширенную и пустую ректальную ампулу.
К осложнениям пареза кишечника относят ишемию кишечной стенки с последующей перфорацией и перитонитом. Самопроизвольные перфорации случаются редко, но частота этого осложнения значительно возрастает при проведении колоноскопии и других вмешательств. Существует несколько признаков, указывающих на высокую вероятность прободения кишки: увеличение диаметра начальных отделов толстого кишечника (слепая кишка) более 120 мм, длительность пареза кишечника более шести суток. Летальность увеличивается в два раза при увеличении диаметра более 140мм, в пять раз – при длительности заболевания более семи суток.
Кровотечения встречаются довольно редко, в основном связаны с предшествующей патологией кишечника, тяжелой ишемией кишечной стенки. Если ишемия прогрессирует, формируется некроз, проявляющийся появлением пузырьков газа, как в толще кишечной стенки, так и в портальной вене. После регресса патологических изменений возможно формирование дивертикулов кишечника.
Диагностика пареза кишечника
Консультация гастроэнтеролога и хирурга позволяет установить клинические критерии пареза кишечника: наличие кишечной непроходимости, исключение механических причин этого состояния, установление этиологических факторов пареза.
Наименее чувствительным методом диагностики пареза кишечника считается обзорная рентгенография органов брюшной полости в трех позициях (вертикально, горизонтально, латеропозиция). На снимках визуализируются равномерно заполненные газом петли тонкой и толстой кишки, горизонтальные уровни жидкости (при этом типичные чаши Клойбера отсутствуют), расположенные на одном уровне. Основным критерием является отсутствие механических факторов непроходимости.
УЗИ и МСКТ органов брюшной полости являются более специфическими и чувствительными методиками, во время которых выявляются растянутые кишечные петли, горизонтальные уровни жидкости, повышенная пневматизация кишки. КТ позволяет точно определить наличие или отсутствие причин для пареза и непроходимости кишечника, выявить газ в толще его стенки, определить степень ишемии тонкой и толстой кишки.
Дифференцировать механическую и динамическую непроходимость (парез кишечника) позволяет ирригоскопия – в пользу пареза говорит полное заполнение толстого кишечника контрастом менее чем за четыре часа. Более безопасным и эффективным является выполнение колоноскопии с последующей декомпрессией кишечника. Дифференцировать парез кишечника следует с механической кишечной непроходимостью, копростазом, некоторыми инфекционными и паразитарными заболеваниями.
Лечение пареза кишечника
Лечение пациентов с парезом кишечника должно проводиться в отделении интенсивной терапии либо хирургии, с переводом в отделение гастроэнтерологии после улучшения состояния. Начинают терапию с консервативных мероприятий: разгрузки кишечника путем выведения газов (толстый желудочный зонд, газоотводная ректальная трубка), отмены энтеральной нагрузки, терапии основного заболевания (причины развития пареза кишечника), коррекции водно-электролитных и метаболических нарушений. В качестве мероприятий, улучшающих состояние пациента и ускоряющих разрешение пареза, рекомендуют использование жевательной резинки (существует ряд научных работ в области гастроэнтерологии, указывающих на стимуляцию перистальтики при жевании), умеренную физическую активность, коленно-локтевое положение больного.
Консервативная терапия включает медикаментозную стимуляцию перистальтики неостигмином. Первое введение препарата осуществляется под тщательным контролем гемодинамики, в случае развития брадикардии вводят атропин. Если после первого введения неостигмина перистальтика не усилится, рекомендуется начать его непрерывное инфузионное введение в течение как минимум суток – эффективность такой тактики не менее 75%. Введение неостигмина запрещено при констатации механической непроходимости кишечника, ишемических изменений или перфорации стенки кишки, а также при наличии беременности, тяжелых некорректируемых нарушений ритма, бронхоспазма и почечной недостаточности. Использование других препаратов для стимуляции перистальтики не рекомендовано, так как они обладают низкой эффективностью и повышенной частотой осложнений.
Существует три методики нехирургической декомпрессии кишечника: введение толстого зонда под рентгенологическим контролем, колоноскопия с последующим введением дренажа, чрескожная пункция слепой кишки и цекостомия. Показаниями к применению данных методик являются: увеличение диаметра толстого кишечника более 100 мм; длительность пареза кишечника более трех суток в сочетании с отсутствием эффекта от консервативной терапии на протяжении 48 часов; отсутствие положительной динамики от лечения неостигмином или наличие противопоказаний к его назначению. Методом выбора является колоноскопия, однако ее проведение запрещено при перитоните, перфорации кишки. Следует отметить, что изолированная колоноскопия эффективна у четверти пациентов, в то время как сочетание колоноскопии с введением дренажных трубок – практически в 90% случаев.
Чрескожную цекостомию назначают пациентам с высоким риском интраоперационных осложнений, при неэффективности консервативной терапии и колоноскопии с декомпрессией. Открытое оперативное вмешательство используется при отсутствии эффекта всех перечисленных выше мероприятий, при наличии перфорации кишки и перитонита. Проводится открытая цекостомия, резекция пораженного отдела кишечника. После хирургического лечения наркотические анальгетики не назначаются, так как они способны угнетать моторику кишечной трубки.
Прогноз и профилактика пареза кишечника
Прогноз при парезе кишечника значительно варьирует в зависимости от возраста пациента и наличия осложнений. Наибольшая летальность отмечается при наличии такого осложнения, как перфорация кишки – до 40%. У больных старше 65 лет возможно рецидивирование пареза кишечника (у каждого пятого) с формированием хронического илеуса. Специфической профилактики пареза кишечника не существует, вторичная профилактика заключается в своевременном выявлении и лечении патологии, которая может осложниться данным состоянием.
Читайте также:
