Техника, этапы операции коррекции варусной деформации голеностопного сустава
Обновлено: 19.05.2024
1.4. Принципы коррекции вальгусной деформации
При изучении проблемы коррекции деформации вообще и вальгусной деформации нижних конечностей в частности необходимо рассмотреть два аспекта. Если так можно выразиться, стратегический и тактический. Стратегический - это ответ на вопрос что делать, тактический - ответ на вопрос как делать.
Во всем мире в основе коррекции деформаций конечностей лежит концепция, разработанная американским ортопедом Dror Paley, и в общем виде известная под аббревиатурой CORA (center of rotation and angulation). Эта концепция сформулирована в фундаментальном труде «Principles of deformity correction» [120]. Не все изложенные в этой книге положения являются бесспорными, однако то, что, безусловно, является достижением - это систематизация, обобщение и доступное изложение универсальной системы определения нормальных осевых и угловых взаимоотношений в суставах нижних конечностей [18;120].
Показания к хирургической коррекции определяются величиной деформации. Соответственно, цель коррекции - приведение осей нижней конечности и углов ориентации суставов в нормальное положение [117]. При сложных многокомпонентных деформациях бывает трудно определить само понятие нормы, или, точнее - ту форму и взаимоотношение бедренной и большеберцовой костей, которую необходимо воссоздать в результате хирургической манипуляции.
Для решения этой непростой задачи предлагается несколько вариантов:
1 - использование среднего в популяции значения угловых показателей для конкретного сегмента или сустава;
2 - использование в качестве ориентира контралатеральной конечности при условии, что она является здоровой;
3 - построение механической оси нижней конечности как продолжение оси смежного сегмента данной конечности при условии, что он не деформирован [38].
Здесь необходимо еще раз вернуться к обсуждению понятий нормы и тем отклонениям от неё, которые определяют понятие вальгусной деформации у взрослых.
У взрослых признаками вальгусной деформации считается отклонение механической оси нижней конечности (МОНК) кнаружи от середины коленного сустава и т. н. тибиофеморальный угол, превышающий 9º [10; 28]. В одних случаях в качестве диагностического критерия рассматривают клинические признаки (угол между бедром и голенью, расстояние между внутренними лодыжками) [16]. В других - рентгенологические признаки (тибио-феморальный угол, отклонение механической оси и пр.). Корреляция между величинами деформации, полученная разными методами, не всегда прямая. Величина деформации, определяемая клиническими методами, имеет значительную погрешность, поскольку зависит от выраженности массива мягких тканей. Для пациентов с идиопатической вальгусной деформацией характерна избыточная масса тела и склонность к ожирению, что затрудняет визуализацию анатомических ориентиров, позволяющих произвести точную гониометрию.
В большинстве работ, посвященных коррекции деформаций, в качестве основного рентгенологического критерия используется механический тибиофемороальный угол (mTFA) - это угол, образованный пересечением механической оси бедренной кости и механической осью большеберцовой кости. По данным, представленным рядом авторов, этот угол в норме имеет положительное значение с большой величиной среднего отклонения 1,0±2,8 - 1,2±2,2 [47; 111]. Незначительная величина этого угла при отклонении, превышающем среднее значение, позволяет считать нормальным нейтральную (нулевую) величину этого угла, а отклонение в положительную сторону рассматривать как варусную деформацию, в отрицательную сторону - как вальгусную [70].
Другое важное взаимоотношение - тибио-феморальный угол - угол между анатомическими осями бедренной и большеберцовой костей. Этот угол открыт кнаружи и в норме составляет 6,9±1,4° [120]. С учетом отклонения крайним «нормальным» значением будет 8,3°. Превышение этой величины следует рассматривать как вальгусную деформацию.
Единственным официальным экспертным документом, определяющим данный вид деформации, является ППРФ, где дано определение вальгусной деформации [16].
В этом разделе рассмотрим следующие вопросы, которые являются ключевыми при выборе метода и объема коррекции: показания к хирургическому лечению, выбор уровня остеотомии, выбор метода коррекции.
Обращает на себя внимание тот факт, что в одних работах в качестве показаний указывается деформации «более» какой-либо величины, в других - наоборот, «менее».
К первой категории работ можно отнести диссертацию Супрунова К. Н. (2006 г.), посвященную коррекции посттравматических деформаций у детей, в которой на экспериментальных моделях было определено, что «безопасными» являются деформации дистального отдела бедренной кости: от варусной деформации 10° до вальгусной деформации 10°; от рекурвационной деформации 10° до антекурвационной деформации 10°, а также деформации проксимального отдела большеберцовой кости: от варусной деформации 5° до вальгусной деформации 10°; от рекурвационной деформации 15° до антекурвационной деформации 10°. Фронтальные и сагиттальные деформации дистального отдела бедренной кости 10°, а также деформации проксимального отдела большеберцовой кости: варусная 5°, вальгусная и антекурвационная 10°, рекурвационная 15° - «повреждающие». Как указывает автор, «повреждающие деформации являются показанием к коррекции биомеханической оси нижней конечности путём совмещения её с центром коленного сустава с целью равномерного распределения давления массы тела на суставные поверхности и нормализации удельного давления в коленном суставе» [24]. Нельзя согласиться со столь бескомпромиссным заявлением в отношении определения показаний исключительно на основании измерения углов, без учета клинических проявлений. Это относится не только к детям, но и к взрослым пациентам, что более подробно будет освещено в последующих главах.
Обычно вопрос ограничения показаний по величине деформации связан с возможностями метода, применяемого для коррекции. К числу классических работ второго типа, где показания рассматриваются с формулировкой «не более» какой-либо величины деформации, можно отнести работу Stahelin, с соавт. (2000). Авторы представили результаты лечения 19 пациентов (21 коленный сустав) со средне и сильно выраженными явлениями артроза в наружном отделе коленного сустава. Показанием к операции являлась деформация не более 20° (в среднем 12°). Противопоказанием было наличие изменений во внутреннем отделе коленного сустава. Во всех случаях была выполнена закрытая остеотомия бедренной кости с фиксацией пластинами. Авторы применили косую остеотомию с целью обеспечения более плотного контакта костных фрагментов, что затруднительно при поперечной остеотомии из-за разницы диаметров проксимального и дистального отломка. Ограниченную нагрузку разрешали в раннем послеоперационном периоде. Осложнения встретились у 5 пациентов, в том числе в 1 случае тромбоз глубоких вен, и в 1 случае - утрата коррекции, потребовавшая повторного вмешательства [146].
Edgerton et al. (1993) оценили результаты дистальной варизирующей остеотомии бедренной кости у 23 (24 коленных сустава) пациентов со средними и выраженными изменениями в наружном отделе коленного сустава. Средний возраст пациентов составил 55 лет. На относительно небольшой группе пациентов были применены три различных метода фиксации. При этом в 16 случаях были получены осложнения, в том числе в 6 случаях потребовавшие повторного хирургического вмешательства (2 случая ложных суставов и 4 случая потери коррекции). При этом величина вальгусного отклонения до операции в среднем составляла 18° (12-27°) [58].
Finkelstein, et al. (1996) представили результаты лечения 20 пациентов (21 коленный сустав), которым выполнили закрытую ДОБК с фиксацией пластинами. 10-летняя выживаемость суставов составила 64%, в последующем в 7 случаях была выполнена артропластика. Встретилось 5 осложнений, 2 из которых потребовали повторных вмешательств [67]. Нельзя не сказать о единичных случаях использования костной пластики при выполнении т.н. «открытой» остеотомии в сочетании с внутренней фиксацией. При этом нередко развиваются серьезные осложнения, влияющие на результат и требующие повторных вмешательств. Так, Joseph Borrelli et al. при выполнении костной пластики с использованием трансплантата из крыла подвздошной кости в 4 случаях столкнулся с такими осложнениями в группе из 17 прооперированных пациентов [40].
Большинство публикаций, рассматривающих коррекцию вальгусной деформации на уровне бедра, объединяет то, что во всех случаях они выполняются у пациентов с уже развившимся артрозом, предпочтение отдается т.н. закрытым остеотомиям в сочетании с накостным остеосинтезом, исходная величина деформации составляет 10-15 градусов, 10-летняя выживаемость суставов колеблется в пределах 64-82% [161; 52].
Определяя показания к хирургическому лечению, необходимо отметить, что вальгусная деформация нижних конечностей является всего лишь определением формы ног в одной (прямой или, иначе, переднезадней проекции). В подавляющем большинстве случаев она сочетается с другими деформациями, а именно, с ротационной, укорочением, а также с угловыми деформации в боковой проекции (антекурвация-рекурвация) [10; 14; 15; 36]. Повышенный интерес к деформациям в прямой проекции (варус и вальгус) обусловлен тем, что человек сам себя воспринимает больше во фронтальной плоскости (так, как смотрит на себя в зеркало). Так же воспринимают его и окружающие. В клиническом же плане деформации в других плоскостях имеют не меньшее значение и встречаются не реже, чем варус или вальгус [36; 45; 57; 88; 90; 102]. Поэтому было бы неправильно рассматривать вальгусную деформацию изолированно, без учета других видов деформаций, с которыми она наиболее часто сочетается.
Величина деформации является основным фактором при определении показаний к хирургическому лечению. Rosemeyer et al. считает необходимым выполнять операцию при вальгусной деформации более 12°, варусной более 6°, наружной ротации более 15°, внутренней ротации - более 10° [130]. Van der Werken et al. считают операцию показанной при наружной ротации более 20° или внутренней более 15° [158].
Что касается определения уровня остеотомии (бедро или голень), то до недавнего времени существовало заблуждение (не до конца искорененное и в настоящее время), что О-образная форма ног связана с деформацией большеберцовой кости, а Х-образная - с деформацией бедренной. Не будем обсуждать варусную деформацию нижних конечностей. Что же касается вальгусной, то недавние антропометрические исследования убедительно доказали, что в изолированном виде деформация бедра не так часто является причиной вальгусной деформации всей нижней конечности.
Представляет интерес исследование Eberbach H. с соавт., которые в зависимости от уровня деформации предлагают следующую классификацию ВДНК, основанную на определении уровня локализации деформации. Они, в частности, выделяют:
- ВДНК, связанную преимущественно с деформацией бедренной кости;
- ВДНК, связанную преимущественно с деформацией большеберцовой кости;
- ВДНК, обусловленную деформацией бедренной и большеберцовой костей;
- ВДНК, обусловленную расширением суставной щели из-за несостоятельности связочного аппарата [56].
Изучив ретроспективно длинномерные рентгенограммы 420 пациентов, они получили следующие результаты. ВД локализовалась на уровне бедра у 99 (23,6%) пациентов, на уровне голени у 172 (41%) пациентов, на обоих сегментах у 113 (26,9%) пациентов, на уровне щели коленного сустава у 36 (8,6%) пациентов [56]. Это исключительно интересное исследование, поскольку оно полностью меняет традиционное представление о том, что ВД связана с деформацией бедренной кости [121; 125; 127].
Одним из факторов, способствующих получению неудовлетворительных результатов, является выполнение остеотомии не на том сегменте, где локализуется деформация. В итоге формируется косой наклон линии коленного сустава. Это чаще всего связано с неправильным предоперационным планированием [32; 79; 160].
Тема коррекции вальгусной деформации нижних конечностей путем выполнения остеотомии большеберцовой кости в отечественной литературе практически не освещена, в англоязычной ей посвящены немногочисленные публикации. В плане деталей техники операции можно выделить работу Collins B. с соавт., (2013). Показаниями к операции авторы считают: болезненные ограничивающие функцию посттравматические деформации проксимального отдела большеберцовой кости не более 20° с проседанием мыщелка не более 20 мм у активных пациентов не старше 65 лет. В течение 21 года авторы выполнили 23 таких операции, отдаленные результаты прослежены у 21 пациента. В 1 случае лечение завершилось артродезом, в 1 - эндопротезированием, у 4 отмечалось заметное ухудшение, 1 остальных 15 отмечена стабилизация процесса. В данной работе обращает на себя внимание тот факт, что у всех пациентов были серьезные изменения в суставах как следствие перенесенных травм и многочисленных операций, а также то, что величина коррекции была относительно невелика. Положение механической оси изменилось от 2,4±2,4 см вальгуса к 0±2,6 варуса. В 2 случаях (10%) позже была выполнена артропластика, у 8 (38%) пациентов позже выполнялись другие операции. Интересно, что авторы придерживаются мнения о необходимости гиперкоррекции в сторону варуса, по аналогии с гиперкоррекцией при исправлении варусной деформации. Также авторы обращают внимание на то, что у 15 из 22 пациентов был ИМТ>25 [46].
При варусной деформации у пациентов с гонартрозом современной тенденцией является гиперкоррекция с целью смещения механической оси нижней конечности в т.н. точку Фуджисавы [68]. Фактически речь идет о том, чтобы использовать ресурс сохранившегося наружного отдела коленного сустава, на 70% разгрузив внутренний, уже пораженный патологическим процессом внутренний отдел. Вопрос полноты коррекции (гиперкоррекции) при варизирующих остеотомиях большеберцовой кости практически не изучен. Представленное выше мнение Collins B. c соавт. фактически является единичным, хотя и чрезвычайно интересным.
В заключение необходимо отметить, что в литературе прослеживается определенное противопоставление методов коррекции и фиксации. Это относится, прежде всего, к накостному и внешнему остеосинтезу. Накостный остеосинтез имеет определенные ограничения по величине коррекции и исключает возможность удлинения конечности.
Возможности внешнего остеосинтеза гораздо шире. Имеется возможность коррекции деформаций любой величины и локализации, а также удлинения конечности. Исторически сложилось, что при гонатрозе и деформациях малых величин внешний остеосинтез применяется достаточно редко. Впервые при артрозе коленного сустава этот метод применили итальянские ортопеды (1994 г.). Они охарактеризовали его как быстрый, простой, безопасный и эффективный [42]. Именно эти свойства показались наиболее привлекательными и определили выбор внешнего остеосинтеза по Илизарову в качестве основного в данной работе.
В последнее время наметилась тенденция применения т.н. гексаподных внешних фиксаторов, в том числе отечественного производства (Orto-SUV). При всех их существенных конструктивных отличиях от классической модели аппарата Илизарова, в основе своей они реализуют описанный выше эффект Илизарова [17]. Поэтому не следует их противопоставлять. Использование классической модели аппарата Илизарова в данной работе явилось отражением традиций и предпочтений.
Таким образом, из представленного обзора литературы по рассматриваемой проблеме прослеживается отрицательное влияние вальгусной деформации на состояние коленного сустава с отчетливой перспективой развития гонартроза. Также возникает вопрос - почему во всем мире ортопеды дожидаются развития гонартроза и лишь после этого прибегают к корригирующей остеотомии, получая неоднозначные, в том числе отрицательные результаты? Отсюда со всей очевидностью вытекает необходимость как можно более раннего восстановления осевых взаимоотношений нижней конечности с целью оптимизации распределения нагрузок на различные отделы коленного сустава в том возрасте и на тех стадиях, когда артроз еще не развился. Иными словами, необходимо выполнение превентивных корригирующих остеотомий с целью предотвращения развития гонартроза. Это было бы реализацией принципов профилактической медицины. Именно этому неизученному пока направлению посвящена часть работы, касающаяся коррекции формы нижних конечностей при вальгусной деформации у взрослых.

Абросимов Михаил Николаевич
Хирургия стопы и голеностопного сустава, эндопротезирование суставов, коррекция деформаций конечностей аппаратом Илизарова.
Исправление варусной деформации нижних конечностей, голеней
О-образная кривизна (варусная деформация) - самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
Классификация формы ног (Артемьев А.А., 2001 г.):
- Идеальные ноги;
- Истинная О-образная кривизна (варусная деформация); ;
Что такое О-образная кривизна
Пользуясь классификацией, легко самостоятельно определить, какая у Вас форма ног и решить, нужно что-то менять или нет.
- Идеальные ноги. Смыкаются колени, икры и стопы, между ними - три промежутка.
- Истинная О-образная кривизна (варусная деформация). Не смыкаются коленные суставы при сомкнутых стопах, образуется веретенообразный дефект внутреннего контура от промежности до стоп. Связана с особенностями распределения мягких тканей на голени. При ложной кривизне колени и стопы смыкаются, и икры - нет. В результате от коленей до лодыжек образуется дефект мягких тканей, и создается впечатление худых и кривых ног. - смыкаются колени, не смыкаются стопы.
Очень важно, что своевременная коррекция деформации голеней позволяет не только добиться очень хорошего эстетического результата, но и предотвращает развитие заболеваний коленных суставов в зрелом и пожилом возрасте. Неправильное распределение нагрузок при варусной деформации приводит к неравномерному и преждевременному «износу» коленных суставов.
Поэтому своевременное исправление кривизны ног - это мера профилактики артроза коленных суставов.
Три варианта коррекции формы ног
Вы можете не сомневаться в том, что мы сделаем идеальные ноги практически в любом случае (см. фото. ). Дело в том, сколько времени займет этот процесс. Мы предлагаем три способа исправления варусной деформации ног:
- Коррекция по Илизарову (см. подробнее ниже);
- Экспресс-метода;
- Усовершенствованный экспресс-метод.
Экспресс-методы предполагают фиксацию штифтом, что значительно сокращает сроки реабилитации - фактически можно приступить к активной реабилитации уже через 19 дней после операции (подробнее. )
Если Вы считаете, что у Вас ложная кривизна - смотрите здесь.
Принципы коррекции формы ног аппаратом Илизарова
О-образная кривизна - самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
Общий принцип коррекции формы ног - пересечение кости в области деформации и сращение в правильном положении.

Схема исправления оси большеберцовой кости
Для выполнения остеотомии вовсе не обязательно делать большой разрез кожи. Достаточно небольшого (5 мм) прокола и наложения одного шва. При эстетически благоприятном распределении мягких тканей на голени отличного результата можно добиться, не пересекая кость полностью, а лишь надламывая её с одной стороны. Это позволяет рассчитывать на сокращение сроков лечения на 5-15%.
После пересечения кости (остеотомии) необходимо вывести ось конечности в правильное положение и зафиксировать в этом положении до сращения.
Х-образная деформация исправляется таким же образом, только направление смещения костных фрагментов прямо противоположное.
Идеальным устройством для выведения оси конечности в правильное положение и фиксации является аппарат Илизарова. К сожалению, далеко не все представляют возможности этого метода. Максимальный опыт применения аппарата Илизарова накоплен в России. С целью эстетической коррекции формы ног мы применяем этот метод с 1996 года. За это время выполнили более 1,5 тыс. коррекций и удлинений бедра и голени при самых различных состояниях - разной длине ног, неправильном сращении переломов и, конечно же, при увеличении роста и косметической коррекции формы.
Аппарат Илизарова позволяет:
- исправлять угловую деформацию;
- производить медиализацию;
- устранять ротационные смещения;
- убирать выступающую головку малоберцовой кости;
- удлинять конечность.
Более упрощенные конструкции с незамкнутым контуром имеют ограниченные возможности. При этом аппарат Илизарова без всяких проблем закрывается брюками и весит всего 900 граммов.
Угловая коррекция

Схема угловой коррекции в аппарате Илизарова

Эффект угловой коррекции при выраженном О-образном искривлении ног.
Слева - девушка 19 лет, справа - мужчина 26 лет.
Необходимым условием получения отличного результата путем выполнения одной только угловой коррекции является эстетически благоприятное распределение мягких тканей на голени - когда икроножные мышцы располагаются по внутренней поверхности голеней. Причина такого состояния заключается в особенностях прикрепления головки икроножной мышцы, а не в том, мышцы не «накачаны». Физические упражнения в данном случае не приведут к успеху.
При исправлении варусной деформации можно одновременно выполнить медиализацию, которая позволит значительно улучшить эстетический эффект.
Медиализация большеберцовой кости
Медиализация - это смещение кнутри периферического (нижнего) фрагмента большеберцовой кости после выполнения остеотомии. В современных спице-стержневых аппаратах эта процедура выполняется по желанию пациента практически безболезненно и постепенно путем подкручивания стержней в процессе исправления кривизны.

Схема медиализации большеберцовой кости

Внешний вид и рентгенограммы девушки 19 лет с эстетически неблагоприятным распределением мягких тканей на голени до и после угловой коррекции и медиализации
По желанию пациентов угловая коррекция дополняется медиализацией почти в 60% случаев и значительно улучшает эстетический эффект.
Ротация
Ротационное смещение обусловлено установкой конечности в положении смещения вокруг продольной оси.

Внешние проявления наружной ротации правой голени в сочетании с варусной деформацией (асимметрия)
Этот вид деформации встречается в 2-3% случаев, бывает односторонним (асимметричным) или двусторонним. Коррекция ротации производится при значительной выраженности или при асимметрии на разных ногах.

Схема ротационной коррекции в аппарате Илизарова

Внешний вид пациентки 19 лет до и после комбинированной коррекции
(угловая коррекция + медиализация + ротация + удлинение голеней на 3 см).
Справа - рентгенограммы в процессе коррекции
Низведение выступающей головки малоберцовой кости
Выступающая головка малоберцовой кости в сочетании с варусной деформацией встречается не более чем в 1% случаев.

Внешний вид мужчины 26 лет до и после коррекции (исправление варусной деформации + низведение головки малоберцовой кости + удлинение голеней на 1,5 см)
Низведение головки малоберцовой кости предполагает удлинение голеней на величину 1-2 см, что значительно усиливает косметический эффект.
Удлинение
Удлинение конечностей основано на открытии Г.А.Илизарова - на растяжение биологические ткани отвечают регенерацией. Достигается это путем увеличения расстояния между кольцами аппарата, что влечет за собой увеличение расстояния между костными фрагментами и, соответственно, растяжение тканей.

Схема удлинения конечности с помощью аппарата Илизарова

Мужчина до, через полгода и через год после комбинированной коррекции формы ног
(коррекция О-образного искривления + медиализация + удлинение 4,5 см)
Удлинение на небольшую величину (2-4 см) с целью оптимизации пропорций значительно улучшает эстетический эффект при коррекции искривления ног, полностью меняет самооценку человека, а зачастую - и его образ жизни. Молодой человек на фото рассказал о том, как достиг намеченной цели, в своем дневнике.
Способы сокращения сроков лечения и реабилитации при исправлении кривизны ног
Средний срок от операции до снятия аппаратов - 3 месяца. В случае удлинения голени нужно добавлять примерно 1 месяц на каждый сантиметр удлинения. Указанный срок предполагает постепенное увеличение нагрузок и активности в процессе фиксации и возможность полностью нагружать ноги и свободно без ограничений ходить сразу же после снятия аппаратов. Можно снять аппараты раньше, например, через 50-60 дней. Однако после этого придется резко ограничить нагрузки (вплоть до ходьбы с костылями) еще на те же полтора месяца до наступления окончательного сращения.
Существуют следующие способы уменьшить сроки лечения:
- постепенное увеличение нагрузок на ноги (под контролем врача) сокращает сроки фиксации аппаратами Илизарова на 5-10%;
- неполная остеотомия сокращает срок фиксации на 5-15%.
Альтернативные способы коррекции (без аппарата Илизарова)
Особенности реабилитации
Реабилитация - это восстановление после временных ограничений функции. После операции восстановление двигательной активности должно проходить постепенно и строго в соответствии с рекомендациями врача.
Постепенное расширение режима активности облегчается при использовании специальных средств опоры и передвижения.

Современные средства опоры и передвижения после операции

Аппарат Илизарова легко скрывается под одеждой и обеспечивает полноценную функцию

Основным фактором, обеспечивающим раннюю реабилитацию, является самодисциплина и мотивация, а также строгое следование рекомендациям врача.
Дополнительная информация и часто задаваемые вопросы
На этапе принятия решения и в процессе коррекции часто возникают дополнительные вопросы. Ответы на все перечисленные ниже вопросы - на отдельной странице. Здесь Вы можете узнать, какое обследование необходимо перед операцией, как правильно делать фото для заочной консультации и многое другое.
— Помогут ли упражнения в тех случаях, когда имеется ложная кривизна ног?
— Нет, не помогут. Ложная кривизна ног связана с распределением мягких тканей. Многие считают, что имеется дефицит мягких тканей, мышца не «накачана». На самом деле объем мышц у всех людей, как правило, пропорционален объему голени. Но у некоторых икроножная мышца располагается по внутренней поверхности, она хорошо видна, и это красиво. У других людей кажется, что объем икроножных мышц маленький. На самом деле объем достаточный, но эти мышцы смещены кзади. Упражнения увеличат их объем, но это не уменьшит дефицит внутреннего контура, который собственно, и создает впечатление ложной кривизны ног.
— У ребенка ножки кривые, что делать?
— Если ребенок в возрасте от 0 до 8 лет, то форма меняется в этом возрасте. Нужно просто наблюдаться. Если это вызывает серьезное беспокойств, и кривизна выраженная, то нужно обратиться к детскому ортопеду с целью выявления различных заболеваний, которые могут вызвать деформацию ножек. Эффективность массажа, упражнений и других консервативных методов в таком возрасте сильно преувеличена. Если деформация является следствием заболеваний, например, болезнь Блаунта, то операцию нужно делать не откладывая. Если же кривизна ног является особенностью строения, то лучше дождаться закрытия ростковых зон. Это обычно происходит в возрасте 14-18 лет. Это оптимальный возраст для исправления т.н. идиопатической варусной или вальгусной деформации.
— Влияет ли деформация голени на положение стопы?
— Да, влияет. Как правило, это взаимосвязанные процессы. Родители обращают внимание больше на положение стопы, так как возникают проблемы с подбором обуви. На самом деле в таких случаях нужно обследовать ребенка целиком. Нужно оценить форму всей нижней конечности. В 90% случаев деформации стопы при внимательном обследовании будет обнаружена деформация коленных с уставов, разная длина ног и многое другое. Причем коррекцию нужно начинать сверху вниз — сначала бедра, потом голени, и лишь потом стопы.
Если Вы хотите изучить проблему более подробно, рекомендуем обратиться вот к этой книге:

Фотогалерея работ
Коррекция варусной деформации мини-аппаратом.
Женщина 27 лет. Варусная деформация голеней.
Мужчина 21 года. Варусная (истинная О-образная) деформация голеней, низкий рост. Выполнили угловую коррекцию, медиализацию и удлинили голени на 4 см (смотрите подробный дневник пациента).
Женщина 27 лет. Варусная (истинная О-образная) деформация голеней.
Женщина 32 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-оброазная кривизна ног с эстетически неблагоприятным распределением мягких тканей на голени. Выполнили коррекцию с медиализацией.
Женщина 24 лет. Истинная О-образная кривизна голеней.
Мужчина 20 лет. Истинная О-образаня кривизна голеней. Исправили кривизну и удлинили голени на 9 см.
Женщина 21 года. Истинная О-образная кривизна ног.
Мужчина 26 лет. Варусная деформация голеней + подвывих малоберцовой кости. Выполнили коррекцию деформации + удлинение голеней 2 см + низведение головки малоберцовой кости.
Женщина 36 лет. Истинная О-образная кривизна ног с эстетически неблагоприятным распределением мягких тканей. Коррекция кривизны + медиализация.
Женщина 29 лет. Истинная О-образная кривизна.
Женщина 21 года. Истинная О-образная кривизна голеней.
Мужчина 26 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-образная кривизна ног. Выполнили угловую коррекцию + медиализацию + удлинение голеней на 3 см.
Женщина 28 лет. Ложная кривизна ног. Выполнили остеотомию с медиализацией и низведение головок малоберцовых костей для уменьшения объема наружного контура.
Пациентка 14 лет с варусной деформацией бедра и голени (полный рецидив после операции в США). Выполнили остеотомии бедер и голеней+удлинили ноги на 12 см
Пациентка 24 лет. Варусная деформация голеней. Выполнили остеотомию с низведением головок малоберцовых костей.
Женщина 28 лет. Истинная О-образная кривизна ног. Выполнили поперечную остеотомию с ротацией и медиализацией.
Женщина 34 года. Истинная О-образная кривизна. Выполнили остеотомию с ротацией и медиализацией.
Мужчина 24 лет. Истинная О-образная кривизна. Выполнили остеотомию с ротацией.
Женщина 32 лет. Истинная О-образная кривизна. Выполнили гиперкоррекцию (О в Х) по желанию пациентки.
Женщина 34 лет. Истинная О-образная кривизна.
Женщина 35 лет. Истинная О-образная кривизна+ротация голеней. Выполнили коррекцию О-образной кривизны и устранили ротационное смещение.
Исправление кривизны ног без аппарата
Изменить форму ног, т.е. восстановить нормальное положение механической оси нижней конечности можно различными способами.
Какой метод лучше, удобнее, безопаснее?
Общий принцип коррекции деформаций заключается в том, что кость пересекается и сращивается в желаемом положении. Пересечение кости (искусственный перелом) называется остеотомия. Фиксация кости называется остеосинтез. Существуют десятки способов остеотомий и сотни способов остеосинтеза. В современной травматологии и ортопедии для коррекции формы нижних конечностей применяются 3 основных вида остеосинтеза: пластинами, стержнями, аппаратами. В принципе, каждым из этих методов можно изменить положение оси.

Коррекция оси нижней конечности при варусной деформации с помощью пластин

Коррекция оси нижней конечности при варусной деформации с помощью стержней (штифтов)

Коррекция оси нижней конечности при варусной деформации с помощью аппаратов Илизарова
При кажущейся идентичности результатов, каждый их этих методов имеет свои плюсы и минусы, достоинства и недостатки. Есть осложнения, характерные для каждого из этих методов. Расскажем об этом подробнее.
Остеосинтез пластинами.
Забегая вперед, скажем, что основное и практически единственное достоинство пластин заключается в том, что они не видны снаружи. Несмотря на то, что при коррекции деформаций эта операция за рубежом используется довольно часто, она имеет большое количество недостатков, ограничений и осложнений. Сама по себе операция довольно сложная и травматичная, т.е. для выполнения остеотомии и остеосинтеза требуется большой разрез.
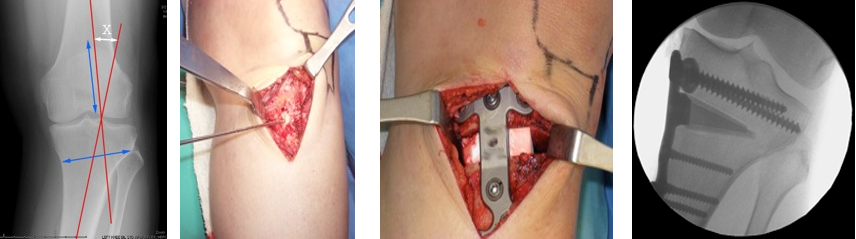
Этапы корригирующей остеотомии и остеосинтеза пластиной
Можно назвать такие осложнения, как: перелом плато большеберцовой кости; повреждение малоберцового нерва; нагноение в области операции; гиперкоррекция или наоборот, недостаточная коррекция; нестабильная фиксация и вторичные смещения; тромбоз глубоких вен и многое другое.

Осложнения остеосинтеза пластинами
Трудно понять причину популярности этой методики. Скорее всего, это имеет исторические корни, традиции зарубежных медицинских школ, заинтересованность в реализации дорогостоящих медицинских изделий и технологий. Кроме того, во многих странах аппарат Илизарова не получил распространения, и ортопеды просто-напросто не могут оценить его достоинства и преимущества.
Остеосинтез стержнями (штифтами)
Эта методика получила наименьшее распространение по сравнению с двумя другими (пластинами и аппаратами). Несомненным достоинством является стабильная фиксация, что позволяет оперировать сразу обе конечности и обеспечивает раннюю функцию и опороспосбность. Суть методики заключается в том, что после предварительного рассверливания костномозгового канала бедренной или большеберцовой кости в него вставляется штифт соответствующего диаметра.

Схема введения, положение штифта внутри кости и рентгенограммы после операции
Несмотря на то, что штифты вводятся через небольшой разрез, нельзя считать эту методику малотравматичной. Существует риск развития серьезных осложнений. Если, допустим, при использовании аппарата Илизарова воспаление или нагноение носит локальный, поверхностный характер и легко излечивается, то при интрамедуллярном остеосинтезе нагноение грозит распространением процесса по всему костномозговому каналу. Также очень сложно добиться симметричной коррекции обеих ног, что имеет важное значение в косметической хирургии.
Учитывая риск развития серьезных осложнений, не хотелось бы рекомендовать эту методику при эстетической коррекции формы ног. Имеется целесообразность применения штифтов при удлинении, когда длительные сроки фиксации аппаратом Илизарова значительно снижают качество жизни пациентов.
Остеосинтез аппаратом Илизарова
Аппарат Илизарова - наиболее распространенный способ коррекции тяжелых и сложных деформаций конечностей. Здесь нет ограничений по величине коррекции или исправлению деформации в других плоскостях. Одновременно с устранение угловой деформации, можно сделать медиализацию, ротацию, устранить подвывих головки малоберцовой кости, а также удлинить ноги. Полная нагрузка на конечности возможна в ближайшие дни после операции.
Основное осложнение, которое встречается при внешнем остеосинтезе - это воспалительные явления в местах выхода спиц. Они не представляют трудностей для лечения. Частота развития спицевого остеомиелита не превышает 1,5 %. Несмотря на то, что в воспалительный процесс уже вовлекается кость, этот процесс носит локальный характер излечивается полностью.
Основной недостаток аппаратов Илизарова - это само их наличие, ограничения в подборе одежды и обуви. Решением этой проблемы является переход от кольцевых опор к монолатеральным мини-фиксаторам, расположенным по передней поверхности голени. Они существенно меньше по объему и не затрудняют полную функцию коленного сустава.

Внешний вид пациента с мини-аппаратом на голени в процессе коррекции деформации голени

Внешний вид пациентки с варусной деформацией обеих голеней с использованием мини-фиксатора
Переход от кольцевых аппаратов Илизарова к мини-фиксаторам целесообразен через 1,5-2 месяца после операции, когда уже появились признаки формирования регенерата в зоне остеотомии. При операциях на обеих конечностях мини-фиксаторы позволяют сомкнуть ноги в области коленных суставов и оценить окончательную форму ног еще до наступления полного сращения.
Представленная выше информация является кратким обзором достоинств и недостатков наиболее распространенных способов коррекции формы ног. На консультации модно получить более подробную информацию и окончательно определиться с выбором метода операции.
Женщина 24 лет. Варусная деформация коленных суставов. Слева - до операции. Справа - после корригирующей остеотомии.
Женщина 21 года. Вальгусная деформация коленных суставов. До и после корригирующей остеотомии.
Мужчина 35 лет. Посттравматическая вальгуснпая деформация правой голени.
Мужчина 19 лет. Вальгусная деформация и рекурвация левой голени.
Мужчина 24 лет. Варусная деформация коленных суставов.
Мужчина 21 года. Варусная деформация голеней.
Женщина 27 лет. Варусная деформация коленных суставов.
Мужчина 26 лет. Варусная деформация + подвывих головок малоберцовых костей.
Деформация ног, или кривые ноги, что это, отчего возникает, к чему приводит и как это можно лечить.
Причин развития деформаций ног на уровне коленного сустава много. Основные из них - это индивидуальные особенности роста и развития, рахит, посттравматические деформации, несостоятельный остеогенез, и появление вторичной деформации на фоне повреждения связочного аппарата коленного сустава или первичного артроза.

За последние 20 лет значительно возрос интерес к корригирующим остеотомиям на уровне коленного сустава. Это связано, во-первых, с желанием уйти от тотального эндопротезирования, или хотя бы максимально его отсрочить, а во-вторых, с поиском возможности сохранения собственного сустава в условиях повреждения внутрисуставных структур - суставного хряща, крестообразных связок, менисков.
Почему же тренд к раннему эндопротезированию коленного сустава существовавший на протяжении последнего десятилетия 20 века изменился?
Эндопротезирование коленного сустава - очень хорошая и технологичная операция, но даже после неё в 20% случаев у людей сохраняется болевой синдром, и они остаются не удовлетворены результатом операции. Через 15-20 лет после первичной операции необходимо делать ревизию, и во многих случаях эта операция технически сложнее и сопровождается большим количеством рисков и осложнений. Поэтому продолжается поиск решений для того чтобы отсрочить или избежать эндопротезирования.
Кому показано проведение операции по коррекции деформации конечностей?
- Лица с изолированным наружным или внутренним остеоартрозом коленного сустава (вальгусная и варусная формы) в возрасте до 65 лет, с полной амплитудой движений, без лишнего веса.
- Деформация без артроза у молодых пациентов. При выраженной деформаций (вальгус\варус) которая в любом случае, через какое то время приведёт к артрозу.
- Посттравматическая деформация (угловая, ротационная, укорочение) например после перелома бедра или голени.
Какие существуют методы исправления деформаций ног?
Основные методы исправления деформации это остеотомии с последующей внутренней или внешней фиксацией. Остеотомии - это искусственные переломы, которые позволяют смещать фрагменты кости относительно друг друга. В случае если деформация угловая, и планируется коррекция в одной плоскости или в двух, возможно использование погружных фиксаторов, таких как пластины с угловой стабильностью и интрамеддулярные штифты. В случае когда планируется исправление угловой деформации, ротации и длины то целесообразно использование аппарата Илизарова или Гексапода.
В нашей стране накоплен самый богатый опыт использования аппарата Илизарова в мире, что неудивительно, учитывая то, что он был придуман и внедрён в практику выдающимся отечественным врачом, учёным и изобретателем Гавриилом Абрамовичем Илизаровым.
Ниже рассмотрим показания, технику выполнения операции и результаты лечения различных деформаций нижних конечностей на клинических примерах.
Для планирования операции по коррекции деформации нижних конечностей вам потребуется сделать рентгенограммы обеих нижних конечностей стоя с нагрузкой весом тела. Это позволит определить расположение анатомических и механических осей, обнаружить вершину деформации, произвести расчёт необходимой коррекции и выбрать оптимальный метод последующей фиксации остеотомии.

Клинические примеры операций по коррекции деформации нижних конечностей с использованием аппарата Илизарова.

Часто встречающаяся ситуация - вальгусная деформация ног + наружная ротация + укорочение левого бедра 2 см. Слева деформация более выражена, поскольку деформированы были и бедро, и голень. Провели двухэтапную коррекцию. 1 этап - левое бедро, 2 этап - обе голени. Genu valgum (в отличие от genu varum) часто обусловлена деформацией бедренных костей. Поэтому для определения объема операции обязательно нужен рентген ног по всей длине.
При такой значительной деформации уже к 50 годам развивается деформирующий артроз коленных суставов преимущественно с вовлечением наружных отделов. Когда деформация прогрессирует, операция по исправлению оси становится уже не настолько эффективна. Кроме того, вальгусное колено намного сложнее в плане эндопротезирования.

Достаточно грубая варусная деформация у девушки 25 лет исправленная при помощи метода Илизарова. У аппаратной методики есть важное преимущество, она позволяет производить коррекцию в любых плоскостях, одновременное увеличение длины, и одновременно проводить вмешательство на обеих нижних конечностях. Аппарат Илизарова можно спрятать под свободными брюками, и ходить без трости или костылей. Подобная операция не только является профилактикой развития в последующем гонартроза с поражением внутренних отделов коленных суставов, но так же значительно влияет на эстетику нижних конечностей, что крайне важно, когда мы говорим о девушках.

Ещё один клинический пример, одновременного исправления угловой, ротационной деформации и укорочения левой голени. Травма за 5 лет до операции в результате падения с 5 этажа, левая голень срослась с грубой варусной деформацией, удлинением и внутренней ротацией, правая нога укоротилась за счёт явлений посттравматического артроза голеностопного сустава. В итоге ноги получились вот такими. Обращало на себя внимание, что деформированная левая голень длиннее правой. При выпрямлении эта разница стала бы еще более заметной. В итоге решили укоротить левую голень и выпрямить её. Резецировали около 5 см берцовых костей и срастили их в прямом положении. Устранили варус и внутреннюю ротацию.

Артемьев Александр Александрович
Доктор медицинских наук, ведущий специалист по проблемам лечения тяжелых переломов и их последствий, реконструктивно-восстановительной и эстетической хирургии конечностей.
Лечение варусной деформации нижних конечностей
Варусная деформация нижних конечностей является достаточно опасной патологией. Чаще всего она встречается у малышей дошкольного возраста и требует обязательного лечения. В противном случае повреждениям будет подвергаться не только измененная стопа, но и голень, и бедро.
Сегодня существуют эффективные методы лечения варусной деформации у детей и взрослых. Необходимо лишь своевременно обратиться к опытным специалистам. Они подберут необходимую технику для проведения терапии на различных стадиях развития дефекта.
Что такое варусные деформации?
Данная патология аппарата характеризуется искривлением сводов стопы и ее оси. Стопа разворачивается во внутреннюю сторону. Это приводит к неравномерному распределению нагрузки при ходьбе и при статичном положении тела. В отличие от врожденной косолапости, дефект может возникать как в первые годы жизни ребенка, так и у взрослых людей под действием различных агрессивных факторов.
Лечение варусной деформации нижних конечностей нужно проводить как можно раньше. В противном случае будут изменяться и голени, они приобретут форму. Страдают при такой патологии и коленные суставы. Они развиваются неравномерно по отношению друг к другу. Таким образом, дефект вносит изменения во всю хрящевую и костную структуру нижних конечностей.
Лечение варусной деформации стопы и голени у детей и взрослых особенно актуально по причине таких возможных последствий, как:
- выраженная отечность конечностей
- развитие мышечной дистрофии
- застой крови в ногах
- варикозное расширение вен
- частое растяжение связок
- защемление нервных окончаний
При патологии пятка человека постоянно располагается неправильно, что может провоцировать нарушение походки. В некоторых случаях на фоне нарушения развивается остеоартроз - заболевание, которое приводит к постепенному разрушению хрящей и костей.
На фоне врожденной или приобретенной в первые годы жизни деформации могут возникнуть задержки в умственном и психическом развитии. Это обусловлено тем, что биологически активные точки на стопе не получают нужной нагрузки. Дети могут столкнуться с трудностями общения со сверстниками, так как они лишены возможностей в подвижных играх. Все это приводит к серьезным последствиям!
Виды и степени деформации
Перед началом лечения варусной деформации стопы обязательно определяются ее вид и степень.
В зависимости от причины патологии выделяют следующие ее типы:
- Статическая. Этот тип обычно возникает при нарушениях осанки, когда нагрузка распределяется неправильно
- Структурная. Такой дефект является результатом неправильного положения таранной кости (формирующей нижнюю часть голеностопного сустава)
- Рахитическая. Такая деформация возникает по причине рахита
- Компенсаторная. Стопа искривляется по причине врожденных нарушений в голеностопном сочленении, деформации большеберцовой кости или укорочения ахиллового сухожилия
- Паралитическая. Патология является следствием таких тяжелых заболеваний, как полиомиелит или энцефалит
- Спастическая. Болезнь развивается как следствие мышечных спазмов и становится причиной не только искривления ступни, но и укорочения конечности
- Травматическая. Дефект является следствием перенесенных разрывов связок, вывихов и иных травм
- Гиперкоррекционная. Деформация возникает при неправильном лечении иных заболеваний стопы
Различают и несколько степеней патологии:
- Легкая. На этой стадии деформация практически незаметна, так как угол наклона пятки не превышает 15 градусов и не визуализируется. Такую патологию невозможно выявить даже очень внимательным мамам детей. Именно поэтому следует регулярно проходить обследование у . Он сразу же заподозрит нарушение и назначит рентгеновское обследование для уточнения диагноза
- Средняя. На этой стадии уже можно заметить нарушения, так как стопа деформируется все больше, развиваются патологические изменения медленно, поэтому заметить их (особенно у детей) все также сложно. Тем не менее, ребенок, как и взрослый, начинает испытывать неприятные симптомы, например, боли при длительном стоянии. Визуально заметными становятся отклонения при ходьбе. Если посмотреть на подошву обуви пациента, можно заметить повышенную стираемость с внешней стороны
- Тяжелая. При такой деформации уже заметны все изменения. Ноги становятся искривленными, зачастую колени просто невозможно свести, так как между ними образуется пространство. Пациенты жалуются на сильную боль
Причины и симптомы деформаций
К основным причинам патологии относят:
- Наследственный фактор
- Врожденные изменения
- Родовые травмы
- Эндокринные заболевания
- Избыточный вес ребенка
- Травмы нижних конечностей в раннем возрасте
- Ослабленный иммунитет
- Рахит вследствие недостатка витамина D
- Неправильный подбор обуви
Важно! До 2 лет диагноз «Варусная деформация стопы» не ставится и лечение не проводится. Это обусловлено тем, что у малышей небольшие отклонения считаются нормой. При формировании суставов и костей они естественным образом устраняются. Терапия назначается после постановки диагноза уже в 2 года и после. Чтобы не пропустить момент, когда норма превратилась в патологию, нужно тщательно следить за ребенком.
О нарушениях у детей обычно свидетельствуют:
- неуверенность походки и неловкие прыжки
- постоянные падения
- трудности при беге и активных играх
- невозможность полностью выпрямить колени
Взрослые могут сталкиваться с проблемами, связанными с:
- неодинаковым положением коленных суставов на разных ногах
- смещением бедра в сторону
- визуально заметными отклонениями наружу средней части голени
- неровной походкой
- косолапостью
- быстрым истиранием обуви с внешнего края
Диагностика
Выявление патологии всегда начинается с простого осмотра. Опытный ортопед способен выявить изменения уже на ранних стадиях.
Для постановки точного диагноза назначаются:
- Рентгенологическое обследование. Такая диагностика позволяет получить снимки стоп в 3 проекциях и сделать выводы о наличии патологии, ее виде и стадии. Также врач сможет определить степень вовлеченности в дефект окружающих мягких тканей
- КТ и МРТ. Эти исследования являются еще более информативными. Благодаря полученным снимкам врач может делать выводы о степени отклонения всех суставов и костей от нормы. Также специалистам доступны сведения о состоянии связок, суставов и мышц. В рамках обследования можно подтвердить или исключить целый ряд заболеваний стоп
Как проводится лечение варусной деформации нижних конечностей?
Методика подбирается индивидуально. При подборе оптимальных способов и схем терапии учитываются:
- степень заболевания
- возраст пациента
- общее состояние
- сопутствующие заболевания
В некоторых случаях ограничиваются профилактическими мерами.
Они подразумевают проведение:
- массажа стоп
- ношения ортопедической обуви
- физиотерапии
- занятий ЛФК
В запущенных случаях зачастую не обойтись без оперативного вмешательства.
Устраняется деформация при помощи остеотомии. При таком вмешательстве выполняются разрезы в костях и устанавливается аппарат Илизарова, который подбирается индивидуально под пациента. Процесс лечения варусных голеней у детей и взрослых является достаточно длительным.
Преимущества обращения в МЕДСИ
- Наличие современного оборудования для диагностики. Благодаря ему комплексное обследование проводится в кратчайшие сроки и позволяет получить точные данные о состоянии сустава
- Опытные врачи. Наши ортопеды обладают всеми необходимыми знаниями и навыками, постоянно их совершенствуя, внедряют новые методики коррекции различных патологий
- Индивидуальный подбор методики лечения варусной деформации стопы и коленного сустава
- Отсутствие очередей. Благодаря этому вам не придется долго ждать и терять время
- Современные операционные и стационар. Они оснащены всем необходимым. В операционных имеется оборудование экспертного класса. Врачами используются специализированные инструменты. В палатах есть необходимая мебель и техника для обеспечения комфорта больных. Пациенты окружаются круглосуточным вниманием персонала
- Возможность для комплексной реабилитации. Восстановление обеспечивается по современным методикам и программам
Если вы планируете лечение варусного искривления стопы и голени у ребенка или взрослого, хотите уточнить стоимость и другие особенности терапии, позвоните .
Читайте также:
- Квантовый ответ на лекарство. Терапевтический эффект лекарств
- Прогноз острого инфаркта миокарда. Стратегия лечения инфаркта миокарда
- Состояние иммунитета и развитие туберкулеза. Иммуносупрессия как причина туберкулеза.
- Мышечная дистрофия Эмери-Дрейфуса у детей. Диагностика и лечение
- Синдром Мариона (Marion)
