Ганглий коленного сустава: атлас фотографий
Обновлено: 18.05.2024
Ганглий — кистозное образование, расположенное вплотную к капсуле сустава или сухожильному влагалищу. Впервые ганглий был описан Гиппократом как «узел, содержащий слизь». Образование выглядит как мешок, заполненный желеобразным, вязким, бесцветным жидкостным содержимым. Ганглий может быть одно- и многокамерным; многокамерное образование образовано множественными мелкими кистами и имеет ножку, однокамерное выглядит как единичная киста. Чаще всего ганглиевые кисты обнаруживаются у женщин в возрасте 20-40 лет, реже у детей до 10 лет. Наиболее типичная локализация ганглия, встречающаяся в 80% случаев, — тыльная поверхность кисти и запястья; реже ганглий возникает в основании пальцев кисти, в области дистальных фаланг пальцев кисти, в области наружной поверхности коленного и голеностопного сустава, а также на тыле стопы.
Точно неизвестны. Существует несколько теорий формирования сухожильного ганглия. Согласно травматической теории причиной возникновения ганглия является повреждение сустава с последующим образованием маленьких кист и объединение их в единое образование большего размера. Это наиболее правдоподобная теория: ганглий возникает вследствие дефекта капсулы сустава или сухожильного влагалища и пролабирования тканей кнаружи.
Ганглий не является истинной кистой, т. к. не имеет эпителиальной выстилки. Его стенка состоит из тонкого слоя соединительной ткани, а содержимым является муцинозная жидкость, содержащая гилауроновую кислоту и иные мукополисахариды. Кроме сухожилий и суставной капсулы ганглий может располагаться в мышцах, менисках, нервах и костях.
Наличие объемного образования мягкой консистенции, размером 1-3 см, в наиболее типичных местах, перечисленных выше. Размер образования может меняться: ганглий увеличивается в размерах, затем практически полностью исчезает, затем появляется вновь. Большинство ганглиевых кист приводят к хронической боли, усиливающейся при движениях в суставе, но в 35% случаев видимый и пальпируемый ганглий протекает бессимптомно. Если ганглий (в области кисти) прилежит к сухожилию, возможно снижение силы соответствующего пальца.
Во многих случаях для установления диагноза достаточно внешнего осмотра и пальпации. Другой метод диагностики, позволяющий дифференцировать кистозный и мягкотканный компонент в ганглии — УЗИ, которая также может использоваться для контроля при выполнении аспирационной биопсии. МРТ используется для оценки мягких тканей вблизи кисты, для обнаружения признаков ее разрыва. Рентгеновское исследование показано лишь для оценки подлежащих костей и позволяет исключить их деструктивные изменения и опухоли, например, остеохондрому, которую можно ошибочно принять за ганглий.
Общие признаки сухожильного ганглия: объемное образование округлой, вытянутой формы, в виде «слезы» или «сосиски», с ровными краями, хорошо отграниченное от окружающих тканей, прилежащее к сухожильному влагалищу или суставной капсуле, часто многокамерное, во многих случаях имеющее узкую шейку, протягивающуюся к суставу.
Как выглядит ганглиевая киста на МРТ? Это одно- или многокамерное кистозное образование с равномерно гипоинтенсивным сигналом на Т1 ВИ, гиперинтенсивным сигналом на Т2 ВИ и STIR, накапливающее контраст на основе гадолиния в виде «ободка». В некоторых случаях обнаруживается также повреждение сухожилия вблизи кисты.

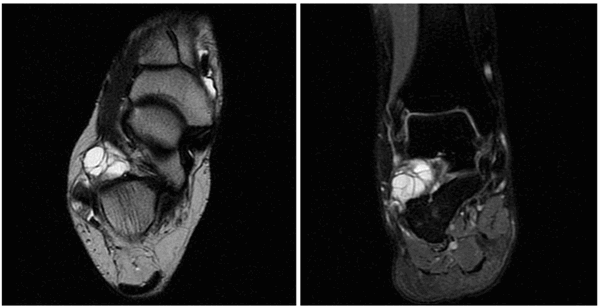
На УЗИ ганглий выглядит как одно- или многокамерное образование с тонким «ободком» и множественными перегородками, чаще всего анэхогенное, реже с эхогенными включениями. Может обнаруживаться также акустическое усиление. Для поиска кровотока в образовании и признаков, позволяющих отличить ганглий от опухоли, используется цветовая или энергетическая допплерография. Ультрасонография, допплерография, МРТ — наилучшие методы визуализации сухожильного ганглия.

Ганглий нужно отличать от расширенных карманов синовиальной оболочки, опухолей оболочки нервов, гигантоклеточной опухоли сухожильного влагалища и пигментного ворсинчато-узлового синовита, ревматоидного артрита, артериовенозной мальформации.
Во многих случаях сухожильные ганглии исчезают самопроизвольно без лечения. При длительном течении и болевой симптоматике используют различные варианты ведения пациента. Нехирургическое лечение заключается в иммобилизации и ограничении двигательной активности — в некоторых случаях этого достаточно, чтобы киста самостоятельно разрешилась. При длительно существующих ганглиях, обуславливающих симптоматику, выполняется резекция кисты или аспирация ее содержимого. При аспирации из кисты при помощи иглы удаляется жидкость, а в ее полость вводится противовоспалительный препарат (стероидные гормоны). Частота возникновения рецидива после аспирации высока и достигает 50%. Хирургическое лечение заключается в удалении кисты и восстановлении целостности сухожилия или капсулы сустава. Частота возникновения рецидива после операции гораздо ниже, поэтому хирургический метод лечения предпочтительнее.
В ряде случаев, даже пройдя всевозможные обследования — УЗИ, МРТ или КТ — пациент сталкивается с сомнениями врачей в диагнозе, противоречивостью или неоднозначностью трактовки найденных изменений. Не все рентгенологи и радиологи хорошо владеют данной тематикой, и не каждый в подробностях разбирается в лучевых признаках сухожильных ганглиев и способен правильно распознать сухожильный ганглий или другие варианты кист. В итоге диагноз может оказаться неточным или неверным.
Палец - сухожильный ганглий, B-режим

[EN] Эхограмма №685: Сухожильный ганглий на пальце в B-режиме.
Изображение получено с помощью УЗ сканера RS80 (есть в продаже).
Публикации по теме
Эхография патологии коленного сустава. Ультразвуковое исследование играет большую роль в диагностике послеоперационных осложнений мягких тканей в области эндопротеза коленного сустава и воспалительных явлений в месте перелома. Своевременная правильная диагностика и оперативное лечение позволяют предупредить развитие дегенеративно-дистрофических изменений в коленном суставе. При анализе результатов УЗИ мягких тканей опорнодвигательного аппарата все больные в соответствии с клиническим диагнозом были разделены на три подгруппы: с повреждениями мениска - 465 человек, с повреждениями связочного аппарата (медиальные и латеральные связки) - 269 человек, с патологией надколенника и собственной связки - 82 человека.
Ультрасонография повреждений ротаторной манжеты. Болевой синдром в плечевом суставе, как и боли в коленом суставе, встречается довольно часто среди ортопедических заболеваний, не связанных с травмой. Описано множество специфических синдромов, которые можно различить при тщательном сборе анамнеза и при исследовании. Один из них - болевой синдром в области переднего отдела плечевого сустава. Было обследовано 100 плечевых суставов с болевым синдромом у 98 пациентов - 54 женщины и 44 мужчины, возраст которых колебался от 14 до 82 лет. Ультрасонографию суставов выполняли больным до операции с последующим проведением артроскопии.
Гигрома ( Киста синовиальной сумки , Синовиальная киста , Сухожильный ганглий )
Гигрома - это осумкованное опухолевидное образование, наполненное серозно-фибринозной или серозно-слизистой жидкостью. Располагается рядом с суставами или сухожильными влагалищами. Небольшие гигромы обычно не причиняют никаких неудобств, кроме эстетических. При их увеличении или расположении рядом с нервами появляются боли; в некоторых случаях возможно нарушение чувствительности. Патология диагностируется с учетом данных анамнеза и физикального осмотра. Консервативная терапия малоэффективна, рекомендуется хирургическое лечение - удаление гигромы.
МКБ-10


Общие сведения
Гигрома (от греч. hygros - жидкий, oma - опухоль ) - доброкачественная кистозная опухоль, состоящая из плотной стенки, образованной соединительной тканью, и вязкого содержимого. Содержимое по виду напоминает прозрачное или желтоватое желе, а по характеру представляет собой серозную жидкость с примесью слизи или фибрина. Гигромы связаны с суставами или сухожильными влагалищами и располагаются поблизости от них. В зависимости от локализации могут быть либо мягкими, эластичными, либо твердыми, по плотности напоминающими кость или хрящ.
Гигромы составляют примерно 50% от всех доброкачественных опухолей лучезапястного сустава. Прогноз при гигромах благоприятный, однако, риск развития рецидивов достаточно высок по сравнению с другими видами доброкачественных опухолей. У женщин гигромы наблюдаются почти в три раза чаще, чем у мужчин. При этом подавляющая часть случаев их возникновения приходится на молодой возраст - от 20 до 30 лет. У детей и пожилых людей гигромы развиваются достаточно редко.

Причины гигромы
Причины развития патологии до конца не выяснены. В травматологии и ортопедии предполагается, что гигрома возникает под действием нескольких факторов. Установлено, что такие образования чаще появляются у кровных родственников, то есть, имеет место наследственная предрасположенность. Чуть более, чем в 30% случаев, возникновению гигромы предшествует однократная травма. Многие исследователи считают, что существует связь между развитием гигромы и повторной травматизацией или постоянной высокой нагрузкой на сустав или сухожилие.
Теоретически гигрома может появиться в любом месте, где есть соединительная ткань. Однако на практике гигромы обычно возникают в области дистальных отделов конечностей. Первое место по распространенности занимают гигромы на тыльной поверхности лучезапястного сустава. Реже встречаются гигромы на ладонной поверхности лучезапястного сустава, на кисти и пальцах, а также на стопе и голеностопном суставе.
Патанатомия
Широко распространена точка зрения, что гигрома представляет собой обычное выпячивание неизмененной суставной капсулы или сухожильного влагалища с последующим ущемлением перешейка и образованием отдельно расположенного опухолевидного образования. Это не совсем верно.
Гигромы действительно связаны с суставами и сухожильными влагалищами, а их капсула состоит из соединительной ткани. Но есть и различия: клетки капсулы гигромы дегенеративно изменены. Предполагается, что первопричиной развития такой кисты является метаплазия (перерождение) клеток соединительной ткани. При этом возникает два вида клеток: одни (веретенообразные) образуют капсулу, другие (сферические) наполняются жидкостью, которая затем опорожняется в межклеточное пространство.
Именно поэтому консервативное лечение гигромы не обеспечивает желаемого результата, а после операций наблюдается достаточно высокий процент рецидивов. Если в области поражения остается хотя бы небольшой участок дегенеративно измененной ткани, ее клетки начинают размножаться, и болезнь рецидивирует.
Симптомы гигромы
Вначале в области сустава или сухожильного влагалища возникает небольшая локализованная опухоль, как правило, четко заметная под кожей. Обычно гигромы бывают одиночными, но в отдельных случаях наблюдается одновременное или почти одновременное возникновение нескольких гигром. Встречаются как совсем мягкие, эластичные, так и твердые опухолевидные образования. Во всех случаях гигрома четко отграничена. Ее основание плотно связано с подлежащими тканями, а остальные поверхности подвижны и не спаяны с кожей и подкожной клетчаткой. Кожа над гигромой свободно смещается.
При давлении на область гигромы возникает острая боль. В отсутствие давления симптомы могут различаться и зависят от размера опухоли и ее расположения (например, соседства с нервами). Возможны постоянные тупые боли, иррадиирующие боли или боли, появляющиеся только после интенсивной нагрузки. Примерно в 35% случаев гигрома протекает бессимптомно. Достаточно редко, когда гигрома расположена под связкой, она может долгое время оставаться незамеченной. В таких случаях пациенты обращаются к врачу из-за болей и неприятных ощущений при сгибании кисти или попытке обхватить рукой какой-то предмет.
Кожа над гигромой может как оставаться неизмененной, так и грубеть, приобретать красноватый оттенок и шелушиться. После активных движений гигрома может немного увеличиваться, а затем в покое снова уменьшаться. Возможен как медленный, почти незаметный рост, так и быстрое увеличение. Обычно размер опухоли не превышает 3 см, однако в отдельных случаях гигромы достигают 6 см в диаметре. Самостоятельное рассасывание или самопроизвольное вскрытие невозможно. При этом гигромы никогда не перерождаются в рак, прогноз при них благоприятный.
Отдельные виды гигром
Гигромы в области лучезапястного сустава обычно возникают на тыльной стороне, по боковой или передней поверхности, в области тыльной поперечной связки. Как правило, они хорошо заметны под кожей. При расположении под связкой опухолевидное образование иногда становится видимым только при сильном сгибании кисти. Большинство таких гигром протекает бессимптомно и лишь у некоторых пациентов возникает незначительная боль или неприятные ощущения при движениях. Реже гигромы появляются на ладонной поверхности лучезапястного сустава, почти в центре, чуть ближе к лучевой стороне (стороне большого пальца). По консистенции могут быть мягкими или плотноэластичными.
На тыльной стороне пальцев гигромы обычно возникают в основании дистальной фаланги или межфалангового сустава. Кожа над ними натягивается и истончается. Под кожей определяется небольшое плотное, округлое, безболезненное образование. Боли появляются только в отдельных случаях (например, при ушибе).
На ладонной стороне пальцев гигромы образуются из сухожильных влагалищ сгибателей. Они крупнее гигром, расположенных на тыльной стороне, и нередко занимают одну или две фаланги. По мере роста гигрома начинает давить на многочисленные нервные волокна в тканях ладонной поверхности пальца и нервы, расположенные по его боковым поверхностям, поэтому при такой локализации часто наблюдаются сильные боли, по своему характеру напоминающие невралгию. Иногда при пальпации гигромы выявляется флюктуация. Реже гигромы возникают у основания пальцев. В этом отделе они мелкие, величиной с булавочную головку, болезненные при надавливании.
В дистальной (удаленной от центра) части ладони гигромы также возникают из сухожильных влагалищ сгибателей. Они отличаются небольшим размером и высокой плотностью, поэтому при осмотре их иногда путают с хрящевыми или костными образованиями. В покое обычно безболезненны. Боль появляется при попытке крепко обхватить твердый предмет, что может мешать профессиональной деятельности и доставлять неудобства в быту.
На нижней конечности гигромы обычно появляются в области стопы (на тыльной поверхности плюсны или пальцев) или на передне-наружной поверхности голеностопного сустава. Как правило, они безболезненны. Боли и воспаление могут возникать при натирании гигромы обувью. В отдельных случаях болевой синдром появляется из-за давления гигромы на расположенный поблизости нерв.
Диагностика
Дифференциальная диагностика гигромы проводится с другими доброкачественными опухолями и опухолевидными образованиями мягких тканей (липомами, атеромами, эпителиальными травматическими кистами и т. д.) с учетом характерного места расположения, консистенции опухоли и жалоб больного. Гигромы в области ладони иногда приходится дифференцировать с костными и хрящевыми опухолями.

Лечение гигромы
Консервативное лечение
Лечением патологии занимаются хирурги и травматологи-ортопеды. В прошлом гигрому пытались лечить раздавливанием или разминанием. Ряд врачей практиковали пункции, иногда - с одновременным введением энзимов или склерозирующих препаратов в полость гигромы. Применялось также физиолечение, лечебные грязи, повязки с различными мазями и пр. Некоторые клиники используют перечисленные методики до сих пор, однако эффективность такой терапии нельзя назвать удовлетворительной.
Хирургическое лечение
- Боль при движениях или в покое.
- Ограничение объема движений в суставе.
- Неэстетичный внешний вид.
- Быстрый рост образования.
Особенно рекомендовано хирургическое вмешательство при быстром росте гигромы, поскольку иссечение крупного образования сопряжено с рядом трудностей. Гигромы нередко располагаются рядом с нервами, сосудами и связками. Из-за роста опухоли эти образования начинают смещаться, и ее выделение становится более трудоемким. Иногда хирургическое вмешательство выполняют в амбулаторных условиях. Однако во время операции возможно вскрытие сухожильного влагалища или сустава, поэтому пациентов лучше госпитализировать.
Операция обычно проводится под местным обезболиванием. Конечность обескровливают, накладывая резиновый жгут выше разреза. Обескровливание и введение анестетика в мягкие ткани вокруг гигромы позволяет четче обозначить границу между опухолевидным образованием и здоровыми тканями. При сложной локализации гигромы и образованиях большого размера возможно использование наркоза или проводниковой анестезии. В процессе операции очень важно выделить и иссечь гигрому так, чтобы в области разреза не осталось даже небольших участков измененной ткани. В противном случае гигрома может рецидивировать.
Опухолевидное образование иссекают, уделяя особое внимание его основанию. Внимательно осматривают окружающие ткани, при обнаружении выделяют и удаляют маленькие кисты. Полость промывают, ушивают и дренируют рану резиновым выпускником. На область раны накладывают давящую повязку. Конечность обычно фиксируют гипсовой лонгетой. Иммобилизация особенно показана при больших гигромах в области суставов, а также при гигромах в области пальцев и кисти. Выпускник удаляют через 1-2 суток с момента операции. Швы снимают на 7-10 сутки.
В последние годы наряду с классической хирургической методикой иссечения гигромы многие клиники практикуют ее эндоскопическое удаление. Преимуществами данного способа лечения являются небольшой разрез, меньшая травматизация тканей и более быстрое восстановление после операции.
2. Рецидивирующая гигрома (сухожильный ганглий) - диагностика и лечение/ Анохин А.А., Анохин П.А.// Медицинские и фармацевтические науки - 2013 - №3
Ганглий
Сухожильный ганглий (гигрома) представляет собой доброкачественное, опухолевое, кистообразное новообразование, возникает в области сухожильных влагалищ или суставов.
Чаще всего сухожильный ганглий образуется на тыльной стороне кисти, но также довольно часты случаи гигромы коленного сустава, реже на тыльной стороне стопы. Не зафиксировано ни одного случая перерождения ганглия в злокачественную опухоль.
Сухожильный ганглий не считается опасным, но он может вызывать боли при работе сухожилия и часто становится достаточно заметным визуально, а в запущенных стадиях начинается сдавливание сосудов, что приводит к застою крови в венах и болям. При пальпации ганглий определяется, как опухолевидное, округлое и малоподвижное образование, обладающее четкими границами. Возникает в районе сустава и отличается твердо-эластичной консистенцией.
В большинстве случаев причинами возникновения и развития сухожильного ганглия является постоянное воздействие (например, трение или давление) на определенную область, именно поэтому эту болезнь часто называют профессиональным заболеванием.
В сущности гигрома является дегенеративной синовиальной кистой. Итак, сухожильный ганглий симптомы, лечение и все что нужно знать об этой болезни.
Ганглий обладает соединительнотканной капсулой, нередко она многослойна. Внутри капсула состоит из полостей, которых может быть несколько или всего одна. В данных полостях находится загустевшая синовиальная жидкость.
- Клапан - в месте соединения капсулы гигромы и материнской оболочки образуется клапан. Когда давление в родительской полости увеличивается посредством нагрузок или травмы, синовиальная жидкость начинает затекать в полости ганглия, однако не отходит назад, так как блокируется клапаном.
- Соустье - полости сухожильного ганглия имеют соустье вместе соединения с сухожильным влагалищем или суставом. В таких случаях жидкость из гигромы, время от времени, изливается и наполняет материнскую полость.
- Изолированная - в этом случае полость ганглия полностью изолирована и отделена от материнской оболочки. Но все еще имеет с ней место сращения.
Обычно диагноз выставляется на основании анамнеза и характерных клинических проявлений. Для исключения костно-суставной патологии может быть назначена рентгенография. В сомнительных случаях выполняют УЗИ, магнитно-резонансную томографию или пункцию ганглия.
Консервативное лечение: Когда ганглий еще невелик, может применяться метод его механического раздавливания. Это очень болезненная процедура, которая к тому же щедра на рецидивы. Дело в том, что при раздавливании жидкость, находящаяся в полостях ганглия, может изливаться в окружающие ткани. Иногда могут начаться воспалительные реакции или даже нагноение. А поврежденная оболочка, через какой-то промежуток времени может восстановиться и тогда скорей всего возникнет новый ганглий. В официальной медицине данный метод почти не применяется с 80-х годов прошлого века из-за своей жестокости, болезненности и малоэффективности.
Еще один способ консервативного лечения это пункция ганглия, этот метод применяется не только в лечебных целях (когда по каким-то причинам нет возможности сделать операцию), так и для диагностики (содержимое ганглия берут на исследования).
Для лечения из ганглия откачивается жидкость, затем полость наполняется специализированными препаратами, которые способствуют склерозированию капсулы ганглия. После этого на место, где находится ганглий накладывают повязку и гипс для иммобилизации конечности на неделю. Иммобилизация важна, чтобы снизить выработку синовиальной жидкости.
Хирургическое лечение: когда консервативные методы оказываются неэффективны, а ганглий причиняет боль, растет или же слишком выделяется, то остается только хирургическое вмешательство - бурсэктомия.
При этой операции синовиальная сумка полностью разрезается, затем проводится удаление сухожильного ганглия и всех его оболочек. Операцию можно проводить под местной анестезией, амбулаторно. Обезболивающее средство вводится вокруг места образования ганглия и на всю операцию уходит не больше получаса.
Однако, к сожалению, невозможно провести полное и адекватное удаление ганглия при амбулаторной операции, так как внутри тканей сохраниться болевая чувствительность. Лучше всего, если операция будет проведена под общим наркозом, тогда произойдет полное выключение чувствительности тканей. После операции место, где был ганглий, скрепляется швами и в большинстве случаев заживает всего за 10 или 12 дней.
Очень важно чтобы после операции по удалению сухожильного ганглия, прооперированный участок конечности был твердо зафиксирован, с помощью гипсовой лонгеты, которую снимают через 2-3 недели. Пока рубец формируется, нельзя допускать движений конечности в области, где был ганглий, иначе возникнет риск рецидива.
Читайте также:
