Болезнь Крона (терминальный илеит) - причины, признаки, лечение
Обновлено: 04.05.2024
Болезнь Крона у детей - хроническое неспецифическое гранулематозное воспалительное заболевание пищеварительного тракта с преимущественной локализацией очагов воспаления в тонком кишечнике. Основные симптомы - боли в животе и диарея. В периоды обострения присутствуют общие признаки воспаления (лихорадка, слабость). Болезнь Крона у детей приводит к отставанию в развитии и другим проявлениям мальабсорбции. Характерно образование свищей, фистул, развитие кишечной обструкции. Диагностируется клинически, подтверждается по результатам комплексного инструментального обследования. Лечение направлено на достижение и сохранение ремиссии.

Общие сведения
Болезнь Крона у детей часто называют терминальным илеитом, поскольку именно такая локализация очагов воспаления наиболее характерна для данного заболевания. Частота встречаемости в популяции не превышает 0,1%. Чаще диагностируется в подростковом возрасте. Актуальность болезни Крона в педиатрии очень высока. Это связано с хроническим течением патологии, по этой причине вся проводимая терапия является паллиативной. Кроме того, в настоящее время причины развития заболевания остаются неясными, поэтому проведение профилактических мероприятий невозможно. Значительно снижается качество и продолжительность жизни, болезнь Крона у детей вносит свой вклад в структуру детской смертности и инвалидности.
Причины и классификация болезни Крона у детей
Этиология заболевания в настоящее время продолжает изучаться. Определенная роль отводится бактериям и вирусам, лекарственным препаратам, особенностям строения и функционирования кишечника. Наряду с генетической предрасположенностью, все перечисленные факторы способны запустить острое воспаление в кишечнике с развитием гранулем в подслизистом слое, характерных для болезни Крона у детей и взрослых. У пациентов отмечается дисбаланс цитокиновой регуляции с преобладанием провоспалительных цитокинов. Проницаемость стенки кишечника повышена, что способствует значительному усилению антигенной нагрузки на организм.
Болезнь Крона у детей может поражать все отделы пищеварительного тракта. По локализации выделяют терминальный илеит (встречается наиболее часто), колит, илеоколит, поражение аноректальной области, верхних отделов ЖКТ. Также возможны смешанные формы. Анатомически различают фистулообразующую, стриктурообразующую и воспалительно-инфильтративную формы. В первом случае клинические проявления связаны с образованием свищей. Во втором случае болезнь Крона у детей проявляется симптомами кишечной непроходимости и близкого к ней состояния, обусловленного стенозом просвета кишечника. В клинике воспалительно-инфильтративной формы заболевания преобладают нарушения стула, лихорадка, симптомы мальабсорбции, связанное с этим отставание в развитии и снижение веса.
Симптомы болезни Крона у детей
Для заболевания характерно волнообразное течение с чередованием периодов обострения и ремиссии, чаще малосимптомной, реже встречаются периоды полного отсутствия клинических признаков. Существуют типичные кишечные и внекишечные проявления болезни Крона у детей. Самые частые симптомы со стороны ЖКТ, встречающиеся практически у всех пациентов, - диарея и боли в животе. Боли схваткообразные, их интенсивность, как правило, незначительна. При локализации очагов воспаления в желудке и пищеводе присутствует чувство тяжести, тошнота, рвота. По мере прогрессирования болезни Крона у детей к болям может присоединяться вздутие живота. Тенезмы встречаются редко.
Диарея также является одним из основных симптомов. Заболевание может начинаться именно с изменений стула. Частота испражнений различна, имеется связь с расположением очагов гранулематозного воспаления - чем выше локализуется поражение ЖКТ, тем более выражена диарея. Редко в стуле встречается кровь в незначительных количествах (обычно в фазу обострения с образованием язв-трещин). Длительная диарея при болезни Крона у детей сопровождается симптомами мальабсорбции. У ребенка отмечается дефицит жирорастворимых витаминов (A, D, E), кальция, железа и других микронутриентов. Этим обусловлено отставание в физическом развитии. Воспаление проявляется лихорадкой, общей слабостью, потерей массы тела. Наиболее частыми внекишечными проявлениями считаются артралгии, афтозный стоматит, сакроилеит, узловатая эритема, иридоциклит и др.
Диагностика болезни Крона у детей
Отдельные признаки заболевания характерны для множества других патологий кишечника. Кроме того, болезнь Крона у детей встречается редко, что в совокупности с неспецифичной симптоматикой является причиной трудностей в диагностике заболевания. Клинически заподозрить болезнь Крона педиатр может по наличию диареи и болевого синдрома, для которых не находится других объяснений. Указывать на диагноз также могут отставание в развитии, снижение веса, наличие воспалительных заболеваний кишечника у родственников. Для исключения других нозологий проводится комплекс инструментальных методов обследования.
Обзорная рентгенография органов брюшной полости выполняется с двойным контрастированием. Это позволяет оценить просвет кишечника, его ширину и строение. Так, часто удается визуализировать участки воспаления по типу «булыжной мостовой». Подобный рисунок встречается только при данном заболевании и обусловлен множеством пересекающихся трещин стенки кишечника. Болезнь Крона у детей часто проявляется свищами (наружными и внутренними) что также можно обнаружить рентгенологически либо заметить при осмотре, если свищ открывается на кожу. При заболевании часто встречается перианальная локализация свищей, а также другие патологии в данной области: трещины, язвы, параректальные инфильтраты.
Проводится ирригоскопия. Для исключения патологий толстого кишечника осуществляется ректороманоскопия с биопсией. Даже при отсутствии гранулем признаки воспаления, характерные для болезни Крона у детей, часто обнаруживаются гистологически. Колоноскопия, как и ректороманоскопия, позволяет визуализировать слизистую оболочку кишечника, которая может иметь вид «стеганого одеяла» в фазу инфильтрации и «булыжной мостовой» в фазу язв-трещин. Можно заметить отдельные эрозии и участки необратимого стеноза. Общие анализы крови подтверждают ускорение СОЭ и другие признаки воспаления. Обязательно исследование кала для выявления других причин диареи.
Лечение, прогноз и профилактика болезни Крона у детей
Терапевтические мероприятия направлены на достижение и удержание ремиссии. Показана специальная диета. Целью является повышение усвояемости нутриентов для нормального физического развития ребенка. Назначаются специальные высокомолекулярные смеси. Аминосалицилаты - основная группа препаратов в медикаментозном лечении болезни Крона у детей. Проводится противовоспалительная терапия с использованием кортикостероидов, в том числе средств местного действия в тонком кишечнике. Одним из относительно новых методов является применение биологических препаратов, в частности, ингибиторов ФНОα.
Иногда в лечении болезни Крона у детей применяются цитостатики. При наличии кишечных осложнений показаны антибиотики. Хирургическое лечение обязательно в случае развития кишечной непроходимости, свищей, абсцессов кишечника. Показанием к операции является также неэффективность методов консервативной терапии. Резекция части кишечника проводится только в крайних случаях и выполняется максимально щадящим образом. Часто это приводит к удержанию ремиссии, однако воспалительный процесс неизбежно возобновляется в другом отделе ЖКТ. В послеоперационном периоде осуществляется курсовое лечение кортикостероидами и антибиотиками.
Профилактика болезни Крона у детей заключается в рациональном питании, соответствующем возрасту ребенка, предупреждении и своевременном лечении воспалительных кишечных инфекций, паразитарных и других заболеваний пищеварительного тракта. Прогноз для жизни зависит от тяжести течения и наличия осложнений. Возможны длительные ремиссии, однако нужно понимать, что болезнь Крона у детей является хроническим заболеванием, поэтому прогноз для выздоровления всегда неблагоприятный. Необходимо консультирование родителей, информирование по возможным способам облегчения симптомов и улучшения качества жизни ребенка.
Илеит
Илеит - это острое либо хроническое воспаление подвздошной кишки (дистального отдела тонкого кишечника). Проявляется диспепсическими расстройствами, болями в животе, повышением температуры до субфебрильных цифр, слабостью и недомоганием. Для подтверждения диагноза необходимо провести общий анализ крови, бактериологический и клинический анализы кала, рентгенологическое исследование кишечника с контрастированием. Бактериальные илеиты требуют применения антибиотиков, всем пациентам назначают специальную диету, энтеросорбенты и вяжущие средства, ферменты, корректоры кишечной моторики, пробиотики и мультивитамины.
Илеит - достаточно распространенное заболевание, обычно сочетающееся с воспалительным процессом в других отделах кишечника (дуоденитом, еюнитом, тифлитом и т. д.). Патология поражает преимущественно молодых людей от 20 до 40 лет, несколько чаще встречается у мужчин. У жителей крупных городов и мегаполисов илеит встречается в два раза чаще, чем у сельского населения.
Специалистами в сфере современной гастроэнтерологии было установлено, что боли в правой подвздошной области в 70% случаев являются признаком хронического илеита (чаще всего иерсиниозного). Хронический илеит составляет примерно 6% от всех воспалительных заболеваний кишечника. Актуальность проблемы илеита заключается в том, что подвздошная кишка практически недоступна для эндоскопических методов исследования, а клинически илеит проявляется только неспецифическими симптомами, что является причиной гиподиагностики и ошибочной тактики лечения.
Причины илеита
Патология может развиться остро, а может иметь хроническое рецидивирующее течение. Острые илеиты более характерны для детей, часто имеют бактериальную или вирусную природу. Хроническое течение более распространено у взрослых. Наиболее частой инфекционной причиной заболевания служит инвазия иерсиний, реже воспалительный процесс в подвздошной кишке инициируется сальмонеллами, стафилококками, кишечной палочкой. Острый вирусный илеит может вызываться ротавирусами, энтеровирусами. Глистные инвазии, лямблиоз обычно приводят к развитию хронического илеита.
Существуют и общие причины, которые могут способствовать возникновению как острого, так и хронического воспаления подвздошной кишки. К ним относят аллергические реакции организма, вредные привычки (курение, алкоголизм), неправильный режим питания (употребление большого количества экстрактивной, жирной, острой пищи), отравление ядами, тяжелыми металлами и химическими реагентами. Провоцировать патологию может прием некоторых медикаментов, наследственная предрасположенность (ферментопатии), операции на кишечнике.
Чаще всего хронический воспалительный процесс развивается у пациентов, ведущих малоподвижный образ жизни, злоупотребляющих жирной пищей и алкоголем, имеющих спайки в брюшной полости и сопутствующие заболевания органов пищеварения (хронический панкреатит, желчнокаменную болезнь и др.). Илеит может выступать одним из проявлений туберкулеза, иерсиниоза, брюшного тифа, болезни Крона, язвенного колита.
Классификация
По локализации процесса выделяют изолированный илеит или сочетающийся с воспалительным процессом в желудке, других отделах тонкого кишечника, толстой кишке, а также с тотальным поражением всего кишечника. По причине возникновения заболевание может быть паразитарным, инфекционным, медикаментозным, алиментарным, токсическим, ферментативным, послеоперационным.
Илеит может быть первичным и вторичным, возникшим на фоне другой патологии пищеварительного тракта. По ферментативной активности илеиты бывают атрофическими и неатрофическими. По течению выделяют легкую форму, среднетяжелую и тяжелую, протекающую с осложнениями или без. Также особо отмечают такие стадии патологии, как обострение, полная и неполная ремиссия.
Симптомы илеита
Острый процесс отличается бурной манифестацией симптоматики, а в будущем - быстрым выздоровлением, иногда самопроизвольным (без лечения). Для него характерны боли в правой подвздошной области, урчание и вздутие живота, жидкий стул до 20 раз в сутки. Пациента беспокоят тошнота и рвота, повышение температуры до 39°С, головные боли и слабость. Тяжелая диспепсия может приводить к выраженному обезвоживанию, несвоевременно оказанная помощь при эксикозе - к развитию гиповолемического шока, судорог, нарушений свертывающей системы крови.
Для хронического илеита характерно постепенное начало заболевания, умеренная выраженность симптомов. Пациенты предъявляют жалобы на умеренные боли в правой подвздошной области и вокруг пупка, урчание и вздутие живота, появление водянистого желтоватого стула с примесью непереваренной пищи сразу после еды. Акт дефекации не приносит облегчения, а может провоцировать усиление болей, коллапс. Из-за нарушения всасывания питательных веществ, витаминов и минералов отмечается постепенное снижение веса, гиповитаминоз, остеопороз.
Диагностика
В диагностике большое значение придается лабораторным методам исследования, так как дистальный отдел тонкой кишки практически недоступен для осмотра с помощью эндоскопа. Производят общий анализ крови - в нем могут быть выявлены воспалительные изменения (лейкоцитоз, сдвиг лейкоформулы влево, повышение СОЭ). Назначается вирусологическое и бактериологическое исследование кала, в копрограмме определяется большое количество непереваренных пищевых волокон, углеводов, снижение ферментативной активности.
Обязательно выполняется анализ кала на скрытую кровь, так как хронические кровотечения довольно часто осложняют течение илеита. В биохимическом анализе крови отмечается недостаточность белка и микроэлементов. Информативным методом диагностики является рентгенография пассажа бария по тонкому кишечнику - во время исследования можно выявить нарушения моторики кишечника, динамическую кишечную непроходимость. На снимках могут быть выявлены участки спазма подвздошной кишки, свищи и стриктуры. Патологические изменения кишечной стенки приводят к нарушению пассажа кишечного содержимого, что может проявляться клиникой непроходимости кишечника.
Консультация врача-эндоскописта поможет диагностировать сопутствующую патологию пищеварительного тракта; ЭГДС проводится для исключения гастрита, воспаления начальных отделов тонкого кишечника. УЗИ органов брюшной полости выполняется при наличии подозрения на желчнокаменную болезнь, панкреатит. Также УЗИ позволит оценить состояние кишечной стенки, наличие выпота в брюшной полости (асцита). МСКТ брюшной полости дает возможность комплексной оценки состояния всех внутренних органов, выработки правильной тактики лечения.
Илеит следует дифференцировать с другими заболеваниями, протекающими с диареей: тиреотоксикозом, неспецифическим язвенным колитом, тиреотоксикозом синдромом раздраженного кишечника, болезнью Аддисона.
Лечение илеита
Всем пациентам с подозрением на воспалительный процесс в области подвздошной кишки показана консультация гастроэнтеролога. Специалист сможет дифференцировать жалобы, выявить закономерности течения заболевания, выработать правильную тактику диагностического поиска и терапии. При наличии острого инфекционного илеита в лечении обязательно принимает участие инфекционист. Лечение острых илеитов осуществляется только в стационаре. При верифицированном бактериальном генезе илеита (после определения чувствительности выделенной микрофлоры к антибиотикам) назначается антибактериальная терапия.
Обязательным компонентом лечения является диета - пища должна быть механически, химически и термически щадящей, легкоусваиваемой и богатой витаминами. При наличии упорной рвоты и диареи назначается инфузионная терапия растворами глюкозы, солевыми растворами. Для нормализации усваивания пищи обязательно назначают ферментные препараты. Если сохраняется диарея, рекомендуют прием вяжущих средств, сорбентов, рисового отвара. Важной составляющей терапии илеита служат витамины и пробиотики.
Тактика лечения хронических илеитов несколько иная. Назначается щадящая диета, содержащая молочно-кислую продукцию, небольшое количество грубых пищевых волокон, исключающая прием острых, жареных и жирных блюд. В меню включается достаточное количество белка, витаминов и минералов. Принимать пищу желательно 4-5 раз в день, маленькими порциями. При верификации наследственной ферментопатии такая диета соблюдается пожизненно. Обязательно назначаются ферменты, препараты для нормализации моторики кишечника, пробиотики, витамины и минералы, вяжущие растительные средства. Лечение может длиться несколько месяцев, однако после нормализации состояния не исключаются рецидивы.
Прогноз и профилактика
Прогноз при остром илеите благоприятный, а при хроническом течении зависит от причины и степени поражения кишечной стенки. Соблюдение диеты и прием ферментных препаратов значительно улучшают качество жизни пациентов, позволяют избежать значительного истощения, улучшают прогноз. Профилактика заключается в своевременном выявлении и лечении хронической патологии пищеварительного тракта, соблюдении правильного образа жизни и питания.
Болезнь Крона
Болезнь Крона - это гранулематозное воспаление различных отделов пищеварительного тракта, характеризующееся хроническим рецидивирующим и прогрессирующим течением. Болезнь Крона сопровождается абдоминальными болями, диареей, кишечными кровотечениями. Системные проявления включают лихорадку, снижение массы тела, поражение опорно-двигательного аппарата (артропатии, сакроилеит), глаз (эписклерит, увеит), кожи (узловатая эритема, гангренозная пиодермия). Диагностику болезни Крона проводят с помощью колоноскопии, рентгенографии кишечника, КТ. Лечение включает диетотерапию, противовоспалительную, иммунодепрессивную, симптоматическую терапию; при осложнениях - хирургическое вмешательство.
МКБ-10

Болезнь Крона - хроническое заболевание желудочно-кишечного тракта воспалительного характера. При болезни Крона воспалительный процесс развивается во внутренней слизистой оболочке и подслизистых слоях стенки желудочно-кишечного тракта. Поражаться может слизистая на любых участках: от пищевода до прямой кишки, но наиболее часто встречается воспаление стенок конечных отделов тонкого кишечника (подвздошная кишка).
Заболевание протекает хронически, с чередованием острых приступов и ремиссий. Первые признаки болезни (первый приступ), как правило, возникают в молодом возрасте - у лиц 15-35 лет. Патология встречается одинаково часто как у мужчин, так и у женщин. Выявлена генетическая предрасположенность к болезни Крона - если родственники прямой линии страдают этим заболеванием, риск развития его возрастает в 10 раз. Если болезнь диагностирована у обоих родителей, заболевание у таких больных возникает ранее 20 лет в половине случаев. Риск развития болезни Крона повышается при курении (практически в 4 раза), отмечается связь заболевания с оральной контрацепцией.
Причины
Причины развития болезни Крона окончательно не определены. Согласно самой распространенной теории, в возникновении заболевания основную роль играет патологическая реакция иммунитета на кишечную флору, пишу, поступающую в кишечник, другие субстанции. Иммунная система отмечает эти факторы как чужеродные и насыщает стенку кишечника лейкоцитами, в результате чего возникает воспалительная реакция, эрозия и язвенное поражение слизистой. Однако, достоверных доказательств эта теория не имеет.
Факторы, способствующие развитию болезни Крона:
- генетическая предрасположенность;
- склонность к аллергиям и аутоиммунным реакциям;
- курение, злоупотребление алкоголем, лекарственными средствами;
- экологические факторы.
Симптомы болезни Крона
Кишечные проявления заболевания: диарея (при тяжелом течении частота дефекаций может мешать нормальной деятельности и сну), боль в животе (выраженность в зависимости от степени тяжести заболевания), расстройство аппетита и снижение веса. При выраженном изъязвлении стенки кишечника возможно кровотечение и обнаружение крови в кале. В зависимости от локализации и интенсивности кровь может обнаруживаться ярко-алыми прожилками и темными сгустками. Нередко отмечается скрытое внутреннее кровотечение, при тяжелом течении потери крови могут быть весьма значительны.
При длительном течении возможно формирование абсцессов в стенке кишки и свищевых ходов в брюшную полость, в соседние органы (мочевой пузырь, влагалище), на поверхность кожи (в районе ануса). Острая фаза заболевания, как правило, сопровождается повышенной температурой, общей слабостью.
Внекишечные проявления болезни Крона: воспалительные заболевания суставов, глаз (эписклерит, увеит), кожи (пиодермия, узловатая эритема), печени и желчевыводящих путей. При раннем развитии болезни Крона у детей отмечают задержку в физическом и половом развитии.
Осложнения
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина.
- Рак толстой кишки.
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз, гиповитаминозы.

Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики - компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики - рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника - контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Лабораторные методы исследования: общий анализ крови, в котором отмечаются воспалительные изменения, возможна анемия, как следствие регулярных внутренних кровотечений; копрограмма, исследование кала на скрытую кровь. Иногда применяют капсульную эндоскопию пищеварительного тракта - пациент глотает капсулу с мини-видеокамерой и передатчиком. Камера фиксирует картину в пищеварительном тракте по мере продвижения.
Лечение болезни Крона
Поскольку причины заболевания неизвестны, патогенетическое лечение не разработано. Терапия направлена на уменьшение воспаления, приведение состояния пациента к продолжительной ремиссии, профилактика обострений и осложнений. Лечение болезни Крона - консервативное, проводится врачом-гастроэнтерологом или проктологом. К хирургическому вмешательству прибегают только в случае угрожающих жизни осложнений.
Всем больным прописана диетотерапия. Назначают диету №4 и ее модификации в зависимости от фазы заболевания. Диета помогает уменьшить выраженность симптоматики - диареи, болевого синдрома, а также корректирует пищеварительные процессы. У больных с хроническими воспалительными очагами в кишечнике присутствуют нарушения всасывания жирных кислот. Поэтому продукты с большим содержанием жиров способствуют усилению диареи и развитию стеатореи (жирный стул).
В диете ограничено употребление продуктов, оказывающих раздражающее действие на слизистую пищеварительного тракта (острые, копченые, жареные продукты, высокая кислотность пищи), алкоголя, газированных напитков, злоупотребления кофе. Рекомендован отказ от курения. Применяется дробное питание - частые приемы пищи небольшими порциями согласно режиму. При тяжелом течении переходят на парентеральное питание.
Фармакологическая терапия болезни Крона заключается в противовоспалительных мерах, нормализации иммунитета, восстановлении нормального пищеварения и симптоматической терапии. Основная группа препаратов - противовоспалительные средства. При болезни Крона применяют 5-аминосалицилаты (сульфазалин, месазалин) и препараты группы кортикостероидных гормонов (преднизолон, гидрокортизон). Кортикостероидные препараты используются для снятия острых симптомов и не назначаются для длительного применения.
Для подавления патологических иммунных реакций применяют иммунодепрессанты (азатиоприн, циклоспорин, метотрексат). Они уменьшают выраженность воспаления за счет снижения иммунного ответа, выработки лейкоцитов. В качестве антицитокинового средства при болезни Крона применяют инфликсимаб. Этот препарат нейтрализует белки-цитокины - факторы некроза опухоли, которые нередко способствует эрозии и язвам стенки кишечника. При развитии абсцессов применяют общую антибактериальную терапию - антибиотики широкого спектра действия (метронидазол, ципрофлоксацин).
Симптоматическое лечение осуществляют антидиарейными, слабительными, обезболивающими, кровоостанавливающими препаратами в зависимости от выраженности симптомов и степени их тяжести. Для коррекции обмена больным назначают витамины и минералы. Хирургическое лечение показано при развитии свищей и абсцессов (вскрытие абсцессов и их санация, ликвидация свищей), образовании глубоких дефектов стенки с продолжительными обильными кровотечениями, не поддающемся консервативной терапии тяжелом течении заболевания (резекция пораженного участка кишечника).
Способов полного излечения болезни Крона на сегодняшний день не разработано вследствие того, что этиология и патогенез заболевания до конца не ясны. Однако, регулярная адекватная терапия обострений и соблюдения диеты и режима, врачебных рекомендаций и регулярное санаторно-курортное лечение способствуют снижению частоты обострений, уменьшению их тяжести и повышению качества жизни.
По мнению специалистов в сфере клинической гастроэнтерологии ключевыми моментами профилактики обострений являются диетотерапия, сбалансированность питания, применение витаминных комплексов и необходимых микроэлементов; избегание стрессов, развитие стрессоустойчивости, регулярный отдых и здоровый режим жизни; умеренная физическая активность; отказ от курения и злоупотребления алкоголем.
Болезнь Крона тонкой кишки (K50.0)

В соответствии с Монреальской классификацией, выделяют три основные фенотипические характеристики болезни Крона:
- возраст пациента;
- локализация патологического процесса;
- характер течения болезни.
По локализации процесса:
- терминальный отдел подвздошной кишки - 30-35% (см. "Болезнь Крона тонкой кишки" - K50.0);
- толстая кишка (в том числе прямая) - 20%, только аноректальная область - 2-3% (см. " Болезнь Крона толстой кишки" - K50.1);
- редкие локализации (ротовая полость, губы, язык) в сочетании с поражением кишечника (см. "Другие разновидности болезни Крона" - K50.8);
- одновременное поражение толстой и тонкой кишки (см. "Другие разновидности болезни Крона" - K50.8).
рис 1. Терминальный илеит

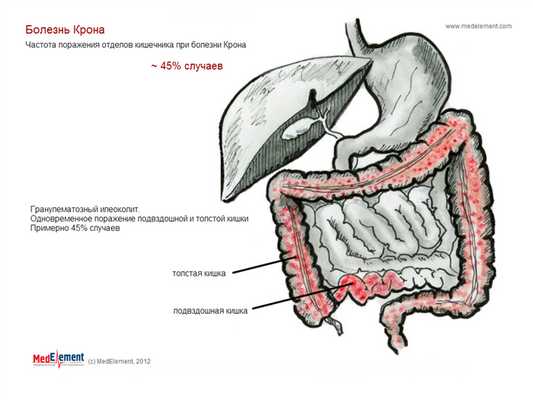
рис 2. Гранулематозный илеоколит
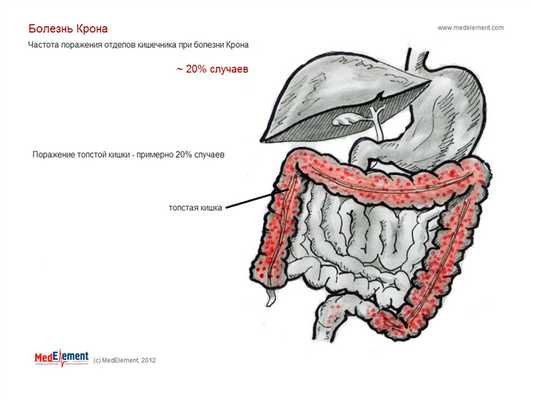
рис 3. Поражение толстой кишки

рис 4. Воспаление в желудке, пищеводе, полости рта и аноректальной области в сочетании с поражением кишечника
Венская классификация болезни Крона (1998) с Монреальской модификацией (2005) рекомендована Европейским обществом по изучению болезни Крона и язвенного колита (ECCO) и основана на выделении различных вариантов болезни Крона в зависимости от локализации воспалительного процесса, фенотипа заболевания и возраста больных.
1. Возраст больного - это возраст, когда диагноз болезни Крона был впервые окончательно установлен рентгенологически, эндоскопически, гистологически или оперативным путем:
- A1 - 16 лет или младше;
- А2 - 17-40 лет;
- А3 - старше 40 лет.
2. Локализация воспалительного процесса - оценивается весь вовлеченный сегмент (сегменты) ЖКТ в любое время перед первой резекцией . Минимальная степень вовлечения: любое афтозное повреждение или изъязвление. Недостаточная гиперемия и отек слизистой оболочки.
Для классификации по локализации требуются обследования и тонкой, и толстой кишки:
- L1 - терминальный илеит - болезнь ограничена пределами подвздошной кишки (нижняя треть тонкой кишки) с проникновением или без проникновения в слепую кишку;
- L2 - колит - любая локализация в толстой кишке между слепой кишкой и прямой кишкой без вовлечения тонкой кишки или верхнего отдела ЖКТ;
- L3 - илеоколит - поражение терминального отдела с вовлечением или без вовлечения слепой кишки, и любая локализация между восходящим отделом толстой кишки и прямой кишкой:
- L4 - верхний отдел ЖКТ - проксимальнее терминального отдела (исключая полость рта), независимо от дополнительного вовлечения терминального отдела подвздошной кишки или толстой кишки.
Сочетание локализаций:
- L1+L4;
- L2+L4;
- L3+L4.
3. Фенотип (форма) заболевания:
- Воспалительная форма (В1)- воспалительный характер течения заболевания, которое никогда не было осложненным. Может сочетаться с перианальной болезнью Крона (с перианальным свищом или абсцессом).
- Стенозирующая или стриктурирующая форма (В2) - сужение стенки кишки при рентгенологическом исследовании, эндоскопии или хирургическом и гистологическом методах, с престенотическим расширением или симптомами обструкции. Может сочетаться с перианальной болезнью Крона (c перианальным свищом или абсцессом).
- Пенетрирующая или свищевая форма (В3) - возникновение интраабдоминальных свищей, воспалительной массы и/или абсцесса в любое время в течение болезни, исключая послеоперационные интраабдоминальные осложнения. Может сочетаться с перианальной болезнью Крона (с перианальным свищом или абсцессом). При наличии у пациента и стриктуры, и свищей в диагнозе указывается свищевая форма.
4. Классификация по активности (тяжести) заболевания: оценивается путем расчета индекса активности болезни Крона, индекса Беста (CDAI). В течение 7 дней определяются частота жидкого и кашеобразного стула; боли в животе; общее самочувствие; наличие внекишечных проявлений, свищей, анальной трещины, лихорадки выше 37,8 С; масса тела, прием антидиарейных препаратов; наличие инфильтрата в брюшной полости и уровень гематокрита.
Индекс активности болезни Крона по Бесту (CDAI)
| Критерии оценки | Коэффициент |
| Частота жидкого или кашицеобразного стула за последнюю неделю | х2 |
| Боль в животе (сумма баллов за неделю): 0 - отсутствует 1 - слабая 2 - умеренная 3 - сильная | х5 |
| Общее самочувствие: 0 - хорошее 1- относительно удовлетворительное 2 - плохое 3 - очень плохое 4 - ужасное | х7 |
| Внекишечные проявления: - артрит и артралгии - ирит и увеит - узловая эритема, гангренозная пиодермия и афтозный стоматит - анальные поражения (трещины, свищи, абсцессы) - другие свищи - лихорадка более 37,5 о С в течение последней недели | Каждый пункт х20 |
| Использование симптоматических антидиарейных препаратов, если «да» | 1х30 |
| Резистентность мышц брюшной стенки: 0 - отсутствует 2 - сомнительная 5 - четкая | х10 |
| Гематокрит: - от 47 отнять показатель гематокрита (для мужчин) - от 42 отнять показатель гематокрита (для женщин) | х6 |
| Масса тела (кг): 1 - фактическая масса тела/идеальная масса тела | х100 |
| Индекс активности | Сумма |
| Оценка: Меньше 150 баллов: неактивная БК (клиническая ремиссия) 150-300 баллов: БК низкой активности (легкая) 301-450 баллов: БК умеренной активности (средней тяжести) Больше 450 баллов: БК выскокой активности (тяжелая) | |
Обострение - возобновление клинической симптоматики заболевания, CDAI более 150 баллов.
Рецидив - возобновление клинической симптоматики, лабораторно-инструментальные признаки обострения после хирургического вмешательства.
Этиология и патогенез
Таким образом, болезнь Крона представляется хроническим иммуновоспалительным заболеванием, при котором приобладает Т-хелперный ответ 1 типа с чрезмерной продукцией IL-12 и y-интерферона. Наблюдается повышенный синтез провоспалительных цитокинов, включая IL-1бета, IL-6, IL-8, IL-16, и ФНО-альфа , сопровождающих приток неспецифических воспалительных клеток в слизистую оболочку.
Эпидемиология
Возраст: преимущественно молодой
Соотношение полов(м/ж): 0.9
Болезнь Крона встречается с различной частотой в зависимости от страны - от 4 до 146 случаев на 100 000 населения. По усредненным оценкам ежегодно выявляют от 4 до 7 новых случаев заболевания на 100 000 населения.
Наиболее часто заболевание регистрируется у людей в возрасте 15-30 лет. Примерно у 20-30% пациентов болезнь Крона манифестирует в возрасте до 20 лет. У 18% пациентов заболевание диагностируется в возрасте 20-39 лет и у 13% пациентов - в возрасте старше 40 лет. В последнее время наблюдается тенденция к учащению манифестации заболевания и в более позднем возрасте (55-60 лет).
Существуют четко очерченные зависимости между возрастом пациентов и локализацией воспалительного процесса:
- в молодом возрасте наиболее часто встречается сочетанное поражение подвздошной и толстой кишки;
- у пожилых пациентов более часто диагностируют изолированное поражение толстой кишки.
Болезнью Крона несколько чаще страдают женщины: соотношение заболевших мужчин и женщин составляет примерно 1:1,1.
Факторы и группы риска
1. Курение - доказанный предрасполагающий фактор развития болезни Крона. Курильщики заболевают в 4 раза чаще, чем некурящие. Отказ от курения снижает вероятность рецидива после оперативного вмешательства.
2. Существуют очень веские основания полагать, что чрезвычайно важна генетическая предрасположенность.
3. Роль прочих факторов риска (погрешности в диете, инфекционные заболевания, дисбактериоз, бесконтрольный прием некоторых лекарств) обсуждается.
Клиническая картина
Клинические критерии диагностики
боль в животе, диарея, мелена, лихорадка, потеря веса, вздутие живота, задержка стула и газов, потеря веса, анорексия, тошнота, рвота, диспепсия, утомляемость, депрессия, тревога, задержка роста у детей
Cимптомы, течение
Заболевание имеет многоликую клиническую картину, которая может быть представлена почти любым гастроэнтерологическим симптомом.
Клиническая картина зависит от локализации поражения и глубины патологических изменений в стенке кишки, а также определяется остротой развития патологического процесса и формой заболевания.
Поражение верхнего отдела желудочно-кишечного тракта (болезнь Крона пищевода, желудка и двенадцатиперстной кишки) может быть изолированным, но чаще сочетается с вовлечением в патологический процесс дистальных сигментов кишечника. У 50% пациентов с болезнью Крона обнаруживают гистологические признаки фокального Helicobacter pylori-неассоциированного гастрита, при этом гастродуоденальную симптоматику имеют менее 5% из них.
Клиническая картина часто схожа с пептической язвой. Возможные симптомы: эпигастральная боль, тошнота, возникающая после приема пищи рвота. Обычно поражены дистальная часть антрального отдела желудка и различные участки двенадцатиперстной кишки.
При более тяжелом течении заболевания возникают признаки острого воспаления: ночная потливость, значительное снижение массы тела, лихорадка, повышение уровня маркеров воспаления в крови (СОЭ, С-реактивный белок).
При медленно прогрессирующем течении заболевания первыми клиническими симптомами оказываются внекишечные проявления, по поводу которых пациенты наблюдаются у врачей других специальностей.
Для оценки тяжести заболевания используются различные комбинации клинических и лабораторных данных. Подобные расчеты служат в основном для исследовательских целей и сложны для повседневного использования.
Оценить тяжесть заболевания наиболее полно возможно, опираясь на жалобы больного, и на основании учета воздействия болезни на ежедневные функции больного, соответствующих данных физикального обследования (лихорадка, масса тела), наличия измененных результатов лабораторных исследований (анемия, гипоальбуминемия).
Общепринятой методикой оценки тяжести заболевания является вычисление индекса активности болезни Крона - CDAI (см. раздел "Классификация"). Определение используемых при расчете индекса параметров за неделю обычно позволяет лечащему врачу оценить течение заболевания как ремиссию (менее 150 баллов), легкое (150-220 баллов), умеренно тяжелое (220-350 баллов), тяжелое (350-475 баллов) или крайне тяжелое (более 475 баллов).
При болезни Крона в патологический процесс вовлекаются многие органы и системы с развитием следующих состояний:
- печень-желчевыводящие пути: жировая дистрофия печени, склерозирующий холангит, холелитиаз , цирроз, холангиокарцинома ;
Диагностика болезни Крона основана на клинических симптомах, лабораторных, эндоскопических, рентгенологических и гистологических признаках.
- УЗИ брюшной полости и малого таза;
- ирригоскопия;
- энтерография.
Дополнительные исследования
Однократно:
- КТ или МРТ брюшной полости;
- рентгеноскопия желудка;
- гидро-МРТ;
- лапароскопия.
Согласно практическим рекомендациям Американского колледжа радиологии 2011 (ACR Appropriateness Criteria® Crohn disease.) приоритет видов лучевой диагностики различен в разных группах пациентов, на разных стадиях заболевания по соотношению эффективность/безопасность.
Молодым людям и детям с подозрением на болезнь Крона предпочительнее проведение проведение МРТ. У взрослых пациентов при подозрении наряду с МРТ допустима, в качестве приоритетного метода, КТ с контрастированием (оба вида имеют одинаковый рейтинг).
При обострении заболевания у детей и молодых людей рейтинг МРТ и КТ с контраститрованием совпадают и являются наивысшими из всех радиологических методов. В категории взрослых пациентов с обострением болезни Крона, МРТ менее соответсвует ситуации, чем КТ с контрастированием.
Для наблюдения молодых людей или детей с уже установленным диагнозом и стабильными, легкими симптомами течения заболевания, МРТ рассматривается как метод, наиболее сооответсвующий поставленым задачам. КТ с контрастированием и УЗИ имеют одинаковый рейтинг и могут быть одинаково целесообразны, хотя и уступают МРТ.
Для рутинного наблюдения взрослых пациентов со стабильным течением и легкими симптомами КТ с контрастированием брюшной полости немного более предпосчтительна, чем МРТ, и значительно более предпочтительна, чем рентгеноконтрастное исследование и УЗИ.
Обязательны консультации специалистов: проктолога, у женщин - гинеколога, при наличии внекишечных проявлений - окулиста.
Лабораторная диагностика
Обязательные лабораторные исследования:
- общий анализ крови, тромбоциты, Ht, Hb (при отклонении от нормы исследования повторять 1 раз в 10 дней);
- кал на яйца глистов и простейших для дифференциальной диагностики;
- исследование кала на токсин Cl. difficile для дифференциальной диагностики и диагностики осложнений болезни Крона;
- посев кала на бактериальную флору для диагностики синдрома избыточного бактериального роста;
- С-реактивный белок, как маркер воспаления и/или обострения;
- РНГА РНГА - реакция непрямой гемагглютинации - используется для определения концентрации вируснейтрализующих антител в сыворотке крови и смывах со слизистой оболочки дыхательных путей
на тифо-паратифозную группу;
- альбумин (недостаточность питания);
- общий анализ мочи для диагностики поражения почек.
Дополнительные лабораторные исследования:
- витамин В12 для определения причин вероятной анемии;
- фолиевая кислота для определения причин вероятной анемии;
- определение уровня перинуклеарных антинейтрофильных цитоплазматических антител (pANCA) для дифференциальной диагностики с неспецифическим язвенным колитом;
- определение уровня антител к Saccharomyces cerevisiae (ASCA) для подтверждения диагноза и дифференциальной диагностики с неспецифическим язвенным колитом;
- определение в кале кальпротектина - специфического белка, как маркера воспаления и онкологических процессов в кишечнике;
- фибриноген, фактор V, фактор VIII, антитромбин III, как маркеры гиперкоагуляции, свойственной болезни Крона.
Примечание. Лабораторные данные могут существенно отличаться:
- в процессе обострения;
- при различных по тяжести формах;
- при различной локализации процесса.
Дифференциальный диагноз
Дифференцируется с любыми поражениями тонкой/слепой кишки, илеоцекальной зоны.
Лечение
Активность
Цель терапии болезни Крона, заключается в том, чтобы сохранить у пациентов нормальный образ жизни без ограничений. Пациенты с остеопорозом вследствие терапии системными ГКС, должны соблюдать осторожность при передвижении и избегать некоторых видов спорта чтобы минимизировать риск переломов
Обострение легкой и средней степени тяжести:
- месалазин внутрь 3-4 г/сут с постепенным снижением дозы при достижении ремиссии (1 г в неделю) или сульфасалазин внутрь 3-6 г/сут;
- ципрофлоксацин внутрь по 1 г/сут или метронидазол внутрь 10-20 мг/кг в сутки, 2-3 месяца;
- будесонид внутрь 9 мг/сут (преимущественно при поражении илеоцекальной области, снижая дозу в зависимости от клинической картины);
- преднизолон внутрь 60 мг/сут, по 5-10 мг в неделю, снижая дозу в зависимости от клинической картины;
- ингибиторы протонной помпы в стандартных дозах при поражении пищевода, желудка и тощей кишки.
Эффективность начатой терапии оценивают в течение нескольких недель. При достижении ремиссии назначают поддерживающую терапию.
Обострение средней степени тяжести и тяжелое:
- преднизолон внутрь 40-60 мг/сут (в среднем на 7-28 дней до исчезновения симптомов), далее постепенная отмена (по 5-10 мг в неделю) или будесонид внутрь 9 мг/сут (преимущественно при поражении илеоцекальной области);
- при абсцессах - антибактериальная терапия и дренирование абсцесса;
- инфликсимаб внутривенно медленно однократно 5 мг/сут;
- азатиоприн внутрь 2,5 мг/кг в сутки;
- метотрексат п/к или в/м 25 мг в неделю.
Тяжелая или фульминантная формы:
- при диагностике абсцесса - дренирование; ежедневное проведение комплекса лабораторных исследований, обзорной рентгенограммы брюшной полости для ранней диагностики осложнений;
- преднизолоновый эквивалент внутривенно 40-60 мг/сут (постепенно уменьшая дозу на 5-10 мг в неделю до достижения суточной дозы 20 мг, затем на 2,5-5 мг в неделю до полной отмены);
- парентеральное питание и другие реанимационные мероприятия в соответствующем отделении (гемотрансфузии, введение жидкостей, электролитов);
- антибиотики широкого спектра действия;
- при остутствии эффекта от внутривенного введения кортикостероидов показан циклоспорин внутривенно;
- инфликсимаб внутривенно медленно однократно 5 мг/кг;
- спустя 5 дней определяют показания к неотложной операции.
При данных формах больной должен быть госпитализирован.
Перианальное поражение:
- метронидазол внутрь 10-20 мг/кг в сутки 2-3 месяца;
- метронидазол внутрь 10-20 мг/кг в сутки + ципрофлоксацин внутрь 500 мг 2 раза в сутки 2-3 месяца;
- инфликсимаб в/в медленно 5 мг/кг, повторные инфузии через 2-6 недель.
Поддерживающая терапия
После хирургического вмешательства по поводу болезни Крона для профилактики рецидива применяют аминосалицилаты (более 3 г/сут), азатиоприн или 6-меркаптопурин. После применения кортикостероидов в острой фазе заболевания следует перейти на поддерживающую терапию азатиоприном или 6-меркаптопурином (результат лечения можно оценить через 3-4 месяца).
Хирургическое лечение
В связи с развитием осложнений, примерно у 60% больных возникает необходимость в оперативном лечении.
При болезни Крона хирургическое лечение не ведет к излечению пациентов. В течение последних десятилетий сформировалась концепция, в соответствии с которой хирургические методы применяются только для лечения осложнений, не подлежащих консервативной терапии. Это связано с частым развитием у больных тяжелых проявлений синдрома короткой кишки после обширного радикального удаления различных отделов кишечника.
процесс мочевых путей.
Относительные показания: свищи, хроническая частичная кишечная непроходимость, абсцедирование инфильтрата в брюшной полости.
Терминальный илеит (т.е. воспаление слизистой конечного отдела тонкой кишки) впервые описан в 1932 г B.Crohn, подробно описавшем клиническую картину 14 случаев заболевания. Дальнейшие наблюдения показали, что воспалительный процесс, аналогичный описанному, поражает не только тонкую кишку, но может распространяться на все отделы пищеварительного тракта: слепую и восходящую кишку, желудок и двенадцатиперстную кишку, пищевод. Общепринятое название данного заболевания - "болезнь Крона", однако и до настоящего времени для ее обозначения используют и другие термины: гранулематозный колит, гранулематозный энтерит, регионарный колит, трансмуральный колит и т.п.
Эпидемиология
Общая распространенность заболевания в странах Европы и Северной Америки составляет 40-60 случаев на 100 000 населения. Среди жителей развитых стран болезнь Крона более распространена. Существенного полового различия в распространенности заболевания не отмечается, хотя женщины болеют все же несколько чаще.
Этиология
Клиническая картина
Наиболее общими симптомами у лиц, страдающих болезнью Крона, являются диарея, боли в животе и похудание. Потеря веса и лихорадка обычно возникают на фоне активной атаки заболевания. Для поражения подвздошной кишки характерны симптомы острого аппендицита. Кроме того, при данной локализации нередко возникают явления кишечной непроходимости. При осмотре в правой повздошной области сравнительно часто можно пропальпировать опухолевидное образование. При поражении толстой кишки тяжелая диарея встречается чаще, чем при тонкокишечной локализации процесса. Клиническое течение в этом случае напоминает симптоматику неспецифического язвенного колита. Возникает стул с примесью крови, резкие позывы к дефекации в ночное время. При вовлечении в процесс дистальных отделов толстой кишки заболевание может проявить себя симптомами острого парапроктита, а также развитием анальных или ректальных стенозов, обусловливающих запор. К осложнениям болезни Крона относятся сужения просвета кишки (стриктуры), наружные и внутренние кишечные свищи, перфорации кишки, кровотечения. Стриктуры - одни из наиболее частых осложнений болезни Крона. Их наличие клинически проявляется схваткообразными болями в животе, запорами, развитием частичной или реже полной кишечной непроходимости. Массивные кровотечения, связанные с разрушением стенки сосудов в месте изъязвлений, проявляют себя, в зависимости от локализации процесса, наличием алой крови в каловых массах, меленой (черным дегтеобразным стулом), а при поражении желудка и рвотой цвета кофейной гущи, а также общими симптомами, характерными для анемии. Воспалительный процесс при болезни Крона постепенно распространяется из подслизистого на мышечный и серозный слои стенки кишки и может привести к образованию инфильтратов и абсцессов в брюшной полости и последующему возникновению свищей. Свищи могут располагаться между кишкой и полым органом, а также между петлями кишки. Наружные свищи открываются выходным отверстием на передней брюшной стенке. Перфорации при болезни Крона чаще встречаются прикрытыми, что важно иметь в виду для правильного понимания клинического течения заболевания.
Диагностика
Лабораторные исследования крови выявляют анемию, различные проявления интоксикации и воспаления: лейкоцитоз с палочкоядерным сдвигом, увеличение СОЭ. При копрологическом исследовании выявляются стеаторея, амилорея, креаторея, слизь, лейкоциты и эритроциты в кале.
Рентгенологические исследования - ирригоскопия, серийная рентгенография тонкой кишки - имеют важное значение в диагностике заболевания. При проведении данных исследований выявляются сегментарные поражения тонкой и толстой кишки с неровными контурами кишки, утолщением кишечного рельефа (картина "булыжной мостовой", см. фото), стриктурами.
Эндоскопические методы исследования (колоноскопия, ректороманоскопия) наиболее информативны в диагностике болезни Крона с поражением толстой кишки. Неравномерное утолщение слизистой оболочки, наличие узких язв-трещин, сужение просвета кишки - картина "булыжной мостовой", характерна для болезни Крона. Однако при начальных стадиях заболевания и формировании рубцовых изменений подобной типичной картины полу¬чить не удается. Прицельная биопсия, выполненная при эндоскопическом исследовании, может подтвердить диагноз. Тем не менее обнаружить характерные для болезни Крона саркоидоподобные гранулемы удается далеко не всегда.
Ультразвуковое исследование брюшной полости, компьютерная томография дают ценную информацию при диагностике абсцессов, нередко являющихся осложнениями болезни Крона. При наличии наружных свищей показано проведение фистулографии.
Лечение
При отсуствии осложнений, требующих хирургического лечения (острая кишечная непроходимость, кровотечения, перфорация кишки), проводится медикаментозная и диетотерапия. Основными группами препаратов для лечения болезни Крона являются глюкокортикоиды и сульфопрепараты (сульфасалазин, салазопиридазин, месалазин), как правило используются схемы лечения с комбинацией этих препаратов. Дополнительно применяются антибиотики (метронидазол) и иммуномодуляторы (азатиоприн).
Читайте также:
