Лучевая диагностика травматической грыжи брюшной стенки
Обновлено: 18.04.2024
Травмы живота – обширная группа тяжелых повреждений, в большинстве случаев представляющих угрозу для жизни пациента. Могут быть как закрытыми, так и открытыми. Открытые чаще всего возникают вследствие ножевых ранений, хотя возможны и другие причины (падение на острый предмет, огнестрельное ранение). Причиной закрытых травм обычно становятся падения с высоты, автомобильные катастрофы, несчастные случаи на производстве и т. д. Тяжесть повреждения при открытой и закрытой травме живота может варьироваться, но особую проблему представляют закрытые травмы. В этом случае из-за отсутствия раны и внешнего кровотечения, а также из-за сопутствующего таким повреждениям травматического шока или тяжелого состояния больного нередко возникают трудности на этапе первичной диагностики. При подозрении на травму живота необходима срочная доставка больного в специализированное медицинское учреждение. Лечение обычно хирургическое.
МКБ-10
Общие сведения
Травма живота – закрытое или открытое повреждение области живота как с нарушением, так и без нарушения целостности внутренних органов. Любая травма живота должна рассматриваться, как серьезное повреждение, требующее немедленного обследования и лечения в условиях стационара, поскольку в таких случаях существует высокий риск развития кровотечения и/или перитонита, представляющих непосредственную опасность для жизни больного.
Классификация травм живота
В отечественной травматологии используется следующая классификация травм живота. Закрытые травмы живота:
- Без повреждения внутренних органов – ушибы брюшной стенки.
- С повреждением внутренних органов за пределами брюшной полости. При этом чаще повреждаются мочевой пузырь, почки и некоторые отделы толстого кишечника.
- С повреждением органов брюшной полости.
- С внутрибрюшным кровотечением. Возникают при травме брыжейки кишечника, сосудов сальника, селезенки и печени.
- С угрозой быстрого развития перитонита. Сюда относятся травмы живота с разрывом полых органов – желудка и кишечника.
- С сочетанными повреждениями паренхиматозных и полых органов.
Открытые травмы живота:
- Непроникающие.
- Проникающие без повреждения внутренних органов.
- Проникающие с повреждением внутренних органов.
Кроме того, травмы живота могут быть изолированными (одно повреждение), множественными (несколько повреждений, например, множественные раны в области живота) и сочетанными (сочетающимися с повреждением других органов и систем).
Открытые травмы живота
Открытое повреждение может быть нанесено огнестрельным оружием, холодным оружием или вторичным снарядом.
Резаные раны наносятся ножом. Резаные раны имеют форму линии и достаточно большую протяженность. Края ровные. Нередко такие травмы живота сопровождаются значительным наружным кровотечением вследствие пересечения большого количества сосудов. При обширных повреждениях возможна эвентрация – состояние, при котором орган брюшной полости выпадает в рану.
Колотые раны могут быть нанесены тонким ножом, штыком, узким стилетом, ножницами, шилом или столовой вилкой. Колотые раны отличаются тонким раневым каналом, обычно слабо кровоточат. При этом возможна большая глубина раневого канала и серьезные повреждения внутренних органов. Представляют серьезную угрозу, поскольку пациент, видя небольшую рану, может недооценить опасность и слишком поздно обратиться за помощью.
Рубленые раны возникают при ударе топором. Они большие с достаточно неровными краями, с обильным кровотечением и обширным повреждением мягких тканей.
Рваные раны образуются при нападении животных или повреждении механизмами вследствие производственной травмы (например, при контакте с лопастью вентилятора). Это – самые тяжелые, обширные и травматичные раны. Ткани и органы в таких случаях имеют множественные повреждения с раздавливаниями и разрывами. Кроме того, как правило, рваные раны сопровождаются сильным загрязнением тканей.
Огнестрельные раны также относятся к группе особенно тяжелых повреждений, поскольку сопровождаются не только образованием раневого канала, но и контузией ткани на расстоянии примерно в 30 раз превышающем диаметр пули или дробины. Из-за контузии ткани и органы растягиваются, сжимаются, расслаиваются или разрываются. Кроме того, травма живота при огнестрельном ранении может быть неявной, поскольку входные отверстия в 50% случаев располагаются не на передней брюшной стенке, а в других местах (например, на боку или в области поясницы).
При повреждении вторичным снарядом (металлической деталью, осколком стекла и т. д.) возникают рвано-ушибленные раны. Такая травма живота характерна для несчастных случаев на производстве и автомобильных катастроф.
Закрытые (тупые) травмы живота
Ушиб брюшной стенки сопровождается болью и локальным отеком области повреждения. Возможны кровоизлияния и ссадины. Боль усиливается при акте дефекации, чихании, кашле и изменении положения тела.
Разрыв мышц и фасций брюшной стенки проявляется теми же симптомами, однако, боль в этом случае более сильная, поэтому возможно развитие динамической кишечной непроходимости вследствие рефлекторного пареза кишечника. Необходимо дополнительное обследование для исключения разрывов паренхиматозных и полых органов.
Разрыв тонкой кишки обычно возникает при прямом ударе в область живота. Сопровождается усиливающейся и распространяющейся болью в животе, напряжением мышц брюшной стенки, учащением пульса и рвотой. Возможно развитие травматического шока.
Разрыв толстой кишки по симптоматике напоминает разрывы тонкой кишки, однако при этом нередко выявляется напряжение брюшной стенки и признаки внутрибрюшного кровотечения. Шок развивается чаще, чем при разрывах тонкой кишки.
Повреждение печени возникает при травме живота достаточно часто. Возможны как подкапсульные трещины или разрывы, так и полный отрыв отдельных частей печени. Такая травма печени в подавляющем большинстве случаев сопровождается обильным внутренним кровотечением. Состояние больного тяжелое, возможна потеря сознания. При сохраненном сознании пациент жалуется на боли в правом подреберье, которые могут иррадиировать в правую надключичную область. Кожа бледная, пульс и дыхание учащенное, артериальное давление снижено. Признаки травматического шока.
Повреждение селезенки – наиболее распространенное повреждение при тупой травме живота, составляет 30% от общего числа травм с нарушением целостности органов брюшной полости. Может быть первичным (симптомы появляются сразу после травмы) или вторичным ( симптомы возникают через несколько дней или даже недель). Вторичные разрывы селезенки обычно наблюдаются у детей.
При небольших разрывах кровотечение останавливается из-за образования кровяного сгустка. При крупных повреждениях возникает обильное внутреннее кровотечение со скоплением крови в брюшной полости (гемоперитонеум). Состояние тяжелое, шок, падение давления, учащение пульса и дыхания. Пациента беспокоят боли в левом подреберье, возможна иррадиация в левое плечо. Боль уменьшается в положении на левом боку с согнутыми и подтянутыми к животу ногами.
Повреждения поджелудочной железы. Обычно возникают при тяжелых травмах живота и нередко сочетаются с повреждением других органов (кишечника, печени, почек и селезенки). Возможно сотрясение поджелудочной железы, ее ушиб или разрыв. Пациент жалуется на резкие боли в подложечной области. Состояние тяжелое, живот вздут, мышцы передней брюшной стенки напряжены, пульс учащен, артериальное давление снижено.
Повреждение почки при тупой травме живота встречается достаточно редко. Это связано с месторасположением органа, лежащего в забрюшинном пространстве и со всех сторон окруженного другими органами и тканями. При ушибе или сотрясении появляется боль в поясничной области, макрогематурия (выделение мочи с кровью) и повышение температуры. Более тяжелые повреждения почек (размозжения или разрывы) обычно возникают при тяжелой травме живота и сочетаются с повреждением других органов. Характерно шоковое состояние, боль, напряжение мышц в поясничной области и подреберье на стороне поврежденной почки, падение артериального давления, тахикардия.
Разрыв мочевого пузыря может быть внебрюшинным или внутрибрюшинным. Причиной становится тупая травма живота при наполненном мочевом пузыре. Для внебрюшинного разрыва характерны ложные позывы на мочеиспускание, боль и отек промежности. Возможно выделение малого количества мочи с кровью.
Внутрибрюшинный разрыв мочевого пузыря сопровождается болью внизу живота и частыми ложными позывами на мочеиспускание. Из-за мочи, излившейся в брюшную полость, развивается перитонит. Живот мягкий, умеренно болезненный при пальпации, отмечается вздутие и ослабление кишечной перистальтики.
Диагностика травмы живота
Подозрение на травму живота является показанием к немедленной доставке пациента в стационар для диагностики и дальнейшего лечения. В такой ситуации крайне важно как можно быстрее оценить характер повреждений и в первую очередь – выявить кровотечение, которое может угрожать жизни пациента.
При поступлении во всех случаях обязательно выполняются анализы крови и мочи, проводится определение группы крови и резус-фактора. Остальные методы исследования выбираются индивидуально с учетом клинических проявлений и тяжести состояния пациента.
С появлением современных, более точных методов исследования рентгенография брюшной полости при травме живота частично утратила свое диагностическое значение. Тем не менее, ее можно применять для выявления разрывов полых органов. Проведение рентгенологического исследования также показано при огнестрельных ранениях (для определения места расположения инородных тел – пуль или дроби) и при подозрении на сопутствующий перелом таза или повреждение грудной клетки.
Доступным и информативным методом исследования является УЗИ, позволяющее диагностировать внутрибрюшное кровотечение и обнаруживать подкапсульные повреждения органов, которые могут стать источником кровотечения в будущем.
При наличии соответствующего оборудования для обследования пациента с травмой живота используют компьютерную томографию, которая позволяет детально изучить структуру и состояние внутренних органов, выявив даже небольшие повреждения и незначительное кровотечение.
При подозрении на разрыв мочевого пузыря показана катетеризация – подтверждением диагноза является малое количество кровянистой мочи, выделяющейся через катетер. В сомнительных случаях необходимо проведение восходящей цистографии, при которой обнаруживается наличие рентгенконтрастного раствора в околопузырной клетчатке.
Одним из самых эффективных методов диагностики при травме живота является лапароскопия. В брюшную полость через небольшой разрез вводится эндоскоп, через который можно непосредственно увидеть внутренние органы, оценить степень их подтверждения и четко определить показания к операции. В ряде случаев лапароскопия является не только диагностической, но и лечебной методикой, при помощи которой можно остановить кровотечение и удалить кровь из брюшной полости.
Лечение травм живота
Открытые раны являются показанием к экстренной операции. При поверхностных ранах, не проникающих в брюшную полость, выполняется обычная первичная хирургическая обработка с промыванием полости раны, иссечением нежизнеспособных и сильно загрязненных тканей и наложением швов. При проникающих ранениях характер оперативного вмешательства зависит от наличия повреждений каких-либо органов.
Ушибы брюшной стенки, а также разрывы мышц и фасций лечатся консервативно. Назначается постельный режим, холод и физиотерапия. При крупных гематомах может понадобиться пункция или вскрытие и дренирование гематомы.
Разрывы паренхиматозных и полых органов, а также внутрибрюшные кровотечения являются показанием к экстренной операции. Под общим наркозом выполняется срединная лапаротомия. Через широкий разрез хирург тщательно осматривает органы брюшной полости, выявляет и устраняет повреждения. В послеоперационном периоде при травме живота назначаются анальгетики, проводится антибиотикотерапия. При необходимости в ходе операции и в послеоперационном периоде выполняется переливание крови и кровезаменителей.
3. Современная хирургическая тактика при травматических абдоминальных повреждениях / Гареев Р.Н., Фаязов Р.Р., Тимербулатов В.М., Мехдиев Д.И., Ярмухаметов И.М., Фахретдинов Д.З., Халиков А.А., Нгуен Х.К. // Медицинский вестник Башкортостана - 2012 -Т.7, №4
4. Диагностика и хирургическая тактика при закрытой травме живота / Томнюк Н.Д., Рябков И.А., Жиго П.Т., Кембель В.Р. // Бюллетень ВСНЦ СО РАМН - 2007 - №4
Лучевая диагностика травматической грыжи брюшной стенки
а) Терминология:
• Нарушение целостности мышц и фасции передней брюшной стенки в результате тупой травмы
б) Визуализация травматической грыжи брюшной стенки:
• Приблизительно в 75% возникает в верхних отделах живота
• Типичная локализация: область подвздошного гребня (повреждение ремнем безопасности) и нижние отделы живота (снаружи от влагалища прямой мышцы живота или в паховой области)
(Слева) На аксиальной КТ с контрастом визуализируются тонкая и ободочная кишка, выбухающие наружу сквозь травматический дефект в брюшной стенке. При операции в некоторых сегментах тонкой кишки были обнаружены разрывы серозной оболочки и ее повреждения отрывного характера, из-за чего потребовалось выполнение резекции.
(Справа) На аксиальной КТ с контрастным усилением определяется травматическая поясничная грыжа с выпадением внутрибрюшной жировой клетчатки, прикрытой только широчайшей мышцей спины. Также обратите внимание на инфильтрацию внутрибрюшной клетчатки возле грыжи. На операции был выявлен разрыв серозной оболочки нисходящей ободочной кишки. (Слева) На аксиальной КТ с контрастным усилением определяются петли тонкой кишки, не усиливающиеся при контрастировании, в большом количестве выбухающие сквозь травматический дефект в брюшной стенке с правой стороны. Определяются также признаки активного артериального кровотечения. Большая часть кишки была обнаружена нежизнеспособной при операции.
(Справа) На аксиальной КТ с контрастным усилением определяется разрыв мышц брюшной стенки в нижних отделах слева, кроме того, мышцы оторваны от места своего прикрепления к гребню подвздошной кости. Обратите внимание на наличие подкожной гематомы в прилежащих отделах. Это - типичный пример повреждений, возникающих при неправильно зафиксированном ремне безопасности.
в) Патология:
• Большинство грыж возникают в результате комбинации следующих факторов: внезапного повышения внутрибрюшного давления, прямого воздействия травмирующей силы, сдвига тканей при резком ускорении/торможении, сдавливания ремнем безопасности:
о Высокоэнергетическое воздействие: более чем в 50% случаев обусловлено авариями с участием транспортных средств, причем некорректно фиксированный ремень безопасности увеличивает риск получения травмы:
- Высокое положение ремня безопасности (в области живота) увеличивает риск отрыва мышц от гребня подвздошной кости
- Также часто возникают другие травматические повреждения (80%), при этом около 50% пациентов с другими травмами живота нуждаются в хирургическом вмешательстве
о Повреждения в результате низкоэнергетической травмы (чаще всего у детей): воздействие тупым предметом с небольшой площадью поверхности (таким как велосипедный руль) - «велосипедная» или «рулевая» травматическая грыжа
г) Клинические особенности:
• Травматические грыжи могут быть пропущены при клиническом исследовании в момент получения травмы, они диагностируются чаще всего при возникновении осложнений:
о Осложнения: ущемление, странгуляция кишки, перфорация, ишемия
• Пик частоты приходится на детский возраст до 10 лет (травматическая грыжа при ударе/падении на велосипедный руль):
о Второй пик приходится на возраст 20-50 лет (в результате ДТП)
• Лечение: отсроченное оперативное вмешательство выполняется обычно 6-8 недель спустя от момента получения высокоэнергетической травмы, с целью добиться уменьшения выраженности травматических изменений тканей
а) Определение:
• Изменения брюшной стенки после разрезов или инъекций, которые могут быть ошибочно приняты за поражения, обусловленные иными причинами
б) Визуализация изменений в местах разрезов и инъекций:
1. Рекомендации по визуализации:
• Лучший метод визуализации: КТ
2. Скопление жидкости или газа в области инъекции:
• Очень частое изменение подкожных тканей передней брюшной стенки:
о Обычно имеется связь с подкожным введением гепарина, самостоятельными инъекциями инсулина и т.д.
• Представлен небольшими гиподенсными очагами в совокупности с малым объемом газа, жидкости, продуктов распада крови
• Скопления жидкости/газа могут быть ошибочно приняты за гематому, абсцесс, инфекционный процесс в мягких тканях; однако против них говорит малое количество жидкостного содержимого и быстрый регресс
3. Гематома или серома в области разреза или инъекции:
• Гематома: неоднородное, гиперденсное (больше +60 ед. Хаунсфилда) образование в брюшной стенке
• Серома: более однородное скопление гиподенсной жидкости без периферического контрастного усиления
• Гематома/серома могут быть ошибочно приняты за опухоль (возникшую, например, в результате контактного метастазирования в ткани в области прокола после лапароскопического вмешательства с целью резекции новообразования), однако изменения на диагностических изображениях при сероме и гематоме обычно весьма характерны и исчезают со временем
4. Абсцесс в области разреза или инъекции:
• Проявления абсцесса могут быть неотличимы от неинфицированной гематомы или серомы:
о Если клинические данные подозрительны на абсцесс, может потребоваться аспирация и анализ полученной жидкости
• Изменения, подозрительные на абсцесс, включают в себя периферическое контрастное усиление, усиливающийся отек окружающих мягких тканей и помутнение жировой клетчатки (целлюлит), внутренние включения эктопического газа

(Слева) На аксиальной КТ с контрастным усилением у молодой женщины с кесаревым сечением в анамнезе и циклическими боля ми в передней стенке таза определяется образование с лучистыми краями в передней стенке таза с левой стороны.
(Справа) На аксиальной Т1 МР томограмме с контрастным усилением у этой же пациентки определяется объемное образование, активно накапливающее контраст. Локализация образования соотносится с расположением рубца после кесарева сечения. На операции была подтверждена эндометриома брюшной стенки.
5. Диабетическая липодистрофия:
• У пациентов с инсулинзависимым сахарным диабетом может возникать атрофия/гипертрофия жировой клетчатки в местах введения инсулина:
о Участки липодистрофии реже могут сформироваться также в результате введения других препаратов, включая инъекционные стероиды, октреотид (атрофия), ИФР-1 (гипертрофия)
• Атрофия жировой клетчатки в месте инъекции:
о Резкое уменьшение количества жировой клетчатки в местах повторяющихся инъекций инсулина
о Может быть обусловлена иммунным ответом при аллергической реакции на инсулин, что в настоящее время случается редко в связи с использованием человеческого инсулина
• Гипертрофия жировой клетчатки в месте инъекции:
о Пролиферация жировой клетчатки и фиброзной ткани в области, куда постоянно выполняются инъекции:
- Частая ситуация, возникающая (предположительно) практически у 50% пациентов, которым необходимо постоянное введение инсулина
- Легче определяется путем непосредственной пальпации, чем на диагностических изображениях:
Пальпируется выбухающий участок в подкожной клетчатке, напоминающий по форме миниатюрную грудь
- Обусловлена повторяющимися инъекциями, выполняющимися в одной и той же области без изменений места введения препарата
Пациенты могут предпочитать вводить препарат в одну и ту же область (гипертрофированная жировая клетчатка), т.к. инъекции в этой зоне наименее болезненны
о Процесс всасывания инсулина в зоне липогипертрофии не является стабильным:
Медсестры, ухаживающие за пациентами с сахарным диабетом, должны напоминать пациентам о необходимости периодической смены места введения инсулина, чтобы избежать возникновения этого состояния
• Изменения при КТ или МРТ: объемное образование смешанной структуры в подкожных мягких тканях, содержащее жир:
о Редко требуется использование методов лучевой диагностики (т. к. липодистрофия легко распознается клинически)
6. Келоидный рубец:
• Возникает в результате разрастания рубцовой или мягкой соединительной ткани в области заживления кожи при ее первичном повреждении (инцизионный рубец):
о Этиология точно не известна; келоидные рубцы могут возникать в результате любого повреждения ткани (в т.ч. после разрезов во время операции)
о В 15 раз чаще встречается у афроамериканцев и у людей с темным цветом кожи
о Представляет собой доброкачественную пролиферацию коллагена 1 и 3 типов с интенсивным отложением элементов внеклеточного матрикса (коллаген, эластин и т. д.)
• Симптомы:
о Большая часть пациентов не имеет симптоматики; у остальных могут возникать болевые ощущения в области рубца, зуд; может также развиться суперинфекция (с образованием язв)
о Келоидные рубцы могут увеличиваться в размерах и становиться обезображивающими
• Изменения при визуализации: неспецифическое объемное образование мягкотканной плотности в области разреза:
о Нет достоверных отличительных особенностей от других патологических состояний, требующих дифдиагностики
• Возможны множественные варианты схем лечения:
о Введение стероидов и других инъекционных препаратов в область рубца
о Хирургическое иссечение рубца (существует опасность его повторного возникновения)
о Использование лазера или пучка электронов

(Слева) На аксиальной Т1 МР томограмме с контрастным усилением у молодой женщины с жа -лобами на боль в области рубца после кесарева сечения определяется объемное образование, активно накапливающее контраст, которое является эндометриомой брюшной стенки.
(Справа) На сагиттальной Т2 МР томограмме у этой же пациентки визуализируется очаг поражения, гиперинтенсивный на Т2-ВИ, гипоинтенсивный на Т2 ВИ (изображение не представлено). Эндометриоз брюшной стенки выглядит не так, как типичный эндометриоз: для него характерны гипоин-тенсивный сигнал на Т1 и гиперинтенсивный на Т2, а также умеренно выраженное контрастное усиление.
7. Обызвествленный или окостеневший рубец:
• Разновидность гетеротопического окостенения, известная также как травматический оссифицирующий миозит:
о Относительно частое последствие оперативного вмешательства на органах брюшной полости (25%)
о Может быть небольшим и самостоятельно отграничиваться, или иметь более тяжелое течение:
- Могут формироваться плотные, болезненные участки окостенения, которые ограничивают подвижность пациента
• Разрезы органов и тканей брюшной полости могут приводить
к появлению гетеротопических хрящевых, костных, костномозговых элементов:
о Окостеневший рубец может напоминать сформированное ребро с наличием кортикального слоя и костномозгового канала:
- Возможно, подобное характерное окостенение возникает в результате дифференцировки мультипотентных мезенхимальных клеток, появления остеобластов, хондробластов
о Особенно часто возникает у пациентов с почечной недостаточностью и гиперкальциемией
о Обычно располагается в подкожной клетчатке или мышечно-фасциальной пластинке брюшной стенки:
- Часто внутри белой линии живота (как результат верхней срединной лапаротомии)
- Намного чаще возникает вследствие вертикальных разрезов, чем горизонтальных
• При клиническом исследовании обнаруживается плотное пальпируемое объемное образование, которое является подозрительным на опухоль в брюшной стенке
• Изменения на диагностических изображениях:
о Рентгенография: окостеневший рубец можно ошибочно принять за оставленное после операции инородное тело/опухоль
о Легко распознаются на КТ: при этом мультипланарные реформации особенно информативны в определении положения кальцината по отношению к линии разреза:
- Часто вытянуты вдоль линии разреза
8. Эндометриоз после оперативных вмешательств на органах таза:
• Чаще всего возникает после кесарева сечения (в 80% случаев) и других оперативных вмешательств на матке:
о Иногда эндометриоз брюшной стенки возникает у пациентов без оперативного вмешательства в анамнезе, способ распространения эндометрия в таких случаях точно неизвестен
• Клинические симптомы:
о Может быть первым клиническим проявлением, возникающим спустя месяцы и годы после операции
о К «классическим» симптомам относятся повторяющиеся боли в области разреза (при кесаревом сечении это обычно надлобковая область), связанные с менструальным циклом
о Может быть случайной находкой при исследовании пациентов, не имеющих какой-либо симптоматики о В литературе редко встречаются упоминания о злокачественном перерождении патологической ткани при эндометриозе брюшной стенки
• Визуализация:
о Признаки имплантации эндометрия в ткани брюшной стенки отличаются от типичных проявлений эндометриоза в полости таза о Солидные очаги неправильной формы/с лучистыми краями на КТ/МРТ, умеренно усиливающиеся при контрастировании:
- Пораженные участки дают типичный гипоинтенсивный сигнал на Т1 ВИ и гиперинтенсивный на Т2 ВИ (однако на Т1 ВИ сигнал может быть и гиперинтенсивным-таким же, как и при эндометриозе с локализацией в полости таза)
о Участки имплантации эндометрия: солидные гипоэхогенные очаги неправильной формы при УЗИ, с наличием внутреннего кровотока, определяющегося при цветовом допплеровском исследовании (а также с наличием питающего сосуда)
• Характерные лучевые признаки и соответствующий анамнез заболевания фактически позволяют установить диагноз, в то же время ткань из очагов поражения легко может быть взята путем биопсии для последующего гистологического исследования
• Очаги поражения обычно удаляются хирургическим путем с целью уменьшения выраженности симптоматики

(Слева) На аксиальной КТ с контрастным усилением у пациента после операции Уиппла, выполненной при раке поджелудочной железы, определяется неправильной формы гиподенсное объемное образование, возникшее в области разреза брюшной стенки, идентифицированное на операции как рецидивная опухоль.
(Справа) Диабетическая липогипертрофия у пожилого мужчины: визуализируются образования состоящие из жировой и фиброзной ткани, располагающиеся с обеих сторон в подкожной клетчатке в околопупочной области. Этот пациент получал инъекции инсулина в одни и те же области брюшной стенки в течение многих месяцев.
9. Тканевая инвазия опухоли в области разреза:
• Возникает после открытого/лапароскопического вмешательства, хотя вероятность опухолевой инвазии больше при лапароскопических операциях:
о Причина большего риска контактного метастазирования опухолей в зону разреза при лапароскопических вмешательствах неизвестна, скорее всего, она обусловлена техническими моментами:
- Есть предположения, что углекислый газ может способствовать метастазированию опухоли, хотя данные предположения являются малодоказательными
• Лучевые признаки неспецифичны: объемное образование мягкотканной плотности в брюшной стенке возле разреза/непосредственно в нем (в клетчатке/мышечно-фасциальной пластинке):
о Обычно лучевые признаки метастазов аналогичны первичной опухоли (например, гиперваскулярное объемное образование в случае почечноклеточного рака)
• ↑ размеров образования или повышенный захват ФДГ (при ПЭТ) - признаки, крайне характерные для опухоли; при этом новообразования брюшной стенки легко доступны для биопсии
10. Инъекционная гранулема:
• Жировой некроз с последующим рубцеванием и обызвествлением, возникающий в результате периодического подкожного введения инъекционных препаратов:
о Чаще всего возникает в подкожной клетчатке ягодичной области и крайне редко в ягодичных мышцах, даже несмотря на то, что медсестры делают «внутримышечные» инъекции на протяжении десятков лет:
- Чаще всего возникает при введении щелочных растворов
• Лучевые признаки:
о Очаги поражения округлой/линейной формы мягкотканной плотности либо обызвествленные
о Внешний вид пораженного участка частично зависит от стадии развития, на КТ может напоминать зону жирового некроза с центральным участком типичной жировой плотности
о При МРТ на Т1 ВИ обычно определяется гиперинтенсивный сигнал, на Т2 ВИ сигнал может быть различной интенсивности в зависимости от стадии развития очага поражения
о Инъекционная гранулема может быть ошибочно принята за патологический сосудистый, опухолевый или воспалительный процесс в брюшной полости
• Возможны ошибки при интерпретации изменений на рентгенограммах; их можно спутать с: аппендиколитом, конкрементом в мочеточнике, дивертикулом (при рентгеновских исследованиях с бариевой взвесью), обызвествлениями при атеросклерозе и т. д.
• Изредка инъекционные гранулемы могут быть спутаны со склеротическими очагами в костях таза, ключевым моментом в их распознавании является изменение положения очага относительно кости на рентгеновских снимках в различных проекциях
• Диагностика инъекционных гранулем посредством КТ значительно проще: для очагов характерна типичная локализация в подкожной клетчатке и своеобразный внешний вид
в) Дифференциальная диагностика изменений в местах разрезов и инъекций:
1. Десмоид:
• Отграниченная агрессивная мезенхимальная опухоль из соединительной фиброзной ткани, которая может находиться внутри или снаружи брюшной полости (включая брюшную стенку)
о В брюшной стенке обычно возникает в прямых/косых мышцах живота (где чаще всего выполняются операционные разрезы)
о У 75% пациентов с десмоидной опухолью в анамнезе имеются данные о предшествующем оперативном вмешательстве (синдром Гарднера-еще один важный фактор риска)
• Обычно представляет собой солидное образование с четкими контурами, практически не усиливающееся на КТ с контрастным усилением, дающее типичный гипоинтенсивный МР сигнал на всех пульсовых последовательностях вследствие наличия фиброзной ткани в структуре
2. Опухоли брюшной стенки:
• Различить новообразования брюшной стенки (первичные, метастатические) и изменения после операции не всегда возможно на основании только данных методов лучевой диагностики
г) Дифференциальная диагностика. Следует учитывать:
• Ятрогенные факторы (выполнение разрезов, инъекций) при выявлении мягкотканных образований в подкожных тканях
д) Список использованной литературы:
1. Ecker AM et al: Abdominal wall endometriosis: 12 years of experience at a large academic institution. Am J Obstet Gynecol. 211 (4):363.e1 -5, 2014
2. Blanco M et al: Prevalence and risk factors of lipohypertrophy in insulininjecting patients with diabetes. Diabetes Metab. 39(5):445-53, 2013
КТ при травматической грыже брюшной стенки
а) Терминология:
1. Аббревиатура:
• Травматическая грыжа брюшной стенки (ТГБС)
2. Определения:
• Разрыв мышц и фасции передней брюшной стенки в результате тупой травмы с последующим возможным выпадением внутренних органов в подкожную жировую клетчатку
• Грыжа вследствие локальной травмы передней брюшной стенки велосипедным рулем (либо объектом, сопоставимым по размеру и форме): «велосипедная» или «рулевая» грыжа
б) Визуализация:
1. Общая характеристика травматической грыжи брюшной стенки:
• Лучший диагностический критерий:
о Возникновение грыжи передней брюшной стенки у пациента с тупой травмой живота (без проникающего повреждения)
• Локализация:
о В 75% в нижних отделах живота:
- Может быть следствием наличия «слабых мест» в нижних отделах живота (естественные внутренние отверстия тела, такие как паховые каналы) и предрасположенности к повышению внутрибрюшного давления
о Может возникать с одинаковой частотой и справа, и слева
о Типичная локализация:
- Область гребня подвздошной кости в случаях повреждения неправильно фиксированным автомобильным ремнем безопасности (в области перекреста диагональной и горизонтальной лямок)
- Локальные грыжевые выпячивания часто возникают в нижних отделах с наружной стороны от влагалища прямой мышцы живота или в паховой области
- Большие дефекты в брюшной стенке часто возникают вследствие аварий транспортных средств
• Размер:
о Дефекты брюшной стенки могут быть различного размера
• Морфология:
о Повреждаются обычно все слои кишки, кожа интактна
2. КТ при травматической грыже брюшной стенки:
• Лучший метод для определения размера дефекта, визуализации содержимого грыжевого выпячивания и выявления сопутствующих повреждений внутренних органов
в) Дифференциальная диагностика травматической грыжи брюшной стенки. Другие грыжи (не травматического характера):
• Грыжи в результате травмы могут выглядеть аналогично другим типам грыж не травматического характера; ключом к их различению является наличие травмы в анамнезе

(Слева) На аксиальной КТ с контрастом визуализируются тонкая и ободочная кишка, выбухающие наружу сквозь травматический дефект в брюшной стенке. При операции в некоторых сегментах тонкой кишки были обнаружены разрывы серозной оболочки и ее повреждения отрывного характера, из-за чего потребовалось выполнение резекции.
(Справа) На аксиальной КТ с контрастным усилением определяется травматическая поясничная грыжа с выпадением внутрибрюшной жировой клетчатки, прикрытой только широчайшей мышцей спины. Также обратите внимание на инфильтрацию внутрибрюшной клетчатки возле грыжи. На операции был выявлен разрыв серозной оболочки нисходящей ободочной кишки.
г) Патология:
1. Общая характеристика:
• Этиология:
о Большинство грыж возникают в результате: резкого повышения внутрибрюшного давления, прямого воздействия травмирующей силы, сдвига тканей при резком ускорении/торможении, компрессионного воздействия ремня безопасности:
- При травматическом воздействии может не наблюдаться проникающих травм кожи, повреждение мышц и фасции при этом может быть весьма существенным
о Повреждения вследствие высокоэнергетического воздействия: 50% случаев возникают в результате аварий на транспорте; неправильно фиксированный ремень безопасности увеличивает риск возникновения повреждения:
- Силы сдвига (при резком торможении/ускорении) воздействуют на мягкие ткани в области прикрепления к костям (в частности, к гребню подвздошной кости)
- Высокое положение ремня безопасности, неправильно зафиксированного в области живота (при правильной фиксации горизонтальная лямка должна находиться над костями таза) ↑ риск травматической грыжи брюшной стенки (частичный отрыв мышц от гребня подвздошной кости):
У пациентов с избыточным весом риск получения повреждений подобным образом является наибольшим о Низкоэнергетические повреждения: удар тупым предметом с небольшой площадью поверхности:
- Например, удар рулем велосипеда в живот обусловливает возникновение травматической грыжи
- У детей грыжи могут возникнуть в результате даже относительно небольшой травмы
• Сопутствующие патологические изменения:
о Часто имеют место и другие травматические повреждения (приблизительно в 80% случаев), при этом около 50% пациентов с повреждениями органов брюшной полости нуждаются в хирургическом вмешательстве, у 1/3 пациентов обнаруживаются сопутствующие повреждения костей

(Слева) На аксиальной КТ с контрастным усилением определяются петли тонкой кишки, не усиливающиеся при контрастировании, в большом количестве выбухающие сквозь травматический дефект в брюшной стенке с правой стороны. Определяются также признаки активного артериального кровотечения. Большая часть кишки была обнаружена нежизнеспособной при операции.
(Справа) На аксиальной КТ с контрастным усилением определяется разрыв мышц брюшной стенки в нижних отделах слева, кроме того, мышцы оторваны от места своего прикрепления к гребню подвздошной кости. Обратите внимание на наличие подкожной гематомы в прилежащих отделах. Это - типичный пример повреждений, возникающих при неправильно зафиксированном ремне безопасности.
д) Клинические особенности:
1. Проявления травматической грыжи брюшной стенки:
• Кровоизлияния или ссадины на коже живота (следы от ремня безопасности)
2. Демография:
• Возраст:
о Пик частоты приходится на детский возраст до 10 лет (травматическая грыжа при ударе/падении на руль велосипеда) о Второй пик: 20-50 лет (в результате аварий на транспорте)
• Эпидемиология:
о Травматическая грыжа возникает относительно редко (меньше чем в 1% случаев при тупой травме живота)
3. Течение и прогноз:
• Травматические грыжи могут быть пропущены при клиническом исследовании, т. к. все внимание уделяется повреждениям, требующим неотложной помощи; они часто диагностируются при возникновении осложнений, обусловленных наличием грыжи:
о Только 22% травматических грыж брюшной стенки определяются клинически сразу же, что обусловливает необходимость назначения КТ для их диагностики
• Осложнения: ущемление, странгуляция, перфорация, ишемия
4. Лечение травматической грыжи брюшной стенки:
• Травма вследствие высокоэнергетического воздействия: экстренная лапаротомия и коррекция повреждений внутренних органов:
о Лечение: отсроченное оперативное вмешательство выполняется обычно 6-8 недель спустя от момента получения высокоэнергетической травмы, т. к. необходимо добиться снижения выраженности травматических изменений тканей
о В редких случаях, только у пациентов в стабильном состоянии и (исключительно) с минимальными повреждениями органов брюшной полости может быть принято решение об оперативной коррекции грыжи при лапаротомии, изначально выполняемой с целью диагностики
• Повреждения вследствие низкоэнергетического воздействия: осмотр области повреждения, иссечение дефекта, вправление грыжи и ушивание дефекта лалроскопическим/открытым способом
е) Диагностическая памятка. Следует учесть:
• Травматическую грыжу брюшной стенки легко пропустить при обследовании и на диагностических изображениях в связи с большим вниманием к более серьезным повреждениям
ж) Список использованной литературы:
1. Gutteridge I et al: Traumatic abdominal wall herniation: case series review and discussion. ANZJ Surg. 84(3):160-5, 2014
Грыжа живота
Грыжа живота – это миграция внутренних органов, окруженных наружным (париетальным) листком брюшины, под кожу или в различные отделы брюшной полости через дефекты мышечно-апоневротического слоя. Грыжи живота формируются в слабых точках брюшной стенки. Неосложненная патология проявляется безболезненным выпячиванием под кожей, которое свободно вправляется. Осложненная грыжа становится болезненной, перестает вправляться. Диагноз ставится на основании клинического осмотра, проведения УЗИ органов брюшной полости, герниографии. Лечение исключительно хирургическое; ношение бандажа показано лишь при наличии противопоказаний к операции.

Грыжа живота – выпячивание органов брюшной полости вместе с наружным листком серозной оболочки сквозь переднюю стенку живота; иногда - перемещение органов и петель кишечника в отверстия брыжейки или диафрагмы в пределах брюшной полости. Различными грыжами страдают каждые 5 человек на 10 тыс. населения; из них не менее 80% - мужчины, остальные 20% - женщины и дети. Около 30% всех оперативных вмешательств в детской хирургии проводится по поводу данной патологии. У взрослых чаще диагностируются паховая и бедренная грыжи, у детей – пупочная. Наиболее распространены грыжи в дошкольном возрасте и после 45 лет.
По частоте все вентральные грыжи распределяются следующим образом: паховые грыжи встречаются в 8 случаях из 10, послеоперационные и пупочные грыжи диагностируются в равном соотношении – по 8%, бедренные - в 3% случаев, а диафрагмальные - менее чем у 1% пациентов. На сегодняшний день в абдоминальной хирургии разрабатываются новые методики операции (безнатяжные), которые обеспечивают низкую частоту рецидивов.
Причины грыж
Грыжи брюшной стенки не возникают спонтанно, для их появления требуется сочетание ряда патологических факторов и время. Все причины грыж живота подразделяются на предрасполагающие к формированию выпячивания и свершающие. Предрасполагающие факторы включают:
- врожденную слабость сухожилий и мышц
- приобретенные изменения (в результате операций, травм, истощения), вследствие которых образуются слабые точки корсета туловища (в области бедренного и пахового каналов, пупочного кольца, белой линии живота и др.).
Свершающие причинные факторы стимулируют возрастание внутрибрюшного давления и образование грыжи в такой слабой точке. К ним относят:
- тяжелый физический труд
- опухоли органов брюшной полости
- надсадный кашель при хронической легочной патологии
- метеоризм
- нарушения мочеиспускания
- запоры
- беременность и др.
Следует заметить, что перечисленные механизмы развития заболевания должны действовать продолжительное время.
Классификация
По местоположению все грыжи живота делятся на наружные (выходят за границы брюшной стенки под кожу) и внутренние (органы перемещаются в увеличенные отверстия брыжейки кишечника или диафрагмы в пределах брюшной полости). По объему грыжа может быть полной или неполной.
- Полная грыжа характеризуется тем, что грыжевой мешок совместно с содержимым находится за границами стенки живота.
- При неполной грыже грыжевой мешок покидает брюшную полость, но не границы стенки живота (например, при косой паховой грыже содержимое может располагаться в паховом канале).
Грыжи живота могут быть вправляемыми или невправляемыми. Изначально все сформировавшиеся грыжевые выпячивания являются вправляемыми – при прикладывании незначительного усилия все содержимое грыжевого мешка достаточно легко перемещается в брюшную полость. При отсутствии должного наблюдения и лечения объем грыжи значительно увеличивается, она перестает вправляться, т. е. становится невправляемой.
Со временем повышается риск тяжелейшего осложнения грыжи – ее ущемления. Об ущемленной грыже говорят тогда, когда органы (содержимое) сдавливаются в грыжевых воротах, происходит их некроз. Существуют различные виды ущемления:
- обтурационное (каловое) возникает при перегибе кишки и прекращении пассажа каловых масс по кишечнику;
- странгуляционное (эластичное) – при передавливании сосудов брыжейки с дальнейшим некрозом кишки;
- краевое (грыжа Рихтера) – при ущемлении не всей петли, а лишь небольшого участка стенки кишечника с некрозом и перфорацией в этом месте.
В отдельную группу выделяют особые виды грыж живота: врожденную (обусловлена аномалиями развития), скользящую (содержит в себе органы, не прикрытые брюшиной – слепая кишка (цекум), мочевой пузырь), грыжу Литтре (содержит в грыжевом мешке дивертикул тощей кишки).
Симптомы грыжи живота
Паховая грыжа
Прямая паховая грыжа – приобретенная патология, при которой формируется слабость наружного пахового кольца, и кишечник вместе с париетальной брюшиной следует из брюшной полости непосредственно через наружное паховое кольцо, он не проходит рядом с семенным канатиком. Часто развивается с двух сторон. Прямая паховая грыжа ущемляется намного реже, чем косая, но чаще рецидивирует после операции. Паховые грыжи составляют 90% всех грыж живота. Достаточно редко встречается комбинированная паховая грыжа – при ней возникает несколько грыжевых выпячиваний, не связанных между собой, на уровне внутреннего и наружного кольца, самого пахового канала.
Бедренная грыжа
При бедренной грыже петли кишечника выходят из брюшной полости сквозь бедренный канал на переднюю поверхность бедра. В подавляющем большинстве случаев данным видом грыжи страдают женщины 30-60 лет. Бедренная грыжа составляет 5-7% всех вентральных грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты грыжевых ворот она склонна к ущемлению.
При всех вышеописанных видах грыж пациенты замечают округлое эластичное образование в паховой области, уменьшающееся в положении на спине и увеличивающееся в положении стоя. При нагрузке, натуживании появляется болезненность в области поражения. При косой паховой грыже кишечные петли могут определяться в мошонке, тогда при вправлении ощущается урчание кишки, при аускультации над мошонкой слышна перистальтика, при перкуссии определяется тимпанит.
Пупочная грыжа
Пупочная грыжа – перемещение грыжевого мешка наружу через пупочное кольцо. В 95% случаев диагностируется в раннем возрасте; взрослые женщины страдают этим заболеванием в два раза чаще, чем мужчины. У детей до 3-х лет возможно самопроизвольное укрепление пупочного кольца с излечением грыжи. У взрослых самые частые причины формирования пупочной грыжи живота – беременность, ожирение, асцит.
Грыжа белой линии живота
Грыжа белой линии живота образуется при расхождении прямых мышц в районе апоневроза по срединной линии и выходе через данное отверстие петель кишечника, желудка, левой доли печени, сальника. Грыжевое выпячивание может образовываться в надпупочной, околопупочной либо подпупочной области. Часто грыжи белой линии бывают множественными.
Наиболее редкая грыжа передней брюшной стенки располагается в области полулунной линии (она проходит практически параллельно срединной линии, с двух сторон от нее, в месте перехода поперечной мышцы живота в фасцию).
Послеоперационные грыжи
Формируются при осложненном течении послеоперационного периода (инфицировании раны, образовании гематом, асците, развитии кишечной непроходимости, у пациентов с ожирением). Особенность такой грыжи – грыжевой мешок и грыжевые ворота расположены в области послеоперационного рубца. Хирургическое лечение послеоперационной грыжи проводится только после устранения действия свершающего фактора.
Диагностика
Консультация хирурга необходима для проведения дифференциальной диагностики грыжи живота с другой патологией. Для установления точного диагноза обычно бывает достаточно простого осмотра, однако с целью определения тактики хирургического лечения требуется ряд дополнительных обследований, которые позволят выявить, какие органы являются содержимым грыжевого мешка, а также оценить их состояние. Для этого может назначаться:

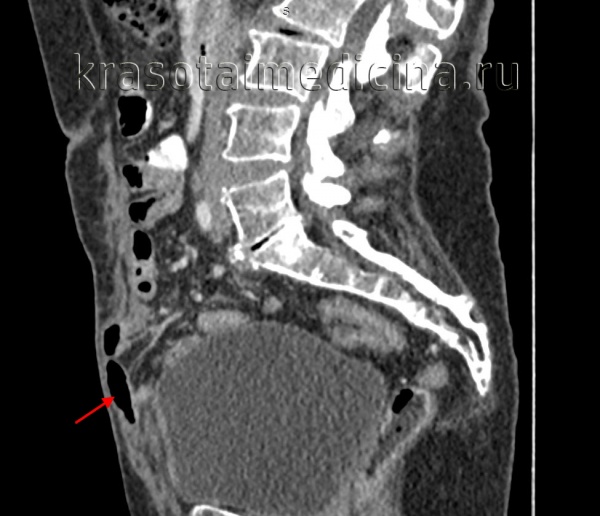
КТ ОБП/ЗП. Дефект передней брюшной стенки с пролабированием петли кишки (красная стрелка) в подкожную клетчатку.
Лечение грыж живота
Многочисленные исследования в области абдоминальной хирургии показали, что консервативное лечение грыж абсолютно неэффективно. В случае обнаружения у пациента неосложненной грыжи живота ему показано плановое грыжесечение, при ущемлении грыжи требуется экстренная операция. Во всем мире ежегодно выполняется более 20 млн. оперативных вмешательств по поводу грыжи живота, из них около 300 тыс. – в России. В развитых странах на 9 плановых вмешательств приходится 1 операция по поводу ущемленной грыжи, в отечественных клиниках показатели немного хуже – на 5 плановых грыжесечений 1 ургентное. Современные методы диагностики и хирургического лечения грыжи живота направлены на раннее выявление данной патологии и предупреждение осложнений.
Консервативное лечение (ношение бандажа) показано лишь в тех случаях, когда проведение операции невозможно: у пожилых и истощенных пациентов, беременных, при наличии онкопатологии. Длительное ношение бандажа способствует расслаблению мышечного корсета и провоцирует увеличение размеров грыжи, поэтому обычно не рекомендуется.
Плановое грыжесечение
В прежние годы преобладали классические методы грыжесечений, заключающиеся в ушивании грыжевых ворот, закрытии их собственными тканями. В настоящее время все больше хирургов пользуется безнатяжными методиками герниопластики, при которых используются специальные синтетические сетки. Такие операции более эффективны, после их применения рецидивов грыжи живота практически не бывает.
При обнаружении у пациента грыжи пищеводного отверстия диафрагмы используются различные операции (эндоскопическая фундопликация, гастрокардиопексия, операция Белси), позволяющие уменьшить грыжевые ворота и предотвратить перемещение органов брюшной полости в плевральную.
Операции по устранению наружных грыж живота могут проводиться под местной анестезией, в т. ч. с использованием эндоскопических методик. При любом виде грыжесечения в первую очередь вскрывается грыжевой мешок, внутренние органы (содержимое грыжи) осматриваются. Если петли кишечника и другие органы, попавшие в грыжевой мешок, жизнеспособны - они вправляются в брюшную полость, производится пластика грыжевых ворот. Для каждого вида грыжи разработана своя методика операции, а объем оперативного вмешательства в каждом случае разрабатывается индивидуально.
Экстренное грыжесечение
Если производится экстренная герниопластика ущемленной грыжи, при осмотре петель кишечника может быть выявлен некроз, перфорация с начинающимся перитонитом. В этом случае хирурги переходят на расширенную лапаротомию, во время которой осуществляется ревизия органов брюшной полости, удаляется некротизированные части кишечника и сальника. После любой операции по поводу грыжесечения показано ношение бандажа, дозированные физические нагрузки только по разрешению лечащего врача, соблюдение специальной диеты.
Прогноз и профилактика
Прогноз при неосложненной грыже живота условно-благоприятный: при своевременном хирургическом лечении трудоспособность восстанавливается полностью. Рецидивы после грыжесечения наблюдаются лишь в 3-5% случаев. При ущемлении прогноз зависит от состояния органов в грыжевом мешке, своевременности проведения операции. Если пациент с ущемленной грыжей живота длительно не обращается за медицинской помощью, наступают необратимые изменения во внутренних органах, и жизнь больного не всегда удается спасти.
Профилактика образования грыж живота – умеренные физические нагрузки, позволяющие укрепить мышечный корсет и предотвратить ослабление передней брюшной стенки. Следует избегать свершающих факторов: для этого необходимо правильно питаться (включать в рацион достаточное количество клетчатки, воды), следить за регулярным опорожнением кишечника.
Читайте также:
