Лечение рецидива, метастазов лейомиосаркомы матки и ее эффективность
Обновлено: 05.05.2024
Лейомиосаркома матки (ЛМС) — это злокачественное новообразование, развивающееся из гладкомышечных клеток матки. Это очень редкая опухоль, на ее долю приходится около 1-1,3% от всех злокачественных новообразований матки.
Невысокая частота встречаемости затрудняет проведение рандомизированных клинических испытаний по ее лечению, поэтому многие моменты остаются открытыми.
Причины лейомиосаркомы матки
Причины возникновения ЛМС неизвестны. В большинстве случаев опухоль развивается de novo. Но есть несколько факторов риска, которые увеличивают вероятность развития данной патологии:
- Возраст. Лейомиосаркомы диагностируются у женщин в пременопаузе и менопаузе. Обычно это возраст старше 50 лет.
- Воздействие ионизирующего излучения. Облучение является провоцирующим фактором развития большинства сарком мягких тканей. Как правило, речь идет о лучевой терапии злокачественных новообразований. В частности, облучение органов малого таза в суммарной очаговой дозе более 45 грей увеличивает риск развития ЛМС на 5%. Латентный период составляет 3-17 лет.
- Принадлежность к негроидной расе.
- Наличие мутации RB-гена у пациенток, страдающих ретинобластомой.
Эти факторы увеличивают риск развития ЛМС, но нельзя говорить, что они вызывают данное заболевание.
Симптомы лейомиосаркомы
Симптомы заболевания определяются локализацией опухоли и ее размерами:
- Для субмукозного расположения опухоли (когда она растет в просвет полости матки) характерны кровянистые выделения, не связанные с менструацией. В ряде случаев они носят обильный характер, вплоть до кровотечения.
- Если узел расположен внутри стенки матки (интрамуральная опухоль), пациентку могут беспокоить боли внизу живота, реже — ациклические кровотечения.
- Для субсерозного расположения опухоли (она растет в направлении брюшной полости) более характерны симптомы, связанные с ее воздействием на соседние органы. Например, при сдавлении мочевого пузыря будут отмечаться дизурические расстройства — частые позывы к мочеиспусканию, невозможность полного опорожнения мочевого пузыря, нарушение оттока мочи вплоть до ее острой задержки. Если новообразование давит на стенку прямой кишки, могут возникать запоры или чувство неполного опорожнения кишечника после стула.
Помимо этого, могут наблюдаться следующие симптомы:
- Общее недомогание, слабость и повышенная утомляемость.
- Необъяснимое снижение массы тела.
- Анемия.
- Длительное повышение температуры до субфебрильных цифр.
Как мы видим, большинство этих симптомов неспецифичны и могут присутствовать при других гинекологических заболеваниях. Более всего симптоматика сходна с миомой матки.

Стадии лейомиосаркомы матки
1 стадия — опухоль не выходит за пределы матки:
- 1А стадия — размеры новообразования не превышают 5 см.
- 1В — опухоль более 5 см в диаметре.
2 стадия — опухоль распространяется за пределы матки, но не выходит из малого таза.
- 2А — в злокачественный процесс вовлечены придатки матки.
- 2В — опухоль поражает ткани малого таза.
3 стадия лейомиосаркома прорастает в органы и ткани брюшной полости.
- 3А стадия — имеется единичный очаг лейомиосаркомы.
- 3В стадия — имеется несколько очагов лейомиосаркомы.
- 3С стадия — поражены тазовые и/или парааортальные лимфатические узлы.
4 стадия — имеются отдаленные метастазы за пределами брюшной полости.
Диагностика
Лейомиосаркома на ранних стадиях протекает бессимптомно, в некоторых случаях может проявлять себя кровянистыми выделениями. Чаще всего данный диагноз ставится во время гистологического исследования материала, удаленного во время гистерэктомии по поводу лечения другого заболевания, например миомы.

Во время осмотра могут быть обнаружены следующие признаки патологии:
- При бимануальном исследовании пальпируется увеличенная матка.
- При трансвагинальном УЗИ обнаруживаются узлы стенки матки, которые сходны с миомой. Заподозрить злокачественность новообразования можно по наличию косвенных признаков: нечеткость контура опухоли, наличие долек, наличие в узле анэхогенных включений без признаков нарушения питания узла, обнаружение участков анэхогенности или повышенной эхогенности. Для уточнения природы узла проводится дополнение УЗИ цветовым допплеровским картированием и допплерометрией. Эти исследования позволят оценить особенности кровоснабжения опухоли и заподозрить злокачественность новообразования. Для стандартизации оценки используется индекс резистентности и оценка максимальной систолической скорости кровотока внутри узла.
- МРТ органов малого таза позволит более точно отличить доброкачественное новообразование от злокачественного.
Основным методом диагностики лейомиосаркомы является морфологическое исследование материала узла под микроскопом. При субмукозных узлах получить материал можно во время гистероскопии с раздельным диагностическим выскабливанием. Но в большинстве случаев окончательный диагноз выставляется после удаления матки.
После подтверждения диагноза проводится дообследование для уточнения степени распространения лейомиосаркомы. Для этого назначается КТ и/или МРТ органов брюшной полости и грудной клетки.
Лечение
Основным методом лечения лейомиосаркомы матки является хирургическая операция, но она не предотвращает гематогенное метастазирование опухоли и возникновение рецидивов. Стандартным объемом вмешательства является гистерэктомия с двусторонним удалением придатков. Удаление тазовых и парааортальных лимфатических узлов не проводится, поскольку риск лимфогенного распространения на данных стадиях менее 3 %.
У женщин молодого возраста возможно сохранение яичников, при отсутствии данных за их поражение. Уменьшение объема операции в этом случае никак не сказывается на продолжительности жизни пациенток и прогнозе течения заболевания. В то же время сохранение яичников предупреждает развитие раннего климакса со всеми вытекающими последствиями.
Лучевая терапия
Лучевая терапия лейомиосаркомы не является рутинным методом лечения данного заболевания. Она не приводит к увеличению безрецидивного периода и общей продолжительности жизни, но позволяет снизить риски развития местных рецидивов с 24% до 14% по сравнению с группой наблюдения. Поэтому ее применение ограничено случаями высокого риска развития локального рецидива:
- Наличие злокачественных клеток в краях отсечения при удалении опухоли.
- Близкий край резекции.
В этих случаях проводят облучение ложа опухоли в объеме суммарной очаговой дозы 50 Гр.

Химиотерапия
Лейомиосаркома яичников дает метастазы гематогенным путем, поэтому есть необходимость в назначении химиотерапии. К сожалению, абсолютно эффективной схемы химиотерапевтического лечения на сегодняшний день нет. Из всех применявшихся схем, наилучшие результаты показали следующие:
- Для адъювантной химиотерапии первой линии применяется гемцитабин в дозировке 900 мг/м2 в первый и восьмой день курса, а также на 8 день добавляется доцетаксел в дозировке 100 мг/м2. Лечение проводят каждые 3 недели в количестве 6 курсов.
- Для лечения распространенных форм новообразования применяется гемцитабин в дозировке 1000 мг/м2 в первый и восьмой день курса, и на 8 день добавляется таксол в дозировке 175 мг/м2. Схема также используется с трехнедельным интервалом в количестве 6 курсов.
Данные препараты токсично действуют на костный мозг, вызывая миелосупрессию, поэтому у пациентов возникают иммунодефицитные состояния, анемии и тромбоцитопении. Чтобы предотвратить развитие связанных с этим инфекционных осложнений, назначают гранулоцитарный колониестимулирующий фактор с 9 по 19 дни или до достижения необходимого эффекта. Он стимулирует рост нейтрофильного ростка кроветворения и восстанавливает популяцию нейтрофилов и макрофагов — клеток иммунной системы.
Также для лечения распространенных форм лейомиосарком в рамках второй линии применяют таргетную терапию. Она действует непосредственно на злокачественные клетки, минимально повреждая здоровые ткани. Используются следующие препараты:
- Трабектедин. При его применении годовая выживаемость достигает 61%, в то время, как терапия цитостатиками дает 51%. Трабектин вводится посредством суточной инфузии 1 раз каждые 3 недели.
- Вотриент (пазопаниб). Он помогает достичь длительной стабилизации или частичной регрессии опухоли и позволяет повысить медиану выживаемости до 17,5 месяцев. Применяется в таблетках ежедневно.
Прогноз
Лечение рецидива, метастазов лейомиосаркомы матки и ее эффективность
Данные рандомизированных клинических исследований III фазы, проведенных GOG и включавших больных с поздними стадиями и рецидивами сарком матки (СМ) всех типов, помогли выявить разную чувствительность лейомиосаркомы (ЛМС) и карциномиосаркомы (КСМ) по отношению к различным ци-тостатикам.
В клиническом испытании, сравнивающем эффективность доксорубицина совместно с ДТИК или без него, было установлено, что выживаемость больных лейомиосаркомой (ЛМС) по сравнению с пациентками с другими типами опухолей лучше при условии терапии по схемам, включающим доксорубицин.
В более позднем исследовании эффективности доксорубицина в режиме монотерапии или совместно с циклофосфамидом прогностическое значение гистологического типа саркомы не было подтверждено.
Учитывая, что в течение 2 лет умирает 80 % всех больных лейомиосаркомой (ЛМС), GOG избрала стратегию проведения клинических испытаний II фазы в надежде выявить активные препараты, которые позже можно будет протестировать в рандомизированных исследованиях. Однако редкая встречаемость лейомиосаркомы (ЛМС) не позволяет провести рандомизированное исследование этих опухолей.
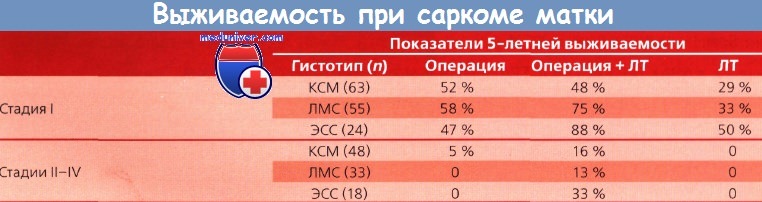
На сегодня доксорубицин и ифосфамид признаны самыми эффективными препаратами для лечения больных с рецидивами: частота ответа составляет 25—33 и 18 % соответственно. Sutton совместно с GOG опубликовали результаты исследования II фазы по применению комбинации ифосфамида, месны и доксорубицина: общая эффективность составила 30 % с продолжительностью ответа 4 мес.
Однако данная схема характеризуется значительной токсичностью. Частота ответа на паклитаксел при лечении лейомиосаркомы (ЛМС) у пациенток, ранее получавших химиотерапию (XT), составила 8 %, а среди ее не получавших — 9 %. Эффективность нового режима полихимиотерапии (ПХТ), состоящего из гемцитабина и доцетаксела, в небольшом клиническом исследовании II фазы, включавшем 29 пациенток с лейомиосаркомой (ЛМС) матки, составила 53 %. В настоящее время эта схема получает оценку GOG в испытании II фазы.
Кроме того, проводится исследование таргетных биологических препаратов, однако на сегодня ни один из них не продемонстрировал активности в отношении данного типа опухолей. Больные с поздними рецидивами лейомиосаркомы (ЛМС) в форме изолированных метастазов в легких считаются кандидатами для торакотомии с целью удалить очаги поражения. После этого лечения 5-летняя выживаемость достигает 30—50 %.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лучевая терапия, химиотерапия лейомиосаркомы матки и их эффективность
Эффективность ни одного вида адъювантной терапии лейомиосаркомы (ЛМС) матки в отношении продления жизни больных не доказана. Так же как и при других злокачественных новообразованиях женских половых органов высокого риска, больным лейомиосаркомой (ЛМС) после операции назначают лучевую терапию (ЛТ) или химиотерапию (XT). Berchuck подсчитал, что рецидивы наблюдались у 83 % больных ЛМС, которые получили какую-либо адъювантную терапию, и у 68 % перенесших только оперативное вмешательство.
Лучевая терапия (ЛТ) не влияет на основной, гематогенный, путь распространения лейомиосаркомы (ЛМС) матки и, следовательно, не предупреждает высокую частоту отдаленных метастазов в легких, печени и органах брюшной полости. Сторонники лучевой терапии (ЛТ) указывают на возможность достижения контроля над злокачественным ростом в полости таза, что предупредит появление объемных рецидивных опухолей и тем самым улучшит комфорт и качество жизни больных лейомиосаркомой (ЛМС).
Из 15 пациенток с I и II стадиями заболевания, перенесших лучевую терапию (ЛТ), Gadducci документировал рецидивы у 5 (33 %), при этом ни в одном случае они не располагались в области таза. В одном из исследований GOG показано, что после лучевой терапии (ЛТ) рецидивы развились у 3 из 13 пациенток, но в тазу их не было.
Giuntoli сравнивал результаты лечения 31 больной ЛМС (основная группа), получавших адъювантную лучевую терапию (ЛТ), с хорошо подобранной контрольной группой, включавшей столько же пациенток, которые не подвергались облучению. Несмотря на то что 5-летняя выживаемость в основной группе составила 60 %, а в контрольной — 40 %, различие между этими показателями статистически незначимое. Аналогичные данные были получены и для карциносаркомы (КСМ).
Лучевой терапии (ЛТ) отводят ограниченную роль в качестве адъювантной терапии лейомиосаркомы (ЛМС) матки, т. к. она снижает вероятность местного рецидивирования, но при этом необязательно увеличивает выживаемость.
Учитывая, что отдаленные метастазы развиваются у большинства больных, для лечения ранних стадий лейомиосаркомы (ЛМС) применяют химиотерапию (ХТ). Как уже обсуждалось в статье, посвященном карциносаркоме (КСМ) матки, в раннее клиническое исследование химиотерапии (XT) были включены пациентки со всеми типами сарком матки (СМ).
В клиническом испытании адъювантной терапии, проведенном GOG, изучали эффективность доксорубицина в качестве монотерапии или совместно с ЛТ. Рецидивы появились у 61 % больных ЛМС, не получавших XT, по сравнению с 44 % у получавших ее. Однако это исследование было небольшим, что затрудняет определение зависимости эффективности терапии от гистологического типа сарком.
Операция при лейомиосаркоме матки и ее прогноз
Планирование хирургического лечения по поводу лейомиосаркомы (ЛМС) затруднено вследствие того, что во многих случаях до операции они остаются нераспознанными. Больной, как правило, проводят миомэктомию или гистерэктомию по поводу предполагаемой лейомиомы, которая впоследствии оказывается саркомой.
В тех случаях, когда диагноз известен до операции, должна выполняться гистерэктомия. По данным нескольких ретроспективных исследований, сохранение яичников у женщин в пременопаузе не ухудшает исход; этот вопрос решается индивидуально.
Хирургическое стадирование с помощью диссекции лимфоузлов остается дискуссионным, но большинство специалистов рекомендуют иссекать только подозрительные на наличие метастазов лимфоузлы. В тех случаях, когда диагноз лейомиосаркомы (ЛМС) установлен после операции, повторная лапаротомия с целью хирургического стадирования не рекомендуется. Учитывая склонность опухоли к метастазировапию в легкие, обосновано исследование органов грудной клетки с помощью рентгенографии или КТ. Поданным Goff, у 10 % больных лейомиосаркомой (ЛМС) матки выявляют метастазы в легких во время обследования.
Из-за редкой встречаемости данной опухоли точные сведения о путях ее распространения ограничены. Goff установил, что у 16 из 21 больной во время операции установлена 1 стадия заболевания, а лимфоузлы вовлечены в патологический процесс только при наличии диссеминации лейомиосаркомы (ЛМС) по брюшной полости.

По данным Giuntoli, только у 34 из 208 больных, лечившихся в клинике Мауо, была выполнена диссекция тазовых лимфоузлов; у 3 из 4 женщин с их поражением опухоль распространялась за пределы матки. В исследовании GOG, в котором изучался характер распространения саркомы матки (СМ), выявлено, что из 59 больных лейомиосаркомой (ЛМС) с хирургически установленными стадиями заболевания у 5 % согласно результатам цитологического исследования процесс распространился за пределы органа, у 3 % имелись метастазы в придатках, а у 3,5 % — в лимфоузлах.
По результатам хирургического стадирования в 83 % случаев установлена I стадия; только в 13 % случаев она была выше клинической, что было определено на основании морфологического исследования биоптатов.
Основной путь метастазирования лейомиосаркомы (ЛМС) — гематогенный.

Corscaden и Singh описали протоколы вскрытия 15 больных, причиной смерти которых была ЛМС матки. Метастазы в органах брюшной полости выявлены в 100 % случаев, в легких или плевре — в 80 %, в парааортальных лимфоузлах — в 40 %, в почках — в 33 %, в печени — в 20 % случаев. В исследовании GOG наиболее частой первичной локализацией рецидива были метастазы в легких (41 %), только у 13 % больных выявили рецидивы в тазу.
Прогноз при лейомиосаркоме (ЛМС) неблагоприятный, даже для ранних стадий заболевания. Vardi сообщает, что 14 (44 %) из 32 больных умерли от заболевания в течение первых 3 лет после установления диагноза.
У женщин, у которых заболевание обнаружено в пременопаузе, 5-летпяя выживаемость составила 63,6 % по сравнению с 5,5 % у женщин в постменопаузе. Согласно GOG, только у 31 % больных заболевание не рецидивировало в течение 3 лет. По данным Gadducci, медиана возникновения рецидива у 39 % пациенток с I и II стадиями заболевания равнялась 18 мес.
Berchuck обнаружил, что только у 29 % больных с I и II стадиями медиана безрецидивного периода составила 7,5 года. Хотя большинство летальных исходов и рецидивов отмечается в течение 4 лет после постановки диагноза, Gallup и соавт. приводят случай рецидивирования заболевания спустя 25 лет после первичной терапии.

В противоположность ранее распространенным взглядам эти данные свидетельствуют о том, что прогноз при лейомисоркоме (ЛМС) хуже, чем при карциносаркоме (КСМ).
Прогностические факторы, определяющие исход заболевания, привлекали внимание нескольких исследовательских групп.
По данным GOG, чем больше число митозов в опухолевых клетках, тем выше риск рецидивов: они развились у 79 % больных с более 20 митозов на 10 ПЗБУ по сравнению с 61 % пациенток с 10—20 митозами на 10 полей зрения при большом увеличении (ПЗБУ). Прогноз для больных с распространением заболевания за пределы таза крайне неблагоприятный.
По данным Berchuck, ни одна пациентка из этой группы не прожила более 2 лет. Gadducci проанализировал данные многоцентрового исследования у 126 больных и в качестве независимых прогностических факторов, определяющих вероятность рецидива заболевания, выделил стадию заболевания, митотическую активность опухолевых клеток, а также возраст пациентки.
По данным Giuntoli, независимыми прогностическими факторами плохой выживаемости служат высокая степень злокачественности и поздняя стадия заболевания.
Вопрос о сохранении яичников у женщин в пременопаузе решается индивидуально.
Классификация стадий рака эндометрия (аналогичная применяется при классификации стадий сарком матки)
(аналогичная применяется при классификации стадий сарком матки)
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение метастазов при раке матки
Рак матки с метастазами — это рак 4 стадии. Но не всякий рак матки 4 стадии — это рак с отдаленными метастазами. Выделяют две подстадии, в зависимости от того, насколько сильно опухоль успела распространиться в организме:

- IVA: опухоль проросла в мочевой пузырь или прямую кишку.
- IVB: раковые клетки распространились в лимфатические узлы, которые находятся далеко от матки, имеются отдаленные метастазы, чаще всего в сальнике, костях, легких, печени.
Почему метастазирует рак матки?
Зачастую рак матки диагностируют, пока еще он находится в пределах органа, то есть процесс носит локальный характер. При этом прогноз относительно хороший, можно рассчитывать на ремиссию. Но у некоторых женщин опухоль диагностируют изначально на 4 стадии. Опухоль может рецидивировать в виде метастазов спустя некоторое время после того, как проведено лечение.

Процесс метастазирования достаточно сложен и не до конца изучен. Некоторые опухолевые клетки отрываются от первичного очага и проникают в кровеносный или лимфатический сосуд. В дальнейшем они мигрируют по организму с током лимфы или крови. Попадая в мелкий сосуд какого-либо органа, раковая клетка буквально застревает в нем и проникает в окружающие ткани. Там она может долго находиться в «спящем» состоянии, а затем, когда наступают благоприятные условия, начинает активно размножаться и дает начало вторичному очагу.
Многие онкологические пациенты погибают именно от метастазов. Проблема в том, что зачастую вторичных очагов много, многие из них настолько малы, что их не удается обнаружить. Уничтожить их очень сложно. Поэтому на поздних стадиях лечение носит преимущественно паллиативный характер. Врач старается замедлить рост опухоли, улучшить состояние пациента и продлить его жизнь.
Какими симптомами проявляется рак матки с метастазами?
Основные симптомы рака матки: аномальные выделения из влагалища, зачастую кровянистого характера, влагалищные кровотечения, не связанные с месячными, в постменопаузе, боль в низу живота и в области таза, болезненность во время мочеиспусканий и половых актов.
На стадии IVA присоединяются симптомы, связанные с поражением прямой кишки и мочевого пузыря: примеси крови в моче, частые, болезненные, затрудненные мочеиспускания, диарея, запоры, примесь крови в стуле, черный дегтеобразный стул.
На стадии IVB появляются симптомы, связанные с метастазами:
- При поражении костей: боли в костях, патологические переломы (возникают от небольшого воздействия).
- При поражении легких: упорный хронический кашель, одышка, боли в грудной клетке, примесь крови в мокроте.
- При поражении печени: желтуха, кожный зуд, боль под правым ребром.
Нарастает слабость, повышенная утомляемость, снижение аппетита, женщина сильно теряет вес. У некоторых больных из-за поражения печени развивается асцит — в брюшной полости скапливается жидкость.
Методы диагностики
Для того чтобы обнаружить метастазы при раке тела матки, применяют следующие методы диагностики:
- Рентгенография грудной клетки. Быстрое, несложное и информативное исследование, которое помогает обнаружить вторичные очаги в легких.
- Компьютерная томография. Не используется для диагностики самого рака матки, но помогает выявить вторичные очаги в других органах, диагностировать рецидив.
- Магнитно-резонансная томография. Этот метод диагностики особенно полезен при поиске метастазов в головном и спинном мозге, лимфатических узлах.
- ПЭТ-сканирование. Во время этого исследования в организм вводят радиофармпрепарат, который накапливается в опухолевых клетках и делает их видимыми на снимках, выполненных специальным аппаратом.
- Цистоскопия и ректоскопия — эндоскопические исследования мочевого пузыря и прямой кишки. Их назначают, когда есть подозрение, что опухоль распространилась на эти органы.
Лечение рака матки с метастазами
Лечение зависит от того, как много метастазов, где они находятся, насколько велики, от симптомов, общего состояния женщины, сопутствующих заболеваний, возраста. С пациенткой работает команда врачей-специалистов, в которую могут входить: онколог-хирург, онколог-гинеколог, химиотерапевт, врач лучевой терапии, психоонколог и др.
Хирургическое лечение
Наиболее благоприятной считается ситуация, когда обнаружены метастазы только в лимфатических узлах брюшной полости. Такой рак можно попробовать удалить. В большинстве же случаев при раке матки 4 стадии радикальная операция невозможна. Но иногда целесообразно паллиативное вмешательство, во время которого хирург старается удалить как можно больше опухолевой ткани. В дальнейшем это помогает повысить эффективность химиотерапии и лучевой терапии. Исследования показали, что есть связь между объемом удаленной опухоли и показателями выживаемости женщин после операции. Кроме того, операция помогает предотвратить сильные кровотечения из-за опухоли.

Однако хирургическое вмешательство при раке матки 4 стадии достаточно сложное и несет риск серьезных осложнений, его могут перенести не все женщины. Поэтому врач должен взвесить все за и против, оценить возможные преимущества и риски.
Лучевая терапия помогает уменьшить симптомы и повысить выживаемость. Используют разные виды облучения:
- Из внешнего источника. Это классическая лучевая терапия.
- Брахитерапия, когда источник излучения помещают прямо в матку. Существуют два вида брахитерапии при раке матки:
- LDR: источник излучения помещают в матку на 1–4 дня. Все это время женщина должна находиться в неподвижном положении, чтобы пучок лучей не смещался и точно попадал на опухоль.
- HDR: используют излучение более высокой интенсивности, но его источник помещают в матку примерно на час. Процедуру повторяют, как минимум, три раза, еженедельно или ежедневно.
Гормональная терапия
Гормональная терапия эффективна лишь в случаях, когда на поверхности раковых клеток есть рецепторы к гормонам — эстрогенам и прогестерону. Она действует лучше всего при небольшом количестве метастазов, если не поражены легкие и печень. Применяют прогестины, тамоксифен, изучается эффективность ингибиторов ароматазы. Гормональная терапия эффективна при запущенном, рецидивировавшем раке матки.
Обычно при раке матки с метастазами применяют химиопрепарат доксорубицин в сочетании с паклитакселом или препаратами платины (цисплатин, карбоплатин).

Иногда используют комбинации цисплатина, ифосфамида и паклитаксела. В настоящее время продолжаются клинические исследования, направленные на поиск оптимальных сочетаний препаратов в тех или иных случаях.
Поддерживающая терапия
Прогноз выживаемости
Пятилетняя выживаемость при раке матки на стадии IVA составляет 17%, при стадии IVB — 15%. В настоящее время методы лечения продолжают совершенствоваться, и, возможно, в будущем эти показатели удастся улучшить.
Читайте также:
