КТ, МРТ при десмоидной опухоли брюшной полости
Обновлено: 09.05.2024
а) Терминология:
1. Синонимы:
• Внебрюшной десмоид, десмоидная опухоль, агрессивный фиброматоз, мышечно-апоневротический фиброматоз, высокодифференцированная неметастазирующая фибросаркома
2. Определение:
• Доброкачественное образование, возникающее в результате клональной пролиферации фибробластов, но характеризующееся местным агрессивным ростом:
о Ранее подразделялся гистологически по расположению (внебрюшной, брюшной, внутрибрюшной)
б) Визуализация:
1. Общая характеристика:
• Локализация:
о Внебрюшная локализация:
- В 70% случаев выявляется в мышцах конечностей:
Область плечевого сустава, верхние отделы плеча: 28%
Грудная клетка и спина: 17%; бедро: 12%; голова и шея: 8%
- Обычно располагается в мышцах
о Брюшная локализация:
- Мышцы и фасции брюшной стенки:
Прямая и внутренняя косая мышцы живота
- Частая локализация у пациенток 20-30 лет
о Внутрибрюшная локализация:
- Чаще всего происходит из брыжейки тонкой кишки
- Охватывает область таза, забрюшинное пространство и область брыжейки
- У пациентов, страдающих фиброматозом брыжейки, в 13% случаев выявляют семейный аденоматозный полипоз (синдром Гарднера):
Остальные случаи являются спорадическими
• Размер:
о Размер внебрюшных образований обычно составляет 5-10 см
о Образования в брюшной стенке имеют меньший размер - 3-7 см
о Внутрибрюшные образования характеризуются наибольшим размером - 10-25 см
• Морфология:
о Инфильтративное образование с нечетким контуром
о Обычно образование является солитарным, однако может быть обнаружено множество синхронных опухолей:
- Множественные внутрибрюшные образования чаще встречаются у пациентов, страдающих семейным аденоматозным полипозом
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о МРТ для определения локализации и размера опухолей:
- Оптимальный метод динамического наблюдения после лечения
(Слева) При МРТ в коронарной плоскости на Т1ВИ в задних отделах бедра определяется очень крупное образование инфильтративной структуры. Образование характеризуется гомогенно гипоинтенсивным сигналом. В кортикальном слое прилежащих отделов бедренной кости были выявлены остеомы.
(Справа) У этого же пациента при МРТ в коронарной плоскости в режиме STIR выявленное в бедре крупное образование также с гипоинтенсивным сигналом. При фиброматозе десмоидного типа образования не обязательно должны характеризоваться гомогенной структурой и гипоинтенсивным сигналом, однако у этого пациента, страдающего семейным аденоматозным полипозом, диагноз был подтвержден. (Слева) При МРТ в аксиальной плоскости на Т1ВИ в приводящих мышцах определяется очень крупное образование, с несколько более интенсивным сигналом по сравнению с мышцами. Образование проникает через запирательное отверстие и охватывает седалищный бугор как спереди, так и сзади.
(Справа) У этого же пациента при МРТ в аксиальной плоскости на Т2 ВИ выявленное образование гетерогенной структуры с гиперинтенсивным сигналом по сравнению с мышцами и наличием в центре гипоинтенсивных зон. Образование смещает, но не инвазирует сосудисто-нервный пучок. (Слева) При МРТ в аксиальной плоскости на Т1ВИ в двуглавой мышце бедра определяется инфильтративное образование, с почти такой же интенсивностью сигнала, как и мышцы. Однако структура образования гетерогенна. Следует отметить распространение выявленного образования вдоль фасции.
(Справа) У этого же пациента при МРТ в аксиальной плоскости на Т2 ВИ в режиме FS выявленное образование с гиперинтенсивным сигналом и наличием гипоинтенсивных очагов. В этом режиме распространение образования вдоль фасции является более очевидным. Эта особенность важна, поскольку такой характер распространения образования в сочетании с инфильтративной структурой препятствует выполнению радикальной резекции.
3. Рентгенография при фиброматозе десмоидного типа:
• Изменения при рентгенографии обычно отсутствуют:
о Редко выявляют кальцификацию или оссификацию
о Выпячивание или сморщивание кожи над образованием
• В редких случаях (6-37%) обнаруживают поражение костей, заключающееся в эрозивных изменениях или развитии периостальной реакции:
о Обнаруживают чаще при рецидивировании опухоли
• При внутрибрюшной локализации может происходить смещение петель тонкой кишки или сдавливание прочих органов, например мочевого пузыря
4. КТ при фиброматозе десмоидного типа:
• Мягкотканное образование с нечетким контуром, характеризующееся отсутствием специфических отличительных признаков
• Вариабельная плотность: гиперденсное, гиподенсное или изоденсное образование по сравнению с мышцами
• Типично слабо выраженное гетерогенное контрастирование:
о Может отсутствовать
5. МРТ при фиброматозе десмоидного типа:
• Мягкотканное образование гетерогенной структуры, которое может распространяться вдоль фасции:
о Местная инвазия (46-51%) при линейном распространении вдоль фасции (83%) или переходе из одного компартмента в другой
• Вариабельная интенсивность сигнала в зависимости от содержания коллагена:
о На Т1 ВИ сигнал от гипоинтенсивного до изоинтенсивного
о На Т2 ВИ сигнал гипоинтенсивный, изоинтенсивный или гиперинтенсивный
о Гипоинтенсивные на Т1 ВИ и Т2 ВИ зоны могут соответствовать плотной ткани коллагенового типа в зрелых образованиях:
- Незрелые образования содержат больше клеток, и характеризуются гиперинтенсивным сигналом на Т2 ВИ; более зрелые образования имеют гетерогенную структуру и на Т2 ВИ содержат гипоинтенсивные очаги; созревшие образования характеризуются большим содержанием фиброзной ткани и гипоинтенсивным сигналом на Т2 ВИ
- Чем более зрелой является опухоль, тем меньше вероятность ее рецидивирования
• Образование с различной интенсивностью контрастирования:
о Характерно умеренное или выраженное контрастирование, однако может и отсутствовать
о Не контрастирующиеся при КТ образования могут контрастироваться при МРТ
о Наименее выражено контрастирование миксоидных опухолей
• При внутримышечной локализации выявляют ободок жировой ткани (симптом расщепления жировой клетчатки):
о Симптом отсутствует при местной инвазии мышцы
6. УЗИ при фиброматозе десмоидного типа:
• Цветовая допплерография:
о Выявление кровотока в гиперваскулярном образовании
• Мягкотканное гипоэхогенное образование с нечетким контуром
• Акустическая тень
7. Ангиография:
• В зависимости от типа опухоли изменения могут отсутствовать либо выявляется гиперваскулярное образование
8. Радионуклидная диагностика:
• Повышенное накопление радиофармпрепарата в фазе кровенаполнения или в отсроченной фазе:
о Может указывать на поражение костей
(Слева) При МРТ в сагиттальной плоскости на Т2ВИ в околопозвоночной области определяется образование с выражено гетерогенной интенсивностью сигнала - от гипоинтенсивного до гиперинтенсивного - и наличием четкого контура. При фиброматозе десмоидного типа лучевая картина может имитировать таковую при злокачественных опухолях головы и шеи, например саркоме и лимфоме.
(Справа) У этого же пациента при МРТ с контрастным усилением в сагиттальной плоскости на Т1ВИ в околопозвоночной области выявлено образованием с гетерогенным контрастированием. Гетерогенная структура образования на Т2ВИ и на Т1ВИ с контрастным усилением позволяет заподозрить злокачественную его природу. (Слева) Пациент, страдающий синдромом Гарднера. При КТ с контрастным усилением в аксиальной плоскости в брыжейке определяются изоденсные по сравнению с мышцами образования. При исследовании через несколько месяцев размер образований значительно увеличился. У таких пациентов после резекции часто возникает рецидив, а в дальнейшем развивается синдром укороченной кишки.
(Справа) У женщины молодого возраста при КТ с контрастным усилением в коронарной плоскости в прямой мышце живота визуализируется образование, слабо накапливающее контрастный препарат. Локализация и морфологические особенности образования, пол и возраст пациентки являются типичными для фиброматоза десмоидного типа. (Слева) Через девять месяцев у этой же пациентки при МРТ в коронарной плоскости на Т1ВИ определяется значительное увеличение выявленного образования. Клиницисты были обеспокоены быстрым ростом образования и предполагали, что оно соответствует скорее саркоме, чем десмоиду.
(Справа) При МРТ с контрастным усилением в сагиттальной плоскости на Т1ВИ в режиме FS выявленное образование характеризуется контрастированием. Важной особенностью этого случая было наличие в анамнезе сведений о прерванной пятью месяцами ранее беременности, так как десмоидные опухоли во время беременности могут значительно увеличиваться. Таким образом, это образование соответствует десмоиду, и саркому из дифференциального ряда можно исключить.
в) Дифференциальная диагностика фиброматоза десмоидного типа:
1. Фибросаркома мягких тканей:
• Более однородная клеточность по сравнению с фиброматозом
• Расположение клеток пучками или «в елочку»
• Гиперхромные атипичные ядра с наличием более выраженных ядрышек
2. Саркома мягких тканей:
• Сходные лучевые признаки
• Для постановки диагноза необходимо выполнить биопсию
3. Эластофиброма:
• Типичная локализация между верхушкой лопатки и грудной клеткой
• Признаки местной инвазии отсутствуют
• В отличие от фиброматоза десмоидного типа обычно содержит жировую ткань
• При МРТ обнаруживают гипоинтенсивные на Т1 ВИ и Т2 ВИ зоны
4. Лимфома:
• Сходные лучевые признаки могут быть выявлены при поражении стенки кишок и наличии солидных внутрибрюшных образований
• Имеют разное гистологическое строение
5. Внутримышечная миксома:
• Большое количество миксоидного матрикса при небольшом количестве клеток
• Чаще располагается не межмышечно, а внутримышечно
6. Солитарная фиброзная опухоль и гемангиоперицитома:
• Лучевые признаки сходны с внутрибрюшным фиброматозом
• В отличие от внутрибрюшного десмоида множественные образования встречаются реже
• Отсутствует связь с семейным аденоматозным полипозом
(Слева) Женщина молодого возраста, у которой при пальпации обнаружено образование. При МРТ в коронарной плоскости на Т1ВИ в подкожной клетчатке определяется очаг небольшою размера, характеризующийся нечетким контуром и изоинтенсивным сигналом по сравнению с мышцами. Над выявленным очагом кожные покровы втянуты.
(Справа) У этой же пациентки при МРТ в коронарной плоскости в режиме STIR выявленное небольшое образование с нечетким контуром характеризуется диффузно гиперинтенсивным сигналом. Образование инфильтрирует прилежащие ткани. Маркером на коже отмечено расположение данного медленно растущего образования. (Слева) У этой же пациентки при МРТ с контрастным усилением в аксиальной плоскости на Т1ВИ выявленное образование характеризуется выраженным сплошным контрастированием, что свидетельствует в пользу фиброматоза. Сплошное контрастирование такой интенсивности вряд ли можно было бы ожидать в области подкожной инъекции или рубца.
(Справа) При МРТ в аксиальной плоскости на Т1ВИ вдоль латеральной поверхности камбаловидной мышцы визуализируется гомогенно гипоинтенсивное образование. Четкий контур этого образования не типичен для инфильтративного фиброматоза десмоидного типа. (Слева) При МРТ в аксиальной плоскости на Т2 ВИ в режиме FS выявленное образование с гомогенным гипоинтенсивным сигналом и слабо выраженным перифокальным отеком. Межмышечная локализация фиброматоза десмоидного типа встречается чаще, чем внутримышечная.
(Справа) При МРТ с контрастным усилением в аксиальной плоскости на Т1 ВИ в режиме FS выявленное образование со слабым гетерогенным контрастированием. Различное количество клеток при фиброматозе десмоидного типа обусловливает вариабельную интенсивность сигнала и контрастирования при МРТ.
г) Патология:
1. Общая характеристика:
• Этиология:
о Мультифакториальное заболевание:
- Сходный патогенез для всех форм: активация сигнального пути β-катенина
- Генетические аномалии как при семейном аденоматозном полипозе
- Эндокринный фактор: провоцируется беременностью
- В ряде случаев провоцируется травмой
• Генетические особенности:
о Почти в 30% случаев выявляют трисомию по 8, 20 хромосомам
• Сопутствующие патологические изменения:
о Дисплазия скелета
о У пациентов, страдающих семейным аденоматозным полипозом, в 83% случаев в анамнезе имеются сведения об операции на органах брюшной полости
2. Стадирование и классификация фиброматоза десмоидного типа:
• По локализации выделяют внебрюшную, брюшную и внутрибрюшную формы
3. Макроскопические и хирургические особенности:
• Плотное трабекулярное образование белого цвета с блестящей поверхностью:
о Напоминает рубцовую ткань
• Образование имеет нечеткий край, при внебрюшной и брюшной локализации инфильтрирует прилежащие ткани:
о Внутрибрюшные образования характеризуются четким контуром
4. Микроскопия:
• Мономорфные веретеновидные фибробласты:
о Отсутствуют признаки гиперхромазии и атипии
о Нормальные ядра с мелкими ядрышками
о Округлые пучки клеток
о Вариабельная митотическая активность
• Строма с различным содержанием коллагена:
о Могут наблюдаться выраженная гиалинизация, миксоидные изменения или наличие коллагена как в келоидном рубце
о ± периваскулярный отек, кровоизлияние, воспаление
• Внутрибрюшная форма образования проникает в мышечную оболочку стенки кишки или прорастает ее
• Стойкое положительное окрашивание в реакции на виментин
• Может выявляться положительная реакция на мышечно-специфический и гладкомышечный актин, десмин и белок S100
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Внебрюшная форма:
- Безболезненное медленно растущее образование
- Плотное, имеет нечеткий контур
- В редких случаях вызывает боли или ограничение объема движения
о Брюшная форма:
- Безболезненное образование, возникающее во время или после беременности
о Внутрибрюшная форма:
- Отсутствие симптомов
- В редких случаях возникают перфорация стенки кишки, кишечная непроходимость, свищ и желудочно-кишечное кровотечение
• Другие симптомы:
о Внутрибрюшную форму образования можно ошибочно принять за злокачественную опухоль
о У пациентов, страдающих семейным аденоматозным полипозом, либо обнаруживают множество полипов в толстой кишке, либо выявляют в анамнезе сведения о проведенной колэктомии
2. Демография:
• Возраст:
о От периода полового созревания и старше:
- Чаще в возрасте 25-35 лет
- Внутрибрюшная форма: в среднем - 41 год
• Пол:
о Среди пациентов моложе 40 лет преобладает женский пол
• Эпидемиология:
о Ежегодно выявляют 700-900 новых случаев
о Встречается реже, чем поверхностный фиброматоз
4. Лечение:
• Широкое иссечение образования:
о Для предотвращения рецидива может потребоваться ампутация
• Лучевая терапия может комбинироваться с хирургическим методом лечения или являться основным методом лечения
• Кроме того, могут проводиться химиотерапия, противовоспалительная и антиэстрогенная терапия
е) Список использованной литературы:
1. Lee СН et al: Lipomatosis of the sciatic nerve secondary to compression by a desmoid tumor. Skeletal Radiol. 42(12): 1751-4, 2013
2. Oweis Y et al: Extra-abdominal desmoid tumor with osseous involvement. Skeletal Radiol. 41 (4):483-7, 2012
3. Ilaslan H et al: Radiofrequency ablation: another treatment option for local control of desmoid tumors. Skeletal Radiol. 39(2):169-73, 2010
4. Murphey MD et al: From the archives of the AFIP: musculoskeletal fibromatoses: radiologic-pathologic correlation. Radiographics. 29(7):2143-73, 2009
Десмоидная опухоль
Десмоидная опухоль – опухоль, развивающаяся из мышечно-апоневротических структур и занимающая промежуточное положение между доброкачественными и злокачественными новообразованиями. Склонна к прорастанию окружающих тканей, но не дает отдаленных метастазов. Может возникать на любом участке тела, чаще локализуется в области передней брюшной стенки, спины и плечевого пояса. Представляет собой плотное опухолевидное образование, расположенное в толще мышц или связанное с мышцами. При прогрессировании может прорастать сосуды, кости, суставы и внутренние органы. Диагноз выставляется на основании осмотра и данных дополнительных исследований. Лечение – оперативные вмешательства, лучевая терапия, химиотерапия.

Общие сведения
Десмоидная опухоль (десмоид, десмоидная фиброма, мышечно-апоневротический фиброматоз) – редкая соединительнотканная опухоль, развивающаяся из фасций, мышц, сухожилий и апоневрозов. Микроскопически лишена признаков злокачественности и никогда не дает отдаленных метастазов, при этом склонна к местному агрессивному росту и частому рецидивированию (нередко многократному), поэтому онкологи рассматривают десмоид как условно-доброкачественное новообразование. Составляет 0,03-0,16% от общего количества новообразований. В 64-84% случаев страдают женщины.
У представительниц слабого пола десмоидная опухоль обычно возникает на втором или третьем десятилетии жизни, в 94% случаев выявляется у рожавших пациенток, в 6% случаев – у нерожавших. У больных мужского пола десмоид чаще диагностируется в детском или подростковом возрасте. В постпубертатном периоде количество случаев заболевания у мужчин резко уменьшается. Обычно наблюдается медленное прогрессирование. Диагностику и лечение десмоидных опухолей осуществляют специалисты в области онкологии, дерматологии, хирургии, травматологии и ортопедии.

Причины и патанатомия десмоидной опухоли
Причины развития десмоидной опухоли пока остаются невыясненными. В качестве одного из самых вероятных факторов специалисты рассматривают травматические повреждения мышц, связок и апоневрозов (в том числе – в процессе родов у женщин). Кроме того, исследователи указывают на возможную связь десмоидной опухоли с уровнем половых гормонов и некоторыми генетическими нарушениями. По статистике, десмоид диагностируется у 20% пациентов, страдающих семейным аденоматозом – наследственным заболеванием, обусловленным генетической мутацией.
Десмоидная опухоль представляет собой плотный, как правило, одиночный узел, имеющий волокнистое строение. Цвет новообразования на разрезе серовато-желтый. При микроскопическом исследовании десмоидной опухоли видны пучки коллагеновых волокон, расположенные в разных направлениях и переплетающиеся между собой. Выявляются зрелые фиброциты и фибробласты. Митозы возникают очень редко. При исследовании визуально неизмененных окружающих тканей, иссеченных вместе с новообразованием, могут обнаруживаться микроскопические элементы опухоли.
Симптомы десмоидной опухоли
Десмоидная опухоль может развиваться в любой части тела, однако чаще всего располагается на передней поверхности брюшной стенки. К числу достаточно распространенных локализаций также относятся спина и область плечевого пояса. На грудной клетке, верхних и нижних конечностях десмоидные опухоли появляются редко, однако, такие новообразования имеют особое значение, поскольку часто располагаются близко к костям и суставам, интимно спаиваются с близлежащими образованиями или прорастают их, нарушая подвижность суставов, прочность и опорность костей.
Десмоидные опухоли на руках и ногах всегда локализуются на сгибательной поверхности конечности. В зависимости от особенностей поражения тканей различают четыре клинических типа экстраабдоминальных десмоидных опухолей: одиночный узел с поражением окружающей фасции, одиночный узел с поражением фасциальных влагалищ на протяжении, множественные узлы на различных участках тела и злокачественное перерождение десмоида – превращение новообразования в десмоид-саркому.
Наряду с экстраабдоминальными выделяют интраабдоминальные и экстрабрюшные десмоидные опухоли, которые могут располагаться в брыжейке тонкой кишки, в забрюшинном пространстве, области мошонки и мочевого пузыря. Подобные новообразования выявляются реже периферических десмоидов и десмоидов передней брюшной стенки. Десмоидные опухоли в области брыжейки нередко сочетаются с семейным аденоматозом. Симптомы заболевания зависят от локализации и размера новообразования, наличия или отсутствия прорастания близлежащих органов и тканей.
Для десмоидной опухоли характерен медленный рост и малосимптомное течение. При десмоидных опухолях большого размера может наблюдаться болезненность. При прорастании суставов возможны контрактуры, при прорастании костей – патологические переломы, при прорастании внутренних органов – нарушения функции этих органов. В ходе внешнего осмотра обнаруживается плотное малоподвижное новообразование округлой или овальной формы с гладкой поверхностью, располагающееся в толще мышц либо связанное с мышцами и связками.
Диагностика и лечение десмоидной опухоли
Диагноз выставляют на основании осмотра, данных инструментальных исследований и результатов биопсии. Пациентов с десмоидной опухолью направляют на УЗИ, КТ и МРТ. Наиболее информативным методом исследования, позволяющим установить границы опухоли и степень ее инвазии в окружающие ткани, является магнитно-резонансная томография. При необходимости назначают ангиографию сосудов и другие исследования. При прорастании сосудов, нервов, внутренних органов и костных структур может потребоваться консультация сосудистого хирурга, невролога, абдоминального хирурга, торакального хирурга, травматолога, ортопеда и других специалистов.
Из-за высокой вероятности рецидивирования десмоидных опухолей предпочтительным является комбинированное лечение, включающее в себя хирургические операции и лучевую терапию. В ряде случаев применяют химиотерапию и гормональную терапию. По различным данным, десмоидные опухоли рецидивируют в 70-90% случаев после оперативного лечения, использованного в качестве монометодики. Проведение комбинированной терапии позволяет существенно уменьшить частоту рецидивов.
Операция по возможности должна быть радикальной. При наличии одиночного узла его удаляют вместе с пораженной фасцией и окружающими мышцами. При распространении десмоидной опухоли по фасциальному влагалищу иссекают фасцию на протяжении. При прорастании костных структур осуществляют удаление кортикальной пластинки или резецируют костную ткань. При поражении внутренних органов, близком расположении сосудов и нервов тактику операции определяют индивидуально.
Иссечение большого массива тканей при крупных десмоидных опухолях ведет к образованию дефектов. При возможности такие дефекты устраняют сразу после удаления опухоли, осуществляя местную пластику, используя костные ауто- и гомотрансплантаты и т. д. В ряде случаев в отдаленном периоде проводят пластические операции. При поражении близлежащего сустава конечности может потребоваться эндопротезирование. При множественных десмоидных опухолях показано поэтапное хирургическое лечение с особо радикальным удалением окружающих тканей, поскольку такие новообразования проявляют повышенную склонность к рецидивированию.
Взрослым пациентам с десмоидной опухолью назначают предоперационную и послеоперационную лучевую терапию. Недостатком метода являются выраженные постлучевые изменения тканей. Трофические нарушения и крупные рубцы, возникающие после проведения лучевой терапии, могут усложнять повторное хирургическое лечение в случае рецидивирования. В процессе лечения больных детского возраста лучевую терапию не применяют из-за возможного преждевременного закрытия ростковых зон кости в области облучения. При десмоидных опухолях у детей осуществляют оперативные вмешательства на фоне предоперационной и послеоперационной медикаментозной терапии. Пациентам назначают низкие дозы цитостатиков и антиэстрогеновые препараты. Продолжительность медикаментозного лечения десмоидной опухоли может составлять до 2 и более лет.
Прогноз при комбинированном лечении, включающем в себя хирургическое вмешательство и лучевую терапию или хирургическое вмешательство и химио-гормональную терапию, относительно благоприятный. Рецидивы выявляются у 10-15% больных, обычно – в течение 3 лет после удаления десмоидной опухоли. Чаще всего рецидивируют десмоиды, расположенные в области стопы и голени. Отдаленные метастазы не образуются. Летальный исход возможен при прорастании жизненно важных органов, обычно – при расположении десмоидной опухоли в области головы, шеи, живота и грудной клетки.
КТ, МРТ при десмоидной опухоли брюшной полости
Рентген, КТ, МРТ, УЗИ при десмоидной опухоли (десмоиде)
а) Терминология:
1. Синонимы:
• Глубокий или агрессивный фиброматоз
2. Определение:
• Редко встречающаяся доброкачественная мезенхимальная опухоль из соединительной или фиброзной ткани, не имеющая капсулы, разрушающая окружающие ее ткани
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование брыжейки тонкой кишки или брюшной стенки на месте послеоперационного рубца
• Локализация:
о Внутри- или внебрюшная (в т.ч. в брюшной стенке):
- Десмоидная опухоль брюшной полости:
Составляет 2/3 десмоидных опухолей всех локализаций
Опухоли, связанные с синдромом Гарднера или семейным аденоматозным полипозом (САП), имеют обычно внутрибрюшную локализацию
Чаще всего поражается брыжейка тонкой кишки, а также окружающие ткани
- Опухоли, локализованные вне брюшной полости:
Связаны с беременностью; имеют тенденцию к поражению брюшной стенки
в 1/3 случаев поражаются плечевой пояс и верхние конечности
Примерно в 20% случаев возникают в грудной стенке, в 10% в области головы и шеи
Мышцы, в которых обычно возникает десмоидная опухоль: прямые мышцы живота, внутренние/наружные косые мышцы, поясничные мышцы, мышцы таза (редко)
• Внешний вид:
о Четкие контуры, ровные края (75%)
о «Смазанные» края, признаки инфильтративного роста (25%)
• Ключевые моменты:
о Мезенхимальная опухоль, обладающая местным деструктивным ростом:
- В некоторых классификациях десмоидная опухоль определяется как фибросаркома низкой степени злокачественности или разновидность фиброматоза
- Имеет тенденцию к поражению мышц и их апоневрозов
- Разрушает окружающие ткани, рецидивирует после лечения, быстро растет, особенно при синдроме Гарднера
- Может поражать петли кишечника, мочевой пузырь, ребра, кости таза, а также практически все другие органы и ткани (любые)
о Десмоидная опухоль может быть как одиночной, так и множественной (15%)
о Этиология:
- В большинстве случаев возникает спорадически
- У 75% пациентов с десмоидной опухолью в анамнезе имеется указание на оперативное вмешательство на органах брюшной полости
- Возможна ассоциация с синдромом Гарднера и САП:
Семейный полипоз ободочной кишки, остеомы, поражения зубов, врожденные аномалии пигментного эпителия сетчатки
Эпидермоидные (сальные) кисты и фибромы кожи
Периампулярный рак, рак надпочечника, щитовидной железы и печени

(Слева) На аксиальной КТ с контрастным усилением визуализируется слабо накапливающее контраст объемное образование инфильтративного характера, расположенное в мышцах передней брюшной стенки с правой стороны на месте инцизионного рубца после операции.
(Справа) На аксиальной Т1 МР томограмме с контрастным усилением и жироподавлением у этого же пациента определяется относительно интенсивное накопление контраста опухолью, которая, (также, как и при КТ) скорее всего, имеет инфильтративный характер роста и нечеткие контуры. В подобных случаях отличить десмоидную опухоль от любого другого злокачественного новообразования мягких тканей можно только с помощью гистологического исследования.
2. КТ при десмоидной опухоли (десмоиде):
• Десмоидная опухоль брюшной стенки:
о Имеет типичную солидную структуру и четкие контуры (однако также возможны признаки инфильтративного роста)
о Однородная/неоднородная плотность на КТ без контрастного усиления (опухоль гиперденсна по сравнению с мышцами)
о При КТ с контрастным усилением обычно слабо усиливается (изредка, наоборот, крайне интенсивно накапливает контраст)
о Чаще всего возникает в прямой мышце живота и косых мышцах (в области выполненных ранее разрезов)
• Десмоидная опухоль брыжейки:
о Мягкотканное объемное образование с четкими либо расплывчатыми контурами
о Гиперденсное образование (по сравнению с мышцами) на КТ без контрастного усиления, неравномерно усиливающееся после контрастирования
о Характерный вид «спирали» или «завитка»: фиброзные тяжи, расходящиеся по направлению к прилежащим отделам жировой клетчатки
о Может смещать, сдавливать, стягивать прилежащие петли кишечника, в некоторых случаях-обусловливать развитие обструкции тонкой кишки
о Может обнаруживаться инфильтративный рост опухоли в ближайшие органы и мышцы
о Очень редко обызвествляется
3. МРТ при десмоидной опухоли (десмоиде):
• Опухоль выглядит либо плохо отграниченной от окружающих тканей, либо, наоборот, имеет четкие контуры:
о Часто распространяется за пределы фасции (в 1/3 случаев); может быть отграниченной либо обладать инфильтративным ростом
• Типичный МР признак: гилоинтенсивный сигнал во всех импульсных последовательностях вследствие наличия фиброзной ткани:
о Признак не является специфичным, и может обнаруживаться при других патологических состояниях (например, при злокачественных опухолях-фибросаркоме, злокачественной фиброзной гистиоцитоме)
о Обычно дает равномерно изоинтенсивный или умеренно гиперинтенсивный сигнал на Т1 ВИ
о Неравномерно гиперинтенсивный сигнал на Т2 ВИ и STIR:
- Гиперинтенсивный сигнал на Т2 ВИ характерен для быстро растущих и «агрессивных» десмоидных опухолей
о «Полоски», дающие гилоинтенсивный сигнал во всех пульсовых последовательностях (обусловленный наличием фиброзной ткани и коллагена) наблюдаются в 2/3 случаев
о После введения препаратов гадолиния наблюдается контрастное усиление различной степени выраженности (обычно неоднородное)
4. УЗИ при десмоидной опухоли (десмоиде):
• Объемное образование в брыжейке с четкими контурами и вариабельной эхогенностью
5. Рентгенография:
• Рентгеноскопия с двойным контрастированием:
о Семейный аденоматозный полипоз: множественные дефекты наполнения ободочной кишки различного размера

(Слева) На аксиальной КТ с контрастом у пациента с синдромом Гарднера визуализируется небольшое мягкотканное образование в брыжейке - типичная десмоидная опухоль, никак не проявляющаяся, вследствие чего она не была оперативно удалена.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента 8 месяцев спустя обнаруживается, что опухоль в значительной степени увеличилась в размерах, обрастает брыжеечные сосуды и кишечник. Пациенту потребовалась тотальная резекция тонкой кишки с брыжейкой и пересадка тонкой кишки.
в) Дифференциальная диагностика десмоидной опухоли (десмоида):
1. Саркома мягких тканей:
• Методами лучевой диагностики нельзя отличить десмоидную опухоль в брюшной стенке от саркомы - необходима биопсия
2. Лейкемия и лимфома:
• Забрюшинная и брыжеечная лимфаденопатия с наличием солидных либо сливных патологически измененных лимфоузлов
• Более «мягкая» опухоль по сравнению с десмоидом («обволакивает» кровеносные сосуды или кишку, редко вызывает обструкцию)
3. Метастазы в сальнике или брыжейке:
• Чаще всего это множественные, менее четко (по сравнению с десмоидом) отграниченные очаги поражения, часто сочетаются с помутнением/уплотнением брыжейки/сальника
4. Карциноид:
• Поражает обычно брыжейку подвздошной кишки (в нижних отделах справа)
• Характерные признаки: десмопластическая реакция и обызвествления (что не обнаруживается при десмоидных опухолях)
5. Опухоли тонкой кишки, прорастающие в брыжейку:
• Стромальные опухоли ЖКТ или аденокарцинома могут прорастать в брыжейку и выглядеть так же, как десмоидная опухоль
6. Склерозирующий мезентерит:
• Мало похож на объемное образование по сравнению с десмоидой опухолью
• При стягивающем мезентерите могут возникать отдельно лежащие объемные образования в брыжейке, для которых характерны десмопластическая реакция и обызвествления

(Слева) На аксиальной КТ с контрастным усилением, выполненной молодой женщине с синдромом Гарднера два года спустя после тотальной колэктомии, определяется фиброматоз брыжейки (десмоидная опухоль) с тотальным поражением брыжейки тонкой кишки. Десмоидная опухоль занимает практически весь объем брюшной полости.
(Справа) На аксиальной КТ с контрастом визуализируется однородное, практически не накапливающее контраст объемное образование в полости таза, обрастающее ближайшие к нему петли кишечника. Это образование является де-смоидной опухолью. Резекция таких опухолей, обрастающих кишечник на большом протяжении, крайне сложна.
2. Макроскопические хирургические особенности:
• Десмоидные опухоли могут занимать промежуточное положение между процессом репарации и явным злокачественным новообразованием
• Объемное образование темного/светлого оттенка, плотной структуры, хорошо (или недостаточно хорошо) отграниченное от окружающих тканей
• Может иметь «каменную» плотность, что не позволяет выполнить чрезкожную биопсию
1. Проявления десмоидной опухоли (десмоида):
• Наиболее частые признаки/симптомы:
о Симптоматика либо отсутствует, либо имеется боль в животе и пальпируемое объемное образование
о Симптоматика «острых» состояний:
- Вследствие ишемии/изъязвления опухоли
- Обрастание брыжейки и кишечника → ишемия и обструкция → резекция кишки (повторная) → синдром короткой кишки
- Гидронефроз из-за обрастания мочеточника опухолью
3. Течение и прогноз:
• Осложнения:
о Прорастание в расположенные возле опухоли ткани со сдавливанием и инвазией окружающих структур:
- Десмоидные опухоли внутрибрюшной локализации имеют тенденцию к более агрессивному росту, обладают преимущественно инфильтративным характером роста (в частности, если возникают на фоне САП или синдрома Гарднера)
- Могут вызывать кишечную обструкцию, сдавливание мочеточника, хроническую ишемию кишечника из-за обрастания сосудов и сужения их просвета
- В полости таза десмоидная опухоль может поражать мочевой пузырь, приводя к обструкции и нарушению мочевыделения, а также маточные трубы, обусловливая возникновение гидросальпинкса
- Десмоидные опухоли внебрюшной локализации могут прорастать в нервные стволы, вызывая болевые ощущения; опухоли грудной стенки способны прорастать в плевру
о Синдром короткой кишки в результате повторных вмешательств (резекций) на тонком кишечнике
о Большое количество рецидивов (в 2/3 всех случаев):
- Вероятность возникновения рецидива не зависит от лучевых признаков и данных гистологического исследования
• Прогностически неблагоприятные особенности:
о Большой размер опухоли (больше 10 см) и множественность поражения
о Распространенное поражение петель кишечника, обрастание кровеносных сосудов, мочеточников
4. Лечение десмоидной опухоли (десмоида):
• «Стабильные» опухоли, протекающие бессимптомно: контроль в динамике
• Опухоли, провоцирующие развитие симптоматики, должны удаляться хирургическим путем, когда это возможно:
о Резекция опухоли может становиться сложной задачей при обрастании ею жизненно важных органов:
- Операция в некоторых случаях позволяет добиться излечения, однако в то же время возникает большое количество расстройств, обусловленных вмешательством
- В частности, резекция тонкой кишки при ее опухолевом поражении приводит к появлению послеоперационных заболеваний (ишемическое поражение кишечника, синдром короткой кишки, обструкция, формирование свищей)
о Часто после оперативного лечения возникают рецидивы, особенно при внебрюшной локализации опухоли
• Консервативная терапия показана пациентам с симптомными опухолями, не подлежащими удалению хирургическим путем:
о Лучевая терапия: более эффективна, если опухоль располагается в брюшной стенке, чем в брыжейке
о Системная терапия: цитотоксические средства (в т. ч. антрациклины), антиэстрогенные (например, тамоксифен), препараты интерферона, молекулярно-таргетные препараты (иматиниб), стероиды, НПВС (сулиндак)
е) Диагностическая памятка. Следует учесть:
• Необходимо принимать во внимание возможность наличия десмоидной опухоли у пациентов с оперативными вмешательствами на органах брюшной полости в анамнезе
• Нужно обращать внимание на другие характерные проявления синдрома Гарднера
• Требуется исключить другие, чаще встречающиеся объемные образования брыжейки
Десмоидная опухоль. У пациента в анамнезе имеются сведения о тотальной колэктомии в связи с синдромом Гарднера.
(а, б) На аксиальных КТ-срезах, отражающих венозную фазу контрастирования, определяется минимально усиливающееся при контрастировании объемное образование с четко очерченными краями, находящееся в брыжейке тонкой кишки.
(в) На корональной КТ в венозную фазу контрастирования визуализируется объемное образование в брыжейке тонкой кишки, незначительно накапливающее контраст, без инфильтрации прилежащих органов. Десмоидная опухоль. У пациента в анамнезе — тотальная колэктомия в связи с семейным аденоматозным полипозом.
(а, б) На аксиальном (а) и корональном (б) КТ-срезах, полученных в венозную фазу контрастирования, визуализируется крупное объемное образование в брыжейке, минимально накапливающее контраст (стрелки). Образование имеет размытые края в своей верхней части, а также тяжи, протягивающиеся в прилежащую брыжеечную жировую ткань (указатели).
(в, г) На Т1 взвешенной (в) и Т1 взвешенной (г) аксиальных МР-томограммах, определяется гипоинтенсивное объемное образование в области таза без инфильтрации рядом расположенных органов.
(д) На аксиальной Т1 взвешенной МР-томограмме, полученной в портальную фазу контрастирования, определяется неравномерно накапливающее контраст объемное образование в области таза.
Десмоидные опухоли являются редкими новообразованиями, характеризующимися пролиферацией фибробластов без наличия признаков клеточной злокачественности. Они обладают «агрессивным» характером и инфильтративным типом роста, но не дают метастазов. Внутрибрюшные десмоидные опухоли могут спорадически возникать в любом месте, включая мускулатуру передней брюшной стенки, забрюшинное пространство и таз. Особенно часто десмоидные опухоли образуются в брыжейке у пациентов с семейным аденоматозным полипозом (у 9-18% пациентов). Существенным фактором риска у пациентов с семейным аденоматозным полипозом, особенно синдромом Гарднера, являются ранее выполненные операции на органах брюшной полости. Чаще всего десмоидные опухоли возникают в основании брыжейки тонкой кишки (Pickhardt и Bhalla, 2005).
Десмоидные опухоли живота могут быть одиночными или множественными, характеризоваться вариабельными проявлениями на КТ. Так, на КТ с контрастным усилением обычно обнаруживается объемное образование, незначительно накапливающее контраст. Десмоидные опухоли брыжейки выглядят как мягкотканные объемные образования с четкими либо размытыми краями, с наличием тяжей, радиально расходящихся по направлению к окружающей жировой клетчатке, а также их «скрученным» внешним видом. Изредка обнаруживаются признаки инфильтрации смежных органов или прорастания опухоли в мышцы брюшной стенки или поясничную мышцу. Большинство десмоидных опухолей имеют плотность, не отличающуюся от мышечной ткани, в то же время в опухолях большого размера могут обнаруживаться участки низкой плотности, обусловленные некрозом. КТ используется при планировании резекции и для определения прогноза. Большой размер, множественность поражения, распространенная инфильтрация, деформация и обрастание петель тонкой кишки являются КТ-признаками неблагоприятного прогноза (Levy et al., 2006).
Псевдомиксома брюшины
Псевдомиксома брюшины – это диффузный муцинозный канцероматоз, который возникает при метастазировании разных типов интраабдоминальных опухолей. Чаще всего патология ассоциирована со злокачественными новообразованиями аппендикса и развивается на терминальной стадии онкопатологии. Болезнь проявляется асцитом, разнообразными болями в животе, синдромом интоксикации. Для диагностики псевдомиксомы назначают УЗИ, КТ и МРТ органов брюшной полости, диагностическую лапароскопию, гистологическое исследование. Лечение предполагает комбинацию циторедуктивных операций с гипертермической регионарной химиотерапией.
МКБ-10

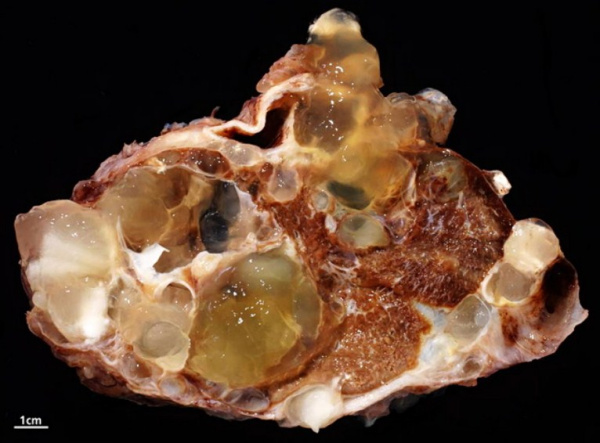
В практической онкологии псевдомиксома брюшины (ПМБ) рассматривается как один из вариантов паранеопластического процесса. Опухоль возникает вторично и имеет разную степень злокачественности, которая соответствует таковой в первичном злокачественном очаге. Заболевание встречается редко, статистически достоверные данные о его распространенности отсутствуют. Первое описание болезни было сделано австрийским патологоанатомом К. Рокитанским в 1842 году у пациента с доброкачественной слизистой опухолью аппендикса.
Причины
Псевдомиксома развивается по типу канцероматоза – диссеминированного метастазирования опухоли, которое распространяется на разные отделы брюшины. Основной причиной ее развития называют муцин-продуцирующие злокачественные новообразования червеобразного отростка (аппендикса). Этот вариант псевдомиксомы брюшины многие авторы называют «классическим».
По мнению ряда исследователей, формирование муцинозного канцероматоза может быть следствием любых опухолей интраабдоминальной локализации. Среди этиологических факторов выделяют рак желудка и кишечника, поджелудочной железы, яичников у женщин. Изредка причиной новообразования выступают злокачественные опухоли мочеточников, желчного пузыря и протоков.
Патогенез
Наибольшую значимость в механизме развития канцероматоза играет имплантационная теория. Согласно ей, отдельные муцин-продуцирующие клетки первичной опухоли отрываются от основного очага, распространяются по серозной оболочке и внутрибрюшной жидкости. Пусковым фактором такого состояния является мутация злокачественных клеток и утрата ними факторов межклеточной адгезии, которые обеспечивают целостность опухолевого очага.
Процесс слизеобразования в псевдомиксоме связывают с мутациями 12-го кодона гена KRAS. Генетические аномалии влияют только на интенсивность продукции муцина и не имеют значения для прогноза выживаемости пациентов. Однако прогностическую ценность имеют исследования слизистого компонента ПМБ: увеличенная экспрессия протеина PINCH ассоциируется с высокой злокачественностью и плохим прогнозом для продолжительности жизни.

Классификация
Вопросы систематизации псевдомиксомы пока недостаточно изучены. Ранее в клинической онкологии использовали классификацию Ronnett (1995), в которой опухоли подразделялись на 3 варианта: диссеминированный перитонеальный аденомуциноз (DPAM), перитонеальный муцинозный канцероматоз (PMCA), промежуточная группа новообразований (IG). На сегодня во врачебной практике чаще применяют следующие классификации:
- Индекс перитонеального канцероматоза. Показатель определяется во время ревизии брюшной полости и оценки размеров опухолевых отсевов в 13 областях брюшины. Для каждой из зон определяют максимальный размер псевдомиксомы (от 0 до 3), после чего суммируют цифры и получают индекс канцероматоза.
- Классификация Gilly. Она предполагает деление псевдомиксом брюшины на 4 категории, согласно размерам наибольшего из выявленных очагов и их локализации относительно зон брюшной полости.
Симптомы псевдомиксомы брюшины
Заболевание имеет неспецифическую клиническую картину, которая в основном определяется признаками первичного опухолевого очага. Пациентов могут беспокоить боли в правой подвздошной области (при аппендикулярном новообразовании) или во всех отделах живота. Наблюдается интоксикационный синдром, представленный тошнотой, рвотой, слабостью и отсутствием аппетита. Крупные отсевы и увеличенные лимфоузлы могут пальпироваться через брюшную стенку.
Одним из ключевых проявлений псевдомиксомы брюшины является асцит – скопление свободной жидкости в брюшной полости. Он проявляется увеличением окружности живота, причем в положении стоя живот отвисает, в положении лежа становится распластанным. Пациенты испытывают неудобства при ходьбе, увеличение веса, невозможность застегнуть брюки или ремень. На коже живота хорошо контурируются поверхностные вены.
Осложнения
Псевдомиксома отличается неблагоприятным течением. Даже при адекватной хирургической или комбинированной терапии риск рецидивов составляет до 80% в течение последующих 2-х лет. Одной из основных проблем онкологических пациентов является механическая кишечная непроходимость, вызванная сдавлением петель кишечника извне. Как и другие виды онкопатологии, псевдомиксома становится причиной кахексии, полиорганной недостаточности.
Серьезную проблему представляют осложнения комбинированной онкотерапии, которая требуется при псевдомиксоме брюшины. Около 23% пациентов сталкиваются с легочными осложнениями: пневмотораксом, гидротораксом, плевритом. Возможно нагноение послеоперационной раны, несостоятельность швов на коже и кишечных анастомозах. Агрессивные химиопрепараты становятся причиной нефротоксичности, что без адекватной коррекции чревато почечной недостаточностью.
Диагностика
Обследование проводится лечащим врачом-онкологом, который курирует пациента по поводу первичной опухоли органов живота, вызвавшей канцероматоз. В редких случаях псевдомиксома брюшины диагностируется первично при запоздалом обращении больного к врачу с жалобами на увеличение живота и признаками онкопатологии. Для постановки диагноза муцинозного канцероматоза используются следующие методы обследования:
- УЗИ брюшной полости. Ультразвуковая диагностика проводится как скрининговый метод для выявления первичного опухолевого роста и отсевов в области брюшины. Исследование обязательно включает эхосонографию забрюшинного пространства и органов малого таза.
- КТ брюшной полости. Компьютерная томография с контрастированием – информативный неинвазивный метод диагностики псевдомиксомы брюшины. Методика дает возможность осмотреть серозную оболочку брюшной полости в разных отделах и провести 3D-реконструкцию.
- МРТ брюшной полости. Магнитно-резонансная томография признана методом выбора при диагностике псевдомиксом небольшого размера (до 5 мм) и сложной анатомической локализации. Для повышения информативности используют режимы жироподавления, динамического контрастирования.
- Диагностическая лапароскопия. Исследование направлено на визуальное определение степени муцинозного канцероматоза. Данные лапароскопии необходимы для выбора оптимальной тактики лечения и прогноза выживаемости для пациента.
- Гистологический анализ. Исследование тканей псевдомиксомы брюшины в основном проводится после ее хирургического удаления. При исследовании определяются муцин-продуцирующие клетки и выясняется степень их злокачественности. По показаниям гистологию дополняют иммуногистохимическими и молекулярно-генетическими методами исследования.
Дифференциальная диагностика
Учитывая отсутствие патогномоничной симптоматики, постановка диагноза псевдомиксомы брюшины достаточно сложна. До получения результатов инструментальной визуализации необходимо исключить экстренную хирургическую патологию, проявляющуюся синдромом «острого живота», и воспалительные заболевания кишечника. Углубленная диагностика требует дифференцировки между разными вариантами перитонеального канцероматоза.

Лечение псевдомиксомы брюшины
Хирургическое лечение
Основу терапии опухоли любой локализации и размера составляют циторедуктивные операции – удаление максимально возможного объема злокачественных клеток. С учетом диффузного характера отсевов псевдомиксомы хирургическая тактика подбирается индивидуально. Зачастую пациентам требуется несколько последовательных операций для удаления пораженных участков брюшины, большого и малого сальника, регионарных лимфатических узлов.
Поскольку муцинозный канцероматоз отражает терминальные стадии первичного очага малигнизации, пациентам могут выполняться паллиативные операции для ликвидации симптомов. При раке аппендикса и других отделов кишечника, сопровождающихся кишечной непроходимостью, показано удаление пораженной части ЖКТ с выведением стомы и последующим наложением анастомоза. При неоперабельной опухоли применяются обходные анастомозы кишечных петель.
Консервативная терапия
Перспективным направлением лечения псевдомиксомы признана локо-регионарная химиотерапия – гипертермическая интраперитонеальная химиоперфузия. Цитостатики подавляют рост и прогрессирование оставшихся после операции муцин-продуцирующих клеток, повышая шансы на длительную ремиссию. Гипертермия на температурах 40-45°С создает высокую концентрацию препаратов в очаге, уменьшает системную токсичность, усиливает действие лекарств.
Прогноз и профилактика
Несмотря на усовершенствование методов лечения, псевдомиксома брюшины представляет серьезную угрозу жизни пациентов. Если канцероматоз представлен клетками с низкой степенью злокачественности, уровень 5-летней выживаемости составляет 75%. При высокозлокачественных вариантах опухоли только 14% больных живут дольше 5 лет после постановки диагноза. Профилактика заключается в ранней диагностике и лечении интраабдоминальных опухолей.
1. Проблема выбора тактики лечения при продолженном росте псевдомиксомы брюшины/ А.Г. Абдуллаев, М.И. Давыдов, Н.А. Козлов// Сибирский онкологический журнал. – 2019. – №3.
2. Муцинозная цистаденома червеобразного отростка как причина псевдомиксомы брюшины (клинический случай)/ С.В. Жарко// Актуальные проблемы медицины. – 2019. – №1.
3. Современные подходы к лечению псевдомиксомы брюшины/ А.Г. Абдуллаев, Б.Е. Полоцкий, М.И. Давыдов// Российский онкологический журнал. – 2013. – №6.
4. Псевдомиксома брюшины А.Г. Абдуллаев, Б.Е. Полоцкий, Ю.Г. Паяниди// Онкогинекология. – 2012. – №4.
Читайте также:
- Лечение сердечной астмы. Терапия острой сердечной недостаточности
- Первичные митохондриальные гепатопатии - клиника, диагностика
- Механизм полимеризации актина в актиновые филаменты
- Быстропрогрессирующий (некротический экстракапиллярный) гломерулонефрит. Диагностика и лечение
- Диагностическая дилемма при аневризме брюшной аорты. Операция при аневризме аорты.
