Классификация недержания кала. Ночной энкомпрез.
Обновлено: 19.04.2024
Недержание кала - причины, признаки, лечение
Недержание кала и газов является финалом многих независимых причин. Это состояние можно определить как непроизвольное отхождение содержимого прямой кишки (фекалии, газ) через анальный канал и невозможность задержать опорожнение до достижения социально приемлемого места (туалета). Последствия инконтиненции значительны:
1) медицинские - вторичные осложнения (например, раздражение кожи, инфекция мочевого тракта, пролежни);
2) финансовые -значительные прямые и косвенные финансовые расходы (для пациента, работодателя, страховой компании);
3) ухудшение качества жизни (самооценка, смущение, стыд, депрессия, организация личной жизни в соответствии с необходимостью легкой доступности ванной, ограничение желаемой деятельности и т. д.).
Проблемы: отсутствие стандартных определений, корреляции между объективными и субъективными параметрами, ограниченность знаний об аноректальной физиологии и функции держания.
Системы шкал: не включают в себя физиологический компонент, точно отражающий клиническую тяжесть, в целом основаны на субъективной оценке пациента тяжести и частоты инконтиненции. Наиболее простая и распространенная - Кливлендская (Векснер) шкала недержания кала/газов учитывает частоту недержания газов, жидкого и оформленного стула, необходимость ношения прокладок и изменения образа жизни.
а) Эпидемиология:
• Состояние весьма распространенное, однако, степень распространения оценить сложно в связи с табуированностью темы.
Вероятная распространенность известна только в субпопуляциях населения => широкая вариабельность в зависимости от метода оценки и обследуемого контингента. Международные популяционные исследования: 0,4-18%. Телефонный опрос в США: 2,2% (30% старше 65 лет, мужчины/женщины - 63/37%); клинические данные: 5,6% (общая поликлиника) и 15,6% (урогинекологические клиники).
• Существующая диспропорция: среди физических инвалидов и психически больных лиц недержанием страдают 45-50%.
б) Симптомы недержания кала:
• Основной симптом: отсутствие контроля различных компонентов - оформленного стула, жидкого/полуоформленного стула, газов.
Описательные степени: следы стула на нижнем белье < каломазание < потеря значительного количества стула < все содержимое прямой кишки оказывается на нижнем белье.
• Варианты: дневная/ночная инконтиненция. Снижение чувства подхождения стула, снижение возможности подавить позыв на дефекацию, укорочение максимального времени удержания стула.
• Связанные симптомы: недержание мочи, выбухание влагалища (ректоцеле, цистоцеле), пролапс (геморрой, выбухание слизистой или полностенное выпадение прямой кишки), измененный характер стула.
• Вторичные симптомы: анальный зуд, раздражение перианальной кожи.
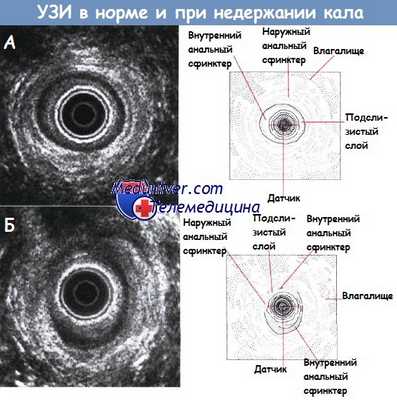
а - Нормальная ультразвуковая картина середины анального канала у 24-летней нерожавшей женщины.
Влагалище расположено вверху. Видны внутренний и наружный анальный сфинктер и подслизистый слой.
б - Ультразвуковое исследование через прямую кишку у женщины с недержанием кала после применения щипцов, осложнившимся разрывом третьей степени (6 мес после родов).
в) Дифференциальный диагноз:
• Обычно проводится не столько в отношении недержания кала, сколько в отношении скрытых заболеваний.
• Прямокишечно-влагалищный свищ.
• Влагалищно-толстокишечный свищ.
• Свищ прямой кишки.
г) Патологические изменения как причина недержания кала
Недостаточность запирательного аппарата:
• Неудовлетворительное сопротивление каловым массам: дефект или дисфункция мышц сфинктера (внутренний/наружный анальные сфинктеры, пуборектальная мышца), деформация анального канала.
• Выраженное внутрикишечное давление или пропульсивные волны: висцеральная гиперактивность (диарея, ВЗК, СРК), инконтиненция, связанная с избыточным калообразованием (неполное опорожнение, каловый завал).
Изменения стула:
• Разжижение стула (диарея): связанное с пищей, лекарствами, раздражающими агентами (желчные кислоты), инфекция, ВЗК, СРК.
• Повышенное газообразование: СРК, связанная с пищей, избыточным размножением бактерий.
Снижение накопительной способности:
• Сниженная адаптационная способность прямой кишки: проктоколит, рубец или анастомоз в прямой кишке, состояние после облучения.
• Повышенная адаптационная способность прямой кишки: ректоцеле, мегаректум.
Неврологические сенсорная и моторная дисфункции:
• Центральный неврологический дефицит: очаговый (инсульт, опухоль, травма, рассеянный склероз); диффузный (деменция, рассеянный склероз, инфекция, лекарственный).
• Периферическая нейропатия: локализованная (нейропатия полового нерва, обусловленная родами, облучение таза), диффузная (сахарный диабет, лекарственная).
• Функциональная: висцеральная гиперчувствительность (СРК).

Учебное видео анатомии диафрагмы таза, промежности, мочеполовой диафрагмы

д) Обследование при недержании кала
Необходимый минимальный стандарт:
- Анамнез: оценка жалоб и их значимости, время начала, число и характер естественных родов, аноректальные или спинальные оперативные вмешательства в анамнезе и временной интервал до возникновения инконтиненции, сопутствующие заболевания (диабет, инсульт и т.д.), текущий прием лекарств, состояние стула, отхождение стула/газов через влагалище, неполное опорожнение? Выпадение? Предшествующие колоноскопии? Неудачи предшествующего лечения, текущее лечение?
- Клиническое обследование:
• Наружный осмотр: каломазание, раздражение кожи, опущение промежности, зияющий анус, полное раскрытие ануса после разведения ягодиц, сохранность анокутанной чувствительности и анального рефлекса, наличие радиальных складок, состояние сухожильного центра промежности, деформация ануса в виде замочной скважины, пролапс или эктропион и т.д.
• Пальцевое исследование прямой кишки: целостность сфинктера, тонус сфинктера (покой/напряжение), компенсаторное напряжение дополнительных (ягодичных) мышц, длина анального канала, наличие ректоцеле, пальпируемой опухоли?
• Аноскопия/ректороманосокпия для выявления других заболеваний: анорек-тальный рак, геморрой, проктит и т.д.
- Полное или, по крайней мере, частичное обследование толстой кишки в соответствии со стандартами скрининга перед обследованием или вмешательством.
Дополнительные исследования (необязательные) при недержании кала:
- Анкетирование для оценки уровня качества жизни, например, по шкале FIQL.
- Аноректальная ультрасонография: метод выбора для оценки дефекта сфинктера.
- Физиологические исследования (если возможны, то настоятельно рекомендуются): манометрия, включая чувствительность и адаптационную способность, латентная двигательная активность полового нерва.
- Исследования при подозрении на сопутствующую дисфункцию тазового дна:
• Дефекография.
• Динамическая МРТ.
• Уродинамика.
• Осмотр гинеколога.
Аноректальный угол при дефекографии в покое и при натуживании.
е) Классификация недержания кала:
• Органическая или функциональная инконтиненция.
• На основании этиологии инконтиненции: см. выше.
• На основании тяжести: легкая, умеренная, тяжелая инконтиненция.
• На основании начала заболевания: приобретенная/врожденная инконтиненция.
ж) Лечение без операции недержания кала
1. Изменение диеты:
• Исключение пищи, вызывающей диарею/императивные позывы к дефекации.
• Дополнительная клетчатка.
2. Тренировка ритма стула: дефекация после приема пищи.
3. Дополнительные меры:
• Защитные кремы (на основе оксида цинка).
• Ирригация прямой кишки, клизмы по графику.
4. Лекарственное лечение:
• Закрепляющие препараты (лоперамид, дифеноксилат, опиаты).
• Препараты, связывающие желчные кислоты (холестирамин).
• Амитриптилин (антидепрессант).
• Внимание: больные с инконтиненцией, связанной с переполнением кишки (например, каловый завал), вероятнее всего нуждаются в клизмах и слабительных!
• Гормонозаместительная терапия? => роль окончательно не определена.
5. Физиотерапия и обратная физиологическая связь (простые дешевые методы без побочных эффектов):
• Улучшение сократительной способности наружного сфинктера в ответ на растяжение прямой кишки.
• Тренировка координации.
• Тренировка чувствительности.
• Тренировка силы сфинктера.

Анатомия анального канала: 1 — циркулярная мышца; 2 — продольная мышца;
3 — супралеваторное пространство; 4 — мышца, поднимающая задний проход;
5 — аноректальное соединение; 6 — лонно-прямокишечная мышца;
7 — переходная зона; 8 — зубчатая линия;
9 — внутренний сфинктер; 10 — наружный сфинктер;
11 — межсфинктерное пространство; 12 — задний проход;
13 — гребешок; 14 — анальная железа.
з) Операция при недержании кала
Показания:
• Инконтиненция, рефрактерная к консервативному лечению.
• Инконтиненция, обусловленная очевидным корригируемым дефектом: клоакоподобное уродство, деформация ануса по типу замочной скважины.
Методики операции при недержании кала:
1. Восстановление резидуальной функции сфинктера:
• Сфинктеропластика при определяемом структурном дефекте сфинктера => ультрасонография - наиболее информативный метод диагностики.
• Коррекция видимой деформации (ануса, прямой кишки).
• Стимуляция сакрального нерва: для рестимуляции анатомически интактной, но нефункционирующей мышцы сфинктера.
2. Замещение сфинктера и его функции. Сужение анального канала => улучшение сопротивления на выходе, но без функционирующих элементов:
• Операция Тирша и аналогичные вмешательства: сужение анального канала (серебряная проволока, силиконовая петля), даже если инородное тело приходится удалять из-за инфекции, приблизительно в 50% случаев достигается улучшение функции за счет образования рубца.
• Операция Secca: радиочастотная аблация с целью формирования контролируемого рубца в анальном канале.
• Нединамическая грацилопластика: «био-Тирш», высокий риск осложнений, отсутствие функционального улучшения.
• Имплантация/инъекция (например, под контролем ультрасонографии) микробаллонов, покрытых углеродом шариков, аутологичной жировой ткани, силикона, коллагена.
Динамическое замещение сфинктера:
• Имплантация искусственного анального сфинктера: функциональное/динамическое решение, риск инфекции/эрозии.
• Динамическая грацилопластика: электростимуляция с помощью имплантированного стимулятора —> конверсия быстро сокращающейся и утомляемой нежной мышцы бедра в медленно сокращающуюся, устойчивую к утомлению мышцу.
3. Антеградная клизма по Malone. Уменьшение наполнения кишки калом:
• Аппендикостомия или континентная колостома (если червеобразный отросток удален!).
• Полная ирригация кишки по графику.
• Недостатки: вытекание остаточных промывных вод в течение нескольких часов после ирригации.
4. Отключение. Если другие варианты лечения неэффективны, а также если более агрессивное лечение противопоказано из-за сопутствующих заболеваний => колостома (континенция не восстанавливается, но есть возможность контролировать кишечное отделяемое):
• Отключение пассажа кала = превосходная альтернатива (при правильном выполнении).
• Позволяет вернуться к нормальной личной и общественной жизни.
• Внимание: плохо сформированная или неправильно расположенная стома может быть хуже, чем инконтиненция => чрезвычайно важно сформировать стому в приемлемом месте.
и) Результаты лечения недержания кала. Сфинктеропластика: отличные или хорошие краткосрочные результаты у 60-88% больных, без изменений или ухудшение - у 15-20%. Отдаленные результаты неудовлетворительны => < 50% больных «континентны» после 5 лет.
Предикторы плохого результата: многоуровневая фрагментация мышцы анального сфинктера, сочетание дефекта сфинктера с сопутствующими заболеваниями толстой кишки (ВЗК, СРК и т.д.), потенциальное значение имеет нейропатия полового нерва.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Недержание кала у женщин ( Фекальная инконтиненция , Энкопрез )
Недержание кала у женщин — это непроизвольное отделение жидких или твердых каловых масс, газов. Патология имеет различную степень выраженности: от отдельных следов каловых масс на белье и одежде до неконтролируемого выделения всего объема испражнений, содержащегося в прямой кишке. Диагностика включает функциональные исследования (анальную манометрию, электромиографию), визуализирующие инструментальные методы (трансректальное УЗИ, ректороманоскопию). Консервативное лечение предполагает коррекцию диеты, формирование биологической обратной связи, упражнения для укрепления сфинктерного аппарата. Реже у женщин прибегают к хирургической коррекции недержания кала.
МКБ-10
Общие сведения
Недержание кала (фекальная инконтиненция, энкопрез) — распространенная проблема у женщин, начиная с репродуктивного возраста. По данным анкетирования, периодическое самопроизвольное опорожнение кишечника при мягком стуле встречается у 3,9% пациенток, при оформленном стуле — у 1,5%. У 20,5% женщин молодого и среднего возраста наблюдается неконтролируемое отхождение газов из прямой кишки. У пожилых женщин распространенность недержания кала гораздо выше — от 7 до 23%. Инконтиненция — важная медицинская проблема, она нарушает работоспособность и социальную жизнь пациентки.
Причины
Основным этиологическим фактором недержания кала у женщин является дисфункция тазового дна (ДТД), которая возникает после беременности и родов. Вероятность развития расстройства стула повышается у многократно рожавших, пациенток, перенесших затяжные или осложненные роды. Риск инконтиненции увеличивается при опущении влагалища и формировании ректоцеле, обусловленного мускульной дисфункцией.
Другие этиологические факторы недержания кала у женщин:
- Диарея. Наиболее распространенная причина инконтиненции, возникающей при нормальной работе сфинктерного аппарата. Недержание связано с повышением перистальтики, изменением консистенции каловых масс. После ликвидации этиологического фактора диареи неприятные симптомы бесследно исчезают.
- Кишечная патология. Хронические проктологические заболевания (геморрой, проктиты) изменяют накопительную способность прямой кишки и приводят к дискоординации работы сфинктерного аппарата. Вероятность недержания кала повышается при НЯК, болезни Крона, синдроме раздраженного кишечника.
- Травмы анального сфинктера. У женщин такие повреждения чаще всего вызваны рождением крупного плода или родами при клинически узком тазе, когда требуется проведение эпизиотомии. Серьезные травмы мышц ануса наблюдаются при разрыве промежности во время родов. Реже причиной является проктологическая операция.
- Нейропатии. Недержание кала возможно при повреждении периферических нервных волокон, которые контролируют деятельность анальных сфинктеров. Нейропатии характерны для женщин с сахарным диабетом, поражениями ЦНС — инсультом, грыжей межпозвоночного диска, рассеянным склерозом.
- Слабоумие. У женщин пожилого и старческого возраста симптомы недержания кала часто встречаются при болезни Альцгеймера, дисциркуляторной энцефалопатии. Инконтиненция становится постоянной проблемой, сочетается с неконтролируемым мочеиспусканием.
Патогенез
Механизмы развития недержания различаются в зависимости от основной причины. В современной проктологии выделяют 2 главных фактора, которые вызывают инконтиненцию у женщин, — несостоятельность заднепроходного сфинктера и нарушение нервной регуляции акта опорожнения кишечника. Как следствие, повышается порог ректальной чувствительности, изменяется максимально переносимый объем каловых масс.
Классификация
В клинической практике важна систематизация инконтиненции по степени тяжести, которая учитывается при постановке диагноза и выборе лечебной тактики:
- При первой степени женщина не способна удерживать кишечные газы, тогда как с дефекацией проблем не возникает.
- Вторая степень характеризуется недержанием газов и жидкого стула.
- Третья степень сопровождается недержанием газов, жидкого и твердого кала.
Существуют 2 варианта недержания каловых масс у женщин:
- Императивная инконтиненция. Отмечается на фоне резких болезненных позывов к дефекации, которые пациентка не может сдерживать. Опорожнение кишечника происходит раньше, чем больная успевает дойти до туалета.
- Пассивное недержаниекала. Наблюдается при отсутствии позывов и зачастую вызвано повреждениями внутреннего анального сфинктера. Пассивная инконтиненция чаще встречается при хронических проктологических заболеваниях.
Симптомы
Пациентки описывают признаки недержания кала различной степени: от следов испражнений на нижнем белье до выделения 50-150 мл каловых масс. Обычно инконтиненция происходит без позывов на дефекацию, о проблеме женщина узнает по характерному дискомфорту и неприятному запаху. Также предъявляются жалобы на самопроизвольное отхождение газов с громким звуком.
Большинство пациенток связывают начало симптомов с родами. В основном недержание начинается в первые дни послеродового периода, реже проявляется спустя месяцы и даже годы после рождения ребенка. Частота симптомов варьирует от 1-2 раз в месяц до ежедневного недержания. Зачастую обострение инконтиненции провоцируется употреблением жирной пищи, мучных изделий, молочных продуктов. Для некоторых женщин пусковым фактором становится стресс.
Клинические признаки недержания ухудшают качество повседневной жизни. Для ликвидации неприятных симптомов женщины вынуждены носить большие гигиенические прокладки, брать с собой сменное белье, запасную одежду. Из-за боязни, что самопроизвольное выделение кала произойдет в общественном месте, больные резко ограничивают контакты с людьми, замыкаются в себе. Большинство женщин избегают интимной близости.
Осложнения
При недостаточной гигиене или частых эпизодах недержания происходит мацерация перианальной области. Характерно покраснение и воспаление кожи, постоянная болезненность. Запущенный процесс чреват образованием глубоких язв. Загрязнение калом наружных половых органов вызывает вульвиты, вагиниты. При восходящем распространении инфекции наблюдаются цервициты, эндометриты, сальпингооофориты.
Инконтиненция сопровождается серьезными психологическими проблемами. Некоторые женщины не обращаются к врачам, предпочитают социальную изоляцию, что еще больше усугубляет симптомы. Развиваются неврозы, навязчивые страхи вплоть до панических атак, возникающих при общении с окружающими и посещении людных мест. Как правило, со временем у женщины начинается клиническая депрессия.
Диагностика
Первым этапом постановки диагноза является осмотр промежности и перианальной области с пальцевым ректальным исследованием. Обследование проводят на гинекологическом кресле. При этом врач-колопроктолог обнаруживает рубцовые деформации, признаки проктита, геморроидальные узлы. Затем назначается инструментальная диагностика:
- Анальная манометрия. При исследовании выявляют недостаточную силу сокращения анального сфинктера, раскрытие ануса при сравнительно небольшом давлении и наполнении прямой кишки. Для измерения градиента давления в разных отделах анального канала проводится профилометрия.
- Ректороманоскопия. При визуальном осмотре у женщин часто обнаруживают признаки ректального воспаления: отечность и гиперемию стенок, усиление сосудистого рисунка, наличие слизистого или гнойного отделяемого. При подозрении на толстокишечную патологию показаны сигмоидоскопия, колоноскопия.
- ЭМГ анального сфинктера. При электромиографии оценивают фоновую и произвольную электрическую активность мышц заднего прохода. По результатам ЭМГ определяют дискоординацию нервной регуляции опорожнения кишечника, полинейропатию.
- Трансректальное УЗИ. Безболезненное и безопасное исследование с полостным датчиком проводится для оценки состояния стенки кишки, мышц сфинктера, других органов малого таза женщины. При наличии признаков расстройства дополнительно проводится стандартное или вагинальное УЗИ.
Лечение недержания кала у женщин
Медикаментозная терапия
Лечебные мероприятия начинают с назначения специальной диеты для коррекции консистенции и объема стула. В дневном рационе повышают количество растительной клетчатки, цельнозерновых хлебобулочных изделий, нежирного мяса. Медикаментозная терапия включает:
- Антидиарейные препараты. Средства для угнетения моторики назначаются при воспалительных болезнях кишечника. Они замедляют перистальтику и повышают всасывание жидкости, поэтому кал имеет сформированный вид, дефекация происходит реже.
- Седативные медикаменты. Устраняют психологические причины инконтиненции, снимают тревожность и нервозность. Прием успокоительных позволяет снизить частоту эпизодов недержания кала.
Немедикаментозное лечение
Женщинам рекомендуют специальные упражнения, укрепляющие мышцы тазового дна, общие занятия ЛФК для повышения тонуса передней брюшной стенки. Перспективным направлением терапии является биологическая обратная связь (БОС).
Методика направлена на нормализацию сокращения мышечного аппарата ануса, формирование правильного рефлекса дефекации. БОС включает стимуляцию мускулатуры ануса баллончиком воздуха под контролем электромиографического датчика. После курса из 10-15 сеансов повышается возможность управления актом дефекации, возрастает сила сокращения анальных сфинктеров.
При недержании кала легкой степени органической природы, если дефект мышечного аппарата не превышает ¼ окружности, эффективна электростимуляция анального сфинктера, мышц промежности. Для лечения функциональной инконтиненции применяются методики тибиальной нейромодуляции или сакральной стимуляции, которые повышают нервно-рефлекторную деятельность ануса и прямой кишки.
Хирургическое лечение
Показаниями к проведению оперативного вмешательства служит инконтиненция 2-3 степени, сопровождающаяся дефектом сфинктера более ¼ его окружности. Хирургические методы также используются при невозможности излечения недержания консервативным путем. Колоректальные хирурги проводят различные виды пластических вмешательств: сфинктеропластику, сфинктеролеваторопластику и др.
Прогноз и профилактика
У большинства женщин удается добиться урежения эпизодов инконтиненции путем консервативных мероприятий. Долгосрочный прогноз зависит от причины недержания кала и степени его выраженности. Первичная профилактика патологии включает бережное ведение родов, предотвращение родового травматизма и своевременный отбор беременных для проведения родов путем кесарева сечения. Также необходимо вовремя выявлять и лечить гастроэнтерологические заболевания.
1. Недостаточность анального сфинктера у взрослых. Клинические рекомендации Ассоциации колопроктологов России. — 2016.
2. Распространенность симптомов дисфункции тазового дна у женщин репродуктивного возраста/ Н.В. Артымук, С.Ю. Хапачева// Акушерство и гинекология. — 2018.
Энкопрез у детей
Энкопрез у детей – это заболевание, характеризующееся нарушением контроля акта дефекации в детском возрасте. Основным симптомом является недержание кала. Состояние может сопровождать соматические патологии, причем поражающие не только желудочно-кишечный тракт. Энкопрез у детей может сочетаться с запорами, иногда встречаются нарушения поведения у ребенка, что свидетельствует в пользу психических расстройств. Диагноз ставится на основании клинических симптомов и данных анамнеза. Проводится комплексная терапия с обязательным участием психолога или психиатра. Прогноз определяется причиной заболевания.
Энкопрез у детей объединяет множество заболеваний соматической, неврологической и психологической природы, может проявляться в виде симптома или самостоятельно. Официальная статистика показывает, что недержание кала встречается у 1-5% детей, хотя родители далеко не всегда обращаются за помощью к специалистам. Наиболее частый возраст заболевших – от 5 до 8 лет, мальчики страдают в 2-5 раз чаще девочек. Примерно в 1/3 случаев энкопрез у детей сочетается с ночным энурезом. Характерным в последние годы является затяжное и рецидивирующее течение заболевания, связанное по большей части с несвоевременным обращением к врачу и значительным увеличением числа провоцирующих стрессовых факторов, поэтому энкопрез у детей продолжает оставаться актуальной проблемой педиатрии.
Природа заболевания полиморфна. Как правило, у ребенка отмечается некоторая незрелость регуляции акта дефекации, при этом нарушение может выявляться в любом из звеньев, контролирующих этот процесс. К развитию недержания предрасполагают:
- Отягощенный анамнез. Такие дети нередко имеют в анамнезе внутриутробную гипоксию, возможны осложнения родов, в том числе родовая травма новорожденных, а также перенесенная внутриутробная инфекция. Достоверно чаще страдают дети из социально-неблагополучных семей.
- Незрелость органов ЖКТ. Наблюдается и в толстом кишечнике, и в расположенных выше отделах пищеварительного тракта, включая печень, желчный пузырь и поджелудочную железу, которые во многом регулируют состояние каловых масс.
- Провоцирующие факторы невротизирующего характера: конфликты в семье, нарушение отношений «ребенок-мать», ошибки в привитии навыков опрятности и т. д. Реже энкопрез у детей может выступать в роли протестной реакции на конфликтные ситуации.
- Соматические патологии. Причиной недержания кала могут быть заболевания, провоцирующие хронические запоры, которые, в свою очередь, приводят к снижению чувствительности кишечника и его непроизвольному опорожнению.
Важно разделять первичное и вторичное недержание кала. Первичный энкопрез у детей имеет место, когда физиологический контроль акта дефекации ранее не осуществлялся. Фактически речь идет о запоздалом становлении условного рефлекса. Гораздо чаще недержание кала является вторичным и формируется после периода нормальной регуляции опорожнения кишечника. Далее представлена современная классификация энкопреза у детей:
- Первично-дизонтогенетический – связан с нарушением нервной регуляции, выше назван первичным.
- Вторично-энцефалопатический – обусловлен нарушением центральной или периферической регуляции, возникшим на фоне соматического заболевания. При выздоровлении недержание кала нивелируется. Чаще всего в анамнезе имеется резидуально-органическое повреждение головного мозга.
- Невротический – также называется системным и проявляется после воздействия интенсивного психотравмирующего фактора. Травма при этом может быть острой или длиться долгое время (например, неблагоприятная семейная обстановка).
- Патохарактерологический – один из наиболее неблагоприятных видов энкопреза у детей, поскольку изначально недержание кала является произвольным и начинается как протестная реакция на окружающую обстановку. Впоследствии контроль над дефекацией утрачивается, происходит закрепление патологического условного рефлекса и формирование своего рода зависимости. Частым исходом является «краевая» психопатия.
- Конституционально-симптоматический – отмечается при различных соматических заболеваниях, которые могут как провоцировать недержание кала, так и являться его непосредственной причиной.
Симптомы энкопреза у детей
Основной признак заболевания – непроизвольный или частично произвольный (реже) акт дефекации в неположенных местах. Обычно это происходит днем, ночной энкопрез у детей является неблагоприятным в плане прогноза. Пациенты стыдятся своего состояния за исключением случаев патохарактерологического недержания кала, когда критика остается формальной. Что касается личностных особенностей ребенка, то часто отмечается астено-невротический тип личности. Это дети с заниженной самооценкой, часто из неблагополучных семей либо растущие без отца.
При сборе анамнеза педиатр акцентирует внимание на периоде до появления энкопреза у детей, часто в преморбиде выявляются хронические запоры либо диарея, сочетающаяся с запорами. Помимо патогномоничных клинических проявлений существуют обязательные диагностические критерии данной патологии.
- Во-первых, недержание кала должно иметь место не реже одного раза в месяц.
- Во-вторых, такое состояние должно продолжаться не менее полугода. В этом случае можно говорить о наличии заболевания.
Следующий этап диагностики – определение конкретного типа энкопреза у детей. Здесь большую роль играет сбор анамнеза, особенно беседа с обоими родителями. Наряду с существующими отношениями в семье важная роль уделяется течению беременности и родов, а также периоду жизни, предшествовавшему появлению симптоматики. Диагноз ставится на основании заключения психолога или психиатра.
Лечение энкопреза у детей
Терапия всегда является комплексной и направлена в первую очередь на создание благоприятного психологического климата для ребенка, что является одним из важнейших условий для выздоровления независимо от причины энкопреза у детей. Проводится психологическое консультирование родителей. Важную роль играет режим дня, в том числе приучение к утреннему опорожнению кишечника. В случае хронических запоров назначается послабляющая диета с большим количеством овощей, ограничиваются источники крахмала, например, макароны и рис. Полезна физкультура в утренние часы с постепенным повышением нагрузок.
Со стороны педиатра необходимо назначение очистительных клизм, особенно важна эта процедура при хронических запорах, являющихся одной из причин энкопреза у детей. Клизмы также могут быть тренировочными, когда производится вливание 400-500 мл жидкости (обычно отвара ромашки) и пациенту рекомендуется удерживать ее в течение какого-то времени.
Важным элементом лечения является физиотерапия энкопреза у детей, цель мероприятий – тренировка мышц тазового дня и брюшного пресса. Используется электростимуляция, тренировка сфинктера на трубке, с которой ребенку также нужно ходить некоторое время. Из медикаментозных препаратов применяются нейрометаболики, проводится лечение дисбактериоза кишечника.
При соблюдении всех врачебных рекомендаций прогноз заболевания благоприятный. Исключение составляет недержание кала невротической природы, то есть невротический и патохарактерологический энкопрез у детей. Такие случаи труднее всего поддаются коррекции, и на то есть две весомые причины. Первая – запоздалое обращение к врачу по причине недооценки состояния ребенка и из-за страха стигматизации, поскольку терапией данной патологии в значительной степени занимается психиатр. Вторая причина, ухудшающая прогноз, – это то, что природа заболевания часто органическая, несмотря на незначительность патологии, а, значит, врачи могут оказаться не в состоянии разомкнуть порочный круг патогенеза.
Профилактика обязательно должна проводиться при хронических запорах. Одним из способов снизить риск развития энкопреза у детей является своевременное приучение ребенка к туалету и отсутствие наказания за неопрятность. Это позволяет избежать излишнего внимания, связанного с процессом дефекации. Кроме того, здесь отсутствует причина для психологического напряжения, что само по себе снижает риск развития недержания кала. И последний, очень важный момент – это обращение к специалисту на начальных этапах развития энкопреза, когда лечение проходит более мягко для ребенка в психологическом плане.
Классификация недержания кала. Ночной энкомпрез.
Энкопрез - распространенность, причины, концепции лечения
Как и при энурезе, наиболее существенные данные о клинической картине энкопреза должны быть обобщены в «клиническом профиле» (Dilling et al., Liebert, Fischel, Walker et al.).
Определение и классификация энкопреза. Шифр в МКБ-10: F 98.1: «Повторяющиеся произвольные или непроизвольные акты дефекации, происходящие в местах, которые в данной социо-культурной среде не предназначены для этой цели. Расстройство может быть патологическим продолжением нормального младенческого недержания или же результатом утраты уже ранее приобретенного контроля дефекации; и наконец, возможно намеренное выведение кала в неподходящих местах, несмотря на нормальный физиологический контроль над функцией кишечника».
В диагностических указаниях речь идет о различных формах проявления расстройства:
1. Оно может возникать из-за недостаточного туалетного тренинга
2. Оно может быть обусловлено психологически, когда есть нормальный физиологический контроль за дефекацией, но по какой-либо причине (отвращение, сопротивление, неспособность подчиняться социальным нормам) происходит дефекация в неподходящих местах
3. Оно может происходить из-за физиологической ретенции, связанной с задержкой кала, вторичным переполнением кишечника и выделением кала в неподходящем месте. В некоторых случаях энкопрез сопровождается размазыванием кала по телу или окружающим предметам». (Dilling et al.)
Распространенность энкопреза у детей в зависимости от метода обследования и оценки клинической картины составляет от 0,3% до 8%. У лиц мужского пола симптом встречается в 4-5 раз чаще, чем у лиц женского пола. Примерно 50-60% детей уже имели навыки опрятности,т.е. в этих случаях речь идет о вторичном энкопрезе. Почти у всех пациентов симптоматика проявляется только в дневное время.
Этиология. Для функционального энкопреза сформулированы в основном две этиологические модели:
а) энкопрез как выражение эмоционального расстройства
б) энкопрез как дефект процесса обучения.
Прогноз энкопреза. Частота развития симптоматики с возрастом сильно уменьшается и после 7-го года жизни энкопрез наблюдается очень редко. Все же Rutter нашел в выборке 10-11-летних детей из нормальной популяции 1,6% страдающих энкопрезом.
Концепции лечения энкопреза у детей и подростков
Лечению энкопреза в научной литературе не уделялось так много внимания, как терапии энуреза. Причина этого, возможно, заключается в том, что речь идет о более редкой форме расстройства, которое к тому же более изменчиво в своих клинических проявлениях и требует более трудоемкого, сложного и длительного лечения. Поэтому и концепции лечения менее единообразны и более вариабельны, чем при энурезе. Вместе с тем глобальная стратегия предлагает такой же терапевтический процесс, как и в случае энуреза.
Он тоже вначале включает точную и детальную диагностическую фазу, в которой особое значение придается выявлению органической патологии. Наряду с исключением органических причин должна быть подтверждена необходимость в первоочередном лечении энкопреза, так как у больного могут быть другие симптомы, иногда более настоятельно требующие терапии. Только после этого следует собирать специфическую информацию о клинических проявлениях актуальной симптоматики, о возможных зависимостях, об истории развития симптомов, о предпринимавшихся раньше попытках терапии, о семейном или социальном окружении.
Особое значение в этой фазе имеет выяснение терапевтической мотивации и готовности к сотрудничеству со стороны пациента и семьи в связи с трудоемким и продолжительным характером лечения.
Из большого числа методов лечения выкристаллизовался ряд компонентов терапии, представляющих собой комбинацию поведенческой терапии и медицинских мероприятий.

Компоненты и техники терапии энкопреза у детей и подростков
Ниже будут представлены отдельные компоненты терапии в последовательности их применения (Liebert, Fischel).
Достижение регулярной, нормальной дефекации. Так как большинство пациентов с энкопрезом склонны к ретенции и запорам, вначале после короткого периода наблюдения почти всегда необходимо добиться освобождения прямой кишки и толстого кишечника, а также установления регулярной безболезненной дефекации. Этого можно достигнуть с помощью различных медицинских мер, таких как прием слабительных. Последние нередко следует принимать на протяжении длительного времени.
К этому начальному периоду лечения относится также интенсивное консультирование семьи и пациента. Кроме ознакомления с условиями терапии необходимо предоставить информацию об основных физиологических процессах, играющих роль при энкопрезе.
Туалетный тренинг. Цель туалетного тренинга — добиться регулярности дефекации, установив определенное время посещения туалета. Обычно оговариваются от двух до четырех периодов в течение дня, согласованных со временем принятия слабительных, приема пищи или другими режимными моментами. В зависимости от возраста, уровня развития ребенка и прежде всего от терапевтической мотивации («сопротивления») туалетный тренинг может или должен быть предварительно структурирован и при надобности должен предусматривать оказание помощи. Например, может потребоваться научить пациента, как приводить себя в порядок после спонтанной дефекации.
Гигиенический тренинг. Энкопрез у пациента может быть проявлением дефицита общей гигиенической культуры. Поэтому нередко помимо туалетного тренинга нужна договоренность с пациентом о том, как он будет вести себя в случае недержания кала; при этом пациенту понадобится помощь в смене одежды, переносе грязного белья в подходящее место и окончательном приведении себя в порядок. Кроме того, иногда требуется вмешательство и в другие области гигиены, например забота о том, чтобы пациент — независимо от недержания кала — регулярно мылся, принимал душ, менял одежду и т. п.
Оперантные техники. Применение оперантных техник, прежде всего позитивного подкрепления желательных и уместных способов поведения, хорошо зарекомендовало себя в лечении энкопреза. Эти техники в форме письменно фиксированных планов оперантного подкрепления составляют один из центральных компонентов многих терапевтических программ. Следует еще отметить, что (особенно у пациентов, склонных к задержке стула и запорам) подкреплять следует именно реакцию дефекации в надлежащей обстановке, а не отсутствие такой реакции в неподходящих условиях; во втором случае результатом может быть усиление запоров.
Мероприятия, ориентированные на семью. Включение симптоматики энкопреза в семейные интеракции делает необходимыми вмешательства и в эту область. Они могут быть направлены на отношение к симптоматике, на ожидания, имеющиеся у родителей в отношении пациента, а также в отношении лечения. Исключительное значение для успеха терапии имеет сотрудничество с семьей, поддержание терапевтической мотивации и готовности к совместной работе.
Необходимо сделать еще два заключительных замечания по поводу лечения энуреза и энкопреза.
Вначале следует еще раз указать на огромное значение хорошего сотрудничества между терапевтом и семьей пациента. Поддержание терапевтической мотивации и готовности к сотрудничеству составляет основу применения всех отдельных техник, эффективность которых без такого включения в семейные взаимодействия весьма относительна.
Окончание лечения не должно быть внезапным, оно должно осуществляться постепенно. Если пациент и семья имеют возможность в случаях рецидива или иных трудностей каждый раз обращаться к терапевту, это будет для них большим облегчением. С другой стороны, соглашение о динамическом наблюдении способствует большей уверенности и доверию.
Среди больных энкомпрезом детей А. Я. Духанов выделил четыре группы. В первой группе было около 20% всех больных — равнодушные и вялые, в основном дебилы и идиоты. У них одновременно бывает и энурез. Во вторую группу (20%) вошли агрессивные дети, часто дебильные, обычно среднеразвитые, большей частью страдают только энкопрезом. Третья, самая большая группа, около 40% больных энкопрезом — боязливые дети, у которых физиологический энкомпрез переходит в патологический.
Автор не мог отнести ни к одной из перечисленных групп 20% детей. У 60% больных наблюдался постепенный переход от физиологического к патологическому недержанию кала; дети никогда не были чистыми. У 19% больных энкомпрез возник позже, главным образом в возрасте от 5 до 17 лет.
А. Я. Духанов предлагает следующую классификацию недержания кала у детей: 1) ночной энкомпрез, 2) дневной энкомпрез, 3) обстипационный энкомпрез, 4) паралитический энкомпрез. Чаще всего эти формы протекают изолированно, но бывают и смешанные формы, например ночной и дневной энкомпрез. Кроме того, наблюдается комбинация эн-компреза с энурезом, чаще ночным. Это более глубокие формы функционального и органического поражения нервной системы или органов малого таза.
Лечение их обычно проводится параллельными методами.
Ночной энкомпрез встречается сравнительно редко. Он развивается у детей нервных, впечатлительных, на почве дневных, угнетающих психику впечатлений — книг с описанием ужасов, кино и телевизионных картин с убийствами и другими подобными передачами, ощущение страха от пожара, воров, семейных неурядиц и т. д. Под влиянием этих переживаний ребенок во сне видит продолжение дневных ужасов в разных комбинациях и нередко испражняется в постель.
Борьба с этим видом реактивного ночного энкомпреза заключается в том, чтобы устранить влияние на ребенка всех неблагоприятных дневных переживаний. Необходимо установить нормальный режим школьных занятий и домашней жизни. Развлекательные игры со сверстниками не должны содержать элементов военных настроений, разбойничества, бандитизма. Может быть предписано рисование и чтение легких детских книг. Питание должно быть регулярное, высококалорийное, сон — спокойный, достаточный. Нельзя разрешать детям смотреть кино и телепередачи, предназначенные не для их возраста и особенно перед сном.

Нужно стараться вызывать у ребенка вечером естественную дефекацию. У выражение нервных детей ко всем перечисленным простейшим мероприятиям могут быть дополнительно назначены небольшие дозы бромидов внутрь, гидротерапевтические и легкие физиотерапевтические процедуры.
Для лечения ночного энкомпреза А. Я. Духанов предложил метод выработки ночного «сторожевого пункта» в коре головного мозга на раздражения, идущие из прямой кишки. Дренажную трубку вводят в прямую кишку больному, после чего его усыпляют с помощью гипнотического внушения. Во время сна больному шприцем Жане вводят через дренаж 1—2 л теплой кипяченой воды — несколько ниже температуры тела. Эта процедура рассчитана на то, чтобы вызвать ощущение позыва на дефекацию во время сна, пробуждение от него и освобождение кишечника.
После пробуждения больному внушают, что с этого времени он будет ощущать во время она позывы на дефекацию. Эти процедуры могут повторяться до выработки у больного рефлекса на произвольную ночную дефекацию.
Дневной энкомпрез у детей встречается значительно чаще, чем ночной. В части наблюдений причиной его является недоразвитие психики ребенка — дебильность, идиотизм. У детей с более или менее нормально развитой нервно-психической сферой причиной энкомпреза является нередко аффект испуга, страха, вызванного острыми однократными переживаниями. Страх может быть и скрытым, но постоянным, хроническим; например, на уроке страх у учащегося, ожидающего, что его каждую минуту могут спросить, чтобы он отвечал по заданию; дома — страх перед родителями, которые его нередко избивают. Такой энкомпрез описан (1934) в иностранной литературе в статье «Непроизвольная дефекация у школьников».
А. Я. Духанов выделяет две формы дневного недержания кала у детей; обстирпационный и паралитический энкомпрез. При этом он добавляет, что паралитический энкомпрез он выделяет и описывает впервые. Один клинический пример, приведенный им в доказательство наличия паралитической формы энкомпреза, показывал, что в далеко зашедших стадиях заболевания (в его наблюдении 8 лет) преобладают относительные явления паралича сфинктера прямой кишки. Но это был паралич неполный, непостоянный. Он исчез под влиянием лечения. Больной выздоровел.
На основании собственной практики мы не видим возможности и необходимости выделять две формы дневного энкомпреза: обстипационный и паралитический.

Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:
