Головокружение при шванноме VIII пары черепных нервов - невриноме слухового нерва
Обновлено: 19.04.2024
Невринома слухового нерва — доброкачественное новообразование VIII черепного нерва, состоящее из клеток шванновской оболочки. Клинически проявляется понижением слуха, шумом и звоном в ухе, вестибулярными расстройствами на стороне поражения, симптомами сдавления лицевого, тройничного, отводящего нервов, мозгового ствола и мозжечка, признаками внутричерепной гипертензии и гидроцефалии. Невринома слухового нерва диагностируется благодаря рентгенографии височных костей, МРТ или КТ головного мозга. В зависимости от размеров образования возможно его хирургическое и радиохирургическое удаление, радиотерапия. В отдельных случаях целесообразно наблюдение за опухолью в динамике и решение вопроса о тактике лечения только при выявлении прогрессирующего роста образования.

Общие сведения
VIII пара ЧМН — преддверно-улитковый, или слуховой, нерв состоит из вестибулярной и слуховой частей. Первая несет в церебральные центры информацию от вестибулярных рецепторов улитки, вторая — от слуховых. В подавляющем большинстве случаев невринома развивается в вестибулярной части преддверно-улиткового нерва, а симптомы поражения слухового отдела связаны с его сдавлением опухолью. Вблизи преддверно-улиткового нерва проходят: ствол лицевого нерва, тройничный нерв, отводящий, языкоглоточный и блуждающий нервы. По мере роста невриномы в клинической картине могут возникать симптомы сдавления этих нервов, а также прилежащих структур ствола мозга.
Невринома слухового нерва берет начало из шванновских клеток, окружающих аксоны нервных волокон. В связи с этим в практической неврологии она также известна как вестибулярная (акустическая) шваннома. Частота встречаемости опухоли примерно 1 заболевший на 100 тыс. человек. При этом невринома слухового нерва составляет 12-13% всех церебральных опухолей и примерно 1/3 от опухолей задней черепной ямки. Она развивается преимущественно в возрасте 30-40 лет. Не отмечено ни одного случая заболевания у детей допубертатного периода.

Этиопатогенез
Этиология неврином слухового нерва пока остается неопределенной. Односторонние невриномы носят спорадический характер, их прямая связь с какими-либо этиофакторами не прослеживается. Двусторонние невриномы наблюдаются у многих пациентов с нейрофиброматозом II типа — генетически обусловленном заболевании, для которого типичны доброкачественные опухолевые процессы различных тканевых структур нервной системы (нейрофибромы, глиомы, менингиомы, невриномы). Нейрофиброматоз наследуется аутосомно-доминантным путем, риск заболевания потомства при наличии патологического гена у обоих родителей составляет 50%.
Патогенетически выделяют 3 стадии развития вестибулярной шванномы. В первой небольшие размеры образования (до 2,5 см) приводят к нарушению слуха (тугоухости) и вестибулярным расстройствам. Во второй новообразование вырастает до размеров грецкого ореха, оказывает давление на ствол мозга, что приводит к появлению нистагма, дискоординации движений и расстройства равновесия. В третьей стадии, когда невринома достигает размеров куриного яйца, она вызывает резкое сдавление церебральных структур, гидроцефалию, нарушения зрения и глотания. На этой стадии в тканях головного мозга происходят необратимые изменения, опухоль иноперабельна и является причиной летального исхода.
Морфология
Макроскопически новообразование представляет собой округлый или неправильной формы плотный узел с бугристой поверхностью. Снаружи оно имеет соединительнотканную капсулу, внутри могут встречаться локальные или диффузные кистозные полости, наполненные коричневатой жидкостью. Цвет образования на срезе зависит от его кровоснабжения: обычно бледно-розовый с ржавыми участками, при венозном застое — синюшный, при кровоизлияниях в ткань невриномы — буро-коричневый.
Микроскопически невринома слухового нерва состоит из клеток, ядра которых напоминают палочки. Эти клетки образуют структуры по типу палисадов, между которыми наблюдаются участки, состоящие из волокон. По мере роста опухоли в ней наблюдаются процессы фиброзирования, образование отложений гемосидерина.
Симптомы
Медленный рост вестибулярной шванномы обуславливает наличие некоторого бессимптомного периода и постепенное развитие клиники. У 95% заболевших первым признаком является постепенно прогрессирующее ухудшение слуха. В отдельных случаях снижение слуха происходит резко и внезапно. У 60% пациентов первой жалобой является появление шума или звона в ушах. При его отсутствии и одностороннем характере поражения слухового нерва больные зачастую длительно не замечают происходящего ухудшения слуха. Вестибулярные расстройства отмечаются в 2/3 случаев. Они характеризуются ощущением неустойчивости или головокружением при поворотах туловища и головы, возникновением нистагма. Иногда наблюдаются вестибулярные кризы, при которых на фоне головокружения возникает тошнота и может быть рвота. Невринома слухового нерва в начальной стадии может быть ошибочно принята за кохлеарный неврит, болезнь Меньера, отосклероз, лабиринтит.
Прогредиентный рост опухоли со временем приводит к полной глухоте на стороне поражения, присоединению симптомов поражения близрасположенных структур. Однако следует помнить, что выраженность симптомов не всегда коррелирует с размерами опухоли. В зависимости от локализации невриномы и направления ее роста, при малых размерах она может давать более тяжелую картину, чем крупное новообразование, и наоборот.
В первую очередь невринома слухового нерва вызывает сдавление тройничного нерва, что сопровождается лицевыми болями и парестезиями на стороне опухоли. Боли в лице имеют тупой, ноющий характер; вначале протекают по типу пароксизмов, а затем становятся постоянными. Иногда их принимают за зубную боль или невралгию тройничного нерва. Немного позже или одновременно с лицевой болью возникают симптомы периферического поражения лицевого нерва (парез мимических мышц и связанная с этим лицевая асимметрия, нарушение саливации, утрата вкуса на передних 2/3 языка) и отводящего нерва (диплопия, сходящееся косоглазие). Если невринома слухового нерва располагается во внутреннем слуховом проходе, то симптомы сдавления лицевого нерва могут манифестировать в ранний период заболевания. В подобных случаях необходимо исключение неврита лицевого нерва.
Дальнейшее увеличение невриномы приводит к поражению блуждающего и языкоглоточного нервов с нарушением фонации, дисфагией, утратой вкуса на задней 1/3 языка и угасанием глоточного рефлекса. При сдавлении мозжечка появляется мозжечковая атаксия. Даже в запущенных случаях, при сдавлении мозгового ствола, сенсорные и моторные проводниковые нарушения выражены крайне слабо; парезы отмечаются в исключительных случаях.
В третьей стадии невринома слухового нерва характеризуется признаками внутричерепной гипертензии. Возникает головная боль в затылке и лобной области, сопровождающаяся рвотой. При офтальмоскопии отмечаются застойные диски зрительных нервов. Периметрия может выявлять отдельные скотомы или гемианопсию, что связано со сдавлением хиазмы и оптических трактов.
Диагностика
Диагностику проводит отоневролог, при его отсутствии невролог совместно с отоларингологом. В некоторых ситуациях дополнительно требуется консультация вестибулолога, офтальмолога и стоматолога. Пациенту проводят неврологическое обследование, аудиометрию, отоскопию, электрокохлеографию, электронистагмографию, исследование слуховых ВП, вестибулометрию, стабилографию.
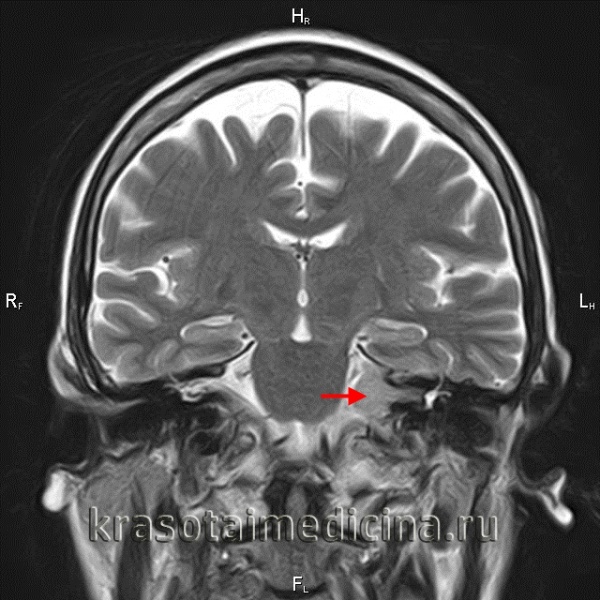
Более точно установить диагноз «невринома слухового нерва» помогает рентгенография и методы нейровизуализации. На ранних стадиях при малых размерах невриномы (до 1 см) она, как правило, не визуализируется при помощи КТ головного мозга. Поэтому проводят рентгенографию черепа с прицельным снимком височной кости. В подтверждение диагноза вестибулярной шванномы свидетельствует расширение внутреннего слухового прохода. Поскольку невриномы хорошо поглощают контраст, возможно использование КТ с контрастированием. При этом визуализируется образование с четкими гладкими контурами.
МРТ головного мозга в случае невриномы выявляет на Т1-взвешенных снимках гипо- или изоинтенсивное, а на Т2-взвешенных - гиперинтенсивное образование. Для опухолей размером 3 и более см характерна гетерогенность сигнала, связанная с наличием в них кистозных участков. Возможна визуализация деформации ствола мозга и мозжечка. При проведении контрастной МР-томографии в 70% наблюдается гетерогенное накопление контраста.

Лечение
Радикальным методом лечения является удаление невриномы, которое может быть проведено открытым хирургическим способом или методами радиохирургии. Хирургическое удаление целесообразно при большой опухоли, при выявлении увеличения ее размеров в динамике наблюдений, при росте невриномы после радиохирургического вмешательства. Зачастую следствием операции являются глухота и парез лицевого нерва. Стереотаксическое радиохирургическое удаление возможно для неврином размером менее 3см. Также оно проводится у пожилых больных при продленном росте после субтотальной резекции и в случаях, когда риск операции значительно повышен из-за соматической патологии.
Лучевая терапия невриномы имеет показания, сходные с показаниями к радиохирургии. Облучение не является способом удаления образования, но предотвращает его дальнейший рост и позволяет избежать операции. Пациентам со случайно выявленной при КТ или МРТ невриномой без клинической симптоматики, больным с длительно существующими расстройствами слуха и пожилым больным с слабой симптоматикой показана выжидательная тактика с постоянным контролем размеров образования и динамики клинических симптомов.
Прогноз
Исход невриномы во многом зависит от своевременности диагностики и размеров опухоли. Прогноз благоприятен при адекватном лечении вестибулярной шванномы в I и II стадиях. При радиохирургическом удалении на ранних стадиях в 95% отмечается прекращение роста и полное восстановление трудоспособности пациента. При хирургическом вмешательстве высок риск потери слуха и повреждения лицевого нерва. В III стадии невриномы прогноз неблагоприятен: пациент может погибнуть при сдавлении жизненноважных церебральных структур увеличивающейся опухолью.
Невринома ( Неврилеммома , Нейринома , Шванноглиома , Шваннома )
Невринома — это доброкачественное новообразование, возникающее из миелиновой оболочки нервного ствола. Становится причиной раздражения и дисфункции поражённого нерва, компрессии прилегающих тканей. Клинические проявления соответствуют расположению опухоли. Наиболее часто встречаются невриномы слухового нерва. Диагностика осуществляется комплексно по результатам неврологического осмотра, УЗИ, МРТ, КТ поражённой области, электронейромиографии, гистологического исследования. Лечение хирургическое, по показаниям проводится открытое или радиохирургическое удаление новообразования.
МКБ-10

Причины невриномы
Шваннома образуется вследствие чрезмерного размножения шванновских клеток в неврилемме. Причины процесса усиленного деления остаются неизвестными. Значимыми факторами считаются:
- ионизирующая радиация
- плохая экологическая обстановка
- воздействие канцерогенов, поступающих в организм с пищевыми продуктами, вдыхаемым воздухом.
Предполагают наследственную детерминированность развития неврином. Склонность к их образованию отмечается у пациентов с нейрофиброматозом. Возникновение неврином глотки обусловлено хроническим вредоносным воздействием различных химических агентов, пыли, частых и длительных воспалительных процессов при хроническом тонзиллите, фарингите, назофарингите.
Патогенез
Макроскопически невринома является заключённым в капсулу, отграниченным округлым образованием с бугристой поверхностью. На разрезе опухоль имеет светло-серый или буро-коричневый цвет, определяются многочисленные фиброзированные участки, заполненные бурой жидкостью кисты. По мере роста неоплазия начинает сдавливать нервные волокна и окружающие нерв ткани, что вызывает возникновение основных клинических проявлений – нарушения функции нерва и прилегающих к нему структур. Выраженность симптоматики определяется локализацией шванномы. При расположении в узких рамках мосто-мозжечкового угла, костно-мышечного канала симптомы появляются рано, даже при небольших размерах образования.
Микроскопически невринома представляет собой параллельные ряды клеток с палочкообразными ядрами, перемежающиеся с волокнистыми структурами. Периферические участки опухоли окружены сосудистой сетью, центральные бедны сосудами. Вследствие недостаточного кровоснабжения в центральных отделах происходят дистрофические изменения. В результате последних невринома претерпевает различные морфологические трансформации, соответственно которым выделяют три основных гистологических типа неоплазии: эпителиоидный, ангиоматозный, ксантоматозный. Клинического значения указанная классификация не имеет.
Симптомы невриномы
Шваннома отличается медленным развитием симптоматики, может долго оставаться незамеченной. Признаки неоплазии зависят от ее месторасположения, включают две основные составляющие – симптомы расстройства функции поражённого нерва и проявления, обусловленные компрессией близлежащих тканей. При невриноме слухового нерва отмечается прогрессирующее снижение слуха. Поскольку опухоль односторонняя, пациент не сразу замечает развитие тугоухости. При вовлечении вестибулярной порции появляются головокружения с тошнотой и рвотой, вестибулярная атаксия.
Невринома тройничного нерва манифестирует прозопалгией, гипестезией половины лица, иногда – вкусовыми галлюцинациями. Поражение лицевого нерва характеризуется слабостью мимической мускулатуры. В ряде случаев тригеминальная и фациальная симптоматика провоцируются компрессией корешков соответствующих черепных нервов увеличивающейся вестибуло-кохлеарной шванномой.
Невринома спинального корешка протекает с классическим корешковым синдромом: болью, расстройством чувствительности, мышечной гипотонией, слабостью, атрофией в зоне иннервации поражённого корешка. Невринома периферического нерва проявляется аналогичными нарушениями в иннервируемой области. Со временем в денервированных тканях развиваются трофические расстройства. Невринома глотки вызывает чувство дискомфорта, обуславливает дисфагию, затруднение носового дыхания.
Осложнения
Неуклонно увеличивающаяся невринома мосто-мозжечкового угла может приводить к полной потере слуха, стойкому гемипарезу лица, внутричерепной гипертензии, сдавлению стволовых структур с развитием бульбарного синдрома, включающего нарушения глотания, речи, появление двоения в глазах. Компрессия мозжечка обуславливает возникновение мозжечковой атаксии: шаткость ходьбы, дискоординацию, крупноразмашистые движения, скандированную речь, нистагм. Спинальная невринома осложняется сдавлением спинного мозга с развитием компрессионной миелопатии, проявляющейся сенсомоторными нарушениями ниже очага поражения, расстройствами тазовых функций. Осложнением шванномы ветвей блуждающего нерва является нейропатический парез гортани.
Клиническая картина невриномы во многом сходна с поражением нервного ствола воспалительной, компрессионной, дисметаболической этиологии. Клиническая симптоматика, осмотр невролога позволяют определить уровень поражения. Последующая инструментальная диагностика направлена на уточнение морфологического субстрата, явившегося причиной поражения нервного ствола. Перечень необходимых обследований определяется расположением неоплазии, включает:
- Церебральную нейровизуализацию. Применяется при новообразованиях черепных нервов. Контрастная КТ головного мозга способна выявить невриномы размером более 1 см. Церебральная МРТ обладает большей информативностью, лучше визуализирует состояние окружающих опухоль тканей.
- МРТ. Проводится изолированная МРТ поражённого отдела позвоночника. Исследование позволяет обнаружить невриномы спинномозговых корешков, определить степень спинальной компрессии.
- Аудиометрия. Наряду с консультацией оториноларинголога и сурдолога, аудиометрия показана пациентам с понижением слуха. Обследование проводится для оценки степени тугоухости, исключения прочих возможных причин ухудшения слуха.
- КТ или МРТ гортани и глотки. Назначается при подозрении на невриному глотки. Выполняется после фарингоскопии для уточнения диагноза, локализации и размеров неоплазии.
- Сонография. УЗИ периферических нервов целесообразно при поражении нервных стволов конечностей. Дает возможность определить наличие локального утолщения неврилеммы. Более точно визуализировать образование помогает местная МРТ мягких тканей конечности.
- Электронейромиография. ЭНМГ необходима для анализа функционального состояния поражённого шванномой нервного ствола. В послеоперационном периоде применяется для контроля восстановления.
- Гистологическое исследование. Указанные выше обследования позволяют определить наличие опухолевого образования, предположить его доброкачественный характер. Точная верификация неоплазии возможна лишь по результатам исследования строения её тканей. Как правило, биопсия не назначается, проводится гистология операционного материала.
Дифференциальная диагностика шванном производится с другими опухолевыми образованиями. Невринома мосто-мозжечковой локализации требует дифференцировки от менингиомы, астроцитомы, опухоли мозжечка, спинальная шваннома — от иных экстрамедуллярных опухолей. Невриномы периферических нервов дифференцируют от компрессионно-ишемической, воспалительной невропатии.

Лечение невриномы
Единственным эффективным способом лечения шванном является их удаление. Выбор лечебной тактики осуществляется нейрохирургом, зависит от локализации неоплазии, возраста и состояния здоровья пациента. Применяются две основные методики:
- Хирургическое иссечение. Требует высвобождения нервных волокон от опухолевых тканей, что сопряжено с высоким риском травмирования, вероятностью сохранения отдельных опухолевых частиц, которые в последующем могут стать причиной рецидива. Для снижения риска указанных осложнений используется микрохирургическая техника. При интракраниальной локализации операция проводится путём трепанации черепа, при спинальной — с ламинэктомией.
- Радиохирургическое удаление. Выполняется при внутричерепной и спинальной локализации шванномы. Направленное лучевое воздействие вызывает гибель части опухолевых клеток, оставшиеся клетки утрачивают способность к размножению. Радикальная радиохирургическая операция возможна при размере неоплазии менее 30 мм, в остальных случаях радиохирургический метод применяется в качестве паллиативного лечения с целью уменьшения размеров новообразования у больных, имеющих противопоказания к открытой операции.
Прогноз и профилактика
Исход заболевания зависит от расположения опухоли, своевременности диагностики и лечения. В большинстве случаев радикальное удаление обеспечивает благоприятный результат. В отдельных случаях наблюдается рецидив новообразования. Отсутствие лечения приводит к необратимой потере функции поражённого нервного ствола, возникновению осложнений. Специфическая профилактика не разработана, общие профилактические меры сводятся к предупреждению воздействия онкогенных факторов, повышению противоопухолевого иммунитета.
1. Магнитно-резонансная томография в нейрохирургии/ Коновалов А.Н., Корниенко В.Н., Пронин И.Н. – 1997.
3. Невриномы нервных стволов конечностей: клиника, диагностика и лечение/ Цымбалюк В.И., Третяк И.Б., Тончев М.Д.// Украинский нейрохирургический журнал. – 2008.
Кохлеарный неврит
Кохлеарный неврит — поражение слухового нерва, приводящее к понижению слуха и появлению постоянного шума в ухе. Кохлеарный неврит может быть вызван целым рядом факторов, обуславливающих поражение различных отделов слухового анализатора от звуковоспринимающих клеток внутреннего уха до слухового центра коры головного мозга. Клинически он проявляется снижением слуха и шумом в ухе, которые в некоторых случаях сопровождаются вестибулярными нарушениями. Диагностика кохлеарного неврита включает аудиометрию и другие методы исследования слуха, отоскопию, исследование вестибулярной функции, биохимические анализы, рентгенографию, КТ и МРТ. Лечение проводится сосудистыми препаратами, нейропротекторами, дезинтоксикационными растворами, физиотерапевтическими средствами. При значительном снижении слуха показано слухопротезирование. В отдельных случаях возможно применение хирургических методов лечения.
По данным мировой статистики около 6% всех людей, населяющих земной шар, в той или иной степени страдают нарушениями слуха. Большая часть случаев снижения или потери слуха приходится на кохлеарный неврит. Заболевание также носит названия сенсоневральная или нейросенсорная тугоухость, неврит слухового нерва. Чаще оно имеет односторонний характер, реже отмечается двустороннее поражение слухового нерва. Кроме снижения слуха различной выраженности в 90% случаев кохлеарный неврит сопровождается шумом в ухе.
Классификация кохлеарного неврита
По причине возникновения кохлеарный неврит в отоларингологии классифицируют на врожденный и приобретенный. Последний также подразделяют на посттравматический, ишемический, постинфекционный, токсический, лучевой, аллергический, профессиональный. По времени появления кохлеарный неврит делят на прелингвальный — возникающий у детей до развития речи и постлингвальный — наступающий у пациентов с развитой речью.
По уровню поражения слухового анализатора кохлеарный неврит классифицируют на периферический, связанный в основном с нарушениями звуковосприятия во внутреннем ухе, и центральный — обусловленный патологическими процессами в слуховых структурах головного мозга.
В зависимости от давности заболевания выделяют 3 формы приобретенного кохлеарного неврита: острую (не более 1 месяца), подострую (от 1 до 3 месяцев) и хроническую (более 3 месяцев). По характеру течения различают обратимый, стабильный и прогрессирующий кохлеарный неврит.
По данным пороговой аудиометрии выделяют 4 степени тугоухости при кохлеарном неврите: легкую (I степень) с порогом воспринимаемых звуков в 26-40 дБ, умеренную (II степень) с порогом 41-55 дБ, умеренно тяжелую (III степень) — 56-70 дБ и тяжелую (IV степень) — 71-90 дБ, а также полную глухоту.
Причины врожденного кохлеарного неврита
Врожденный кохлеарный неврит может быть обусловлен патологией на генетическом уровне или нарушениями, произошедшими во время родов. Наследственный кохлеарный неврит чаще наблюдается в сочетании с другими генетическими нарушениями. К наследственным заболеваниям с аутосомно-доминантным путем передачи, в клинику которых входит кохлеарный неврит, относятся: синдром Ваарденбурга, синдром Стиклера, бранхиооторенальный синдром. Аутосомно-рецессивными заболеваниями, для которых характерен кохлеарный неврит, являются: синдром Ушера, синдром Пендреда, болезнь Рефсума, биотинидазная недостаточность. Кохлеарный неврит может наследоваться и как патология, сцепленная с Х-хромосомой. Например, при синдроме Альпорта, проявляющегося снижением слуха, прогрессирующим гломерулонефритом и различными нарушениями зрения.
Возникновение кохлеарного неврита в родах связано с родовой травмой или гипоксией плода, которая может развиться при дискоординированной родовой деятельности, преждевременных родах, затяжном течении родов по причине слабости родовой деятельности, узкого таза роженицы или тазового предлежания плода.
Причины приобретенного кохлеарного неврита
Приобретенный кохлеарный неврит в 30% случаев обусловлен инфекционными заболеваниями. В первую очередь это краснуха, эпидемический паротит, грипп, корь, ОРВИ, герпетическая инфекция, затем идут скарлатина, эпидемический менингит, сифилис, сыпной и брюшной тиф.
Около 10-15% кохлеарного неврита обусловлены токсическим поражением слухового нерва. К применяемым в медицине ототоксическим веществам относятся: антибиотики (неомицин, канамицин, гентамицин, стрептомицин и др.), цитостатики (циплатин, циклофосфамид), салицилаты, препараты хинина, диуретики, препараты для лечения аритмии. Причиной кохлеарного неврита могут стать интоксикации, вызванные мышьяком, солями тяжелых металлов, бензином, фосфором и пр. Токсический кохлеарный неврит может быть связан с профессиональной деятельностью. Также профессиональный характер имеют кохлеарные невриты, развивающиеся при хроническом воздействии шума и вибрации.
Возникновение кохлеарного неврита может быть вызвано нарушением его кровоснабжения в результате атеросклероза, тромбоза, гипертонической болезни, сосудистых нарушений в вертебро-базилярном бассейне при хронической ишемии головного мозга, последствиях перенесенного геморрагического или ишемического инсульта.
Посттравматический кохлеарный неврит связан с черепно-мозговой травмой, повреждением слухового нерва в ходе оперативных вмешательств, нарушением работы звуковоспринимающего аппарата в результате баротравмы уха и развившегося после нее аэроотита. В некоторых случаях появление кохлеарного неврита наблюдалось после акустической травмы, полученной при воздействии сильного звука (свистка, выстрела и т. п.).
К прочим факторам, провоцирующим возникновение кохлеарного неврита, относят аллергические реакции, невриному слухового нерва, гипопаратиреоз, сахарный диабет, серповидноклеточную анемию, воздействие радиации, болезнь Педжета, опухоли головного мозга. Развитие кохлеарного неврита может быть следствием процессов старения, происходящих в слуховом нерве у людей старше 60 лет.
Симптомы кохлеарного неврита
Клиника кохлеарного неврита в большинстве случаев складывается из двух основных симптомов: снижения слуха и постоянного шума в ухе. Характерно также нарушение латерализации звука. При одностороннем поражении отмечается смещение воспринимаемого звука ближе к здоровому уху, при двустороннем — к тому уху, которое лучше слышит.
Внезапно возникающий кохлеарный неврит характеризуется развивающимся в течение нескольких часов нарушением слуха, обычно носящим односторонний характер. В большинстве случаев пациент обнаруживает появившиеся проблемы со слухом после пробуждения от ночного сна. В других случаях острая форма кохлеарного неврита может развиваться в течении 2-3 суток. Острый кохлеарный неврит может переходить в подострую и хроническую форму. В течении хронического кохлеарного неврита выделяют 2 стадии: стабильную и прогрессирующую. Последняя проявляется усугублением нарушения слуха с течением времени и может привести к глухоте.
В некоторых случаях кохлеарного неврита тугоухость сопровождается различными вестибулярными симптомами: приступообразным головокружением, которое может протекать с тошнотой и рвотой; нарушением равновесия; неустойчивостью, усиливающейся при резком повороте головы; неуверенностью при ходьбе. Двусторонний кохлеарный неврит часто приводит к снижению эмоциональности и выразительности речи пациентов, является причиной их замкнутости и социальной дезадаптированности.
Диагностика кохлеарного неврита
Важное значение имеет не только установка диагноза кохлеарного неврита, но также определение причины и уровня поражения слухового анализатора, оценка степени и динамики снижения слуха. В ходе диагностических исследований отоларингологу необходимо исключить наличие других заболеваний, сопровождающихся понижением слуха (болезни Меньера, отита, отосклероза, инородного тела уха, лабиринтита).
Выявление понижения слуха проводится путем аудиометрии. Тональная пороговая аудиометрия позволяет определить степень тугоухости. При этом для кохлеарного неврита характерно отсутствие костно-воздушного интервала и нисходящий характер аудиограммы, свидетельствующий о нарушении восприятия преимущественно высоких тонов. Исследование латерализации звука проводится при помощи теста Вебера. При надпороговой аудиометрии определяется ускорение нарастания громкости. У маленьких детей основным способом выявления нарушения слуха является исследование слуховых вызванных потенциалов. Акустическая импедансометрия проводится для исключения нарушений слуха, вызванных патологией звукопроведения. Электрокохлеография дает возможность дифференцировать кохлеарный неврит от болезни Меньера. Для исключения заболеваний наружного уха и изменений со стороны барабанной перепонки проводится отоскопия и микроотоскопия.
Наряду с обследованием слухового анализатора пациентам с кохлеарным невритом назначают исследование вестибулярной функции: вестибулометрию, стабилографию, электронистагмографию, видеоокулографию, непрямую отолитометрию. Для диагностики причины возникновения кохлеарного неврита могут быть рекомендованы консультации смежных специалистов: отоневролога, невролога, офтальмолога, вестибулолога, эндокринолога, травматолога, нейрохирурга, генетика. С этой же целью проводятся дополнительные обследования: рентгенография черепа, КТ и МРТ головного мозга, УЗДГ сосудов головы и шеи, рентгенография позвоночника в шейном отделе, осмотр глазного дна (офтальмоскопия), исследование сахара крови и тиреоидных гормонов, биохимический анализ крови и мочи.
Лечение кохлеарного неврита
Основной задачей лечения острого кохлеарного неврита является восстановление слуха. Лечении хронической формы заболевания направлено на стабилизацию слуховой функции. Острый кохлеарный неврит и некоторые случаи прогрессирующего течения хронического кохлеарного неврита являются показанием к лечению в стационаре. Терапия кохлеарного неврита должна проводится совместно с коррекцией нарушений, которые могли стать его причиной. В первую очередь это устранение артериальной гипертензии и гормональной дисфункции, исключение воздействия ототоксических факторов (медикаментов и других веществ, шума, вибрации, радиоактивного излучения).
Медикаментозная терапия кохлеарного неврита проводится сосудорасширяющими препаратами, дезагрегантами, венотониками, нейропротекторами, дезинтоксикационными растворами. Комбинированную терапию пентоксифиллином, винпоцитином, пирацетамом, этилметилгидроксипиридином и церебролизином в первые 2 недели осуществляют путем внутривенных введений, затем переходят к внутримышечным инъекциям и приему препаратов внутрь. Хороший эффект при кохлеарном неврите дает использование в лечении препаратов гинкго билобы. В терапии внезапно возникшего кохлеарного неврита дополнительно используют глюкокортикоиды. Для купирования головокружений применяют гистаминоподобные препараты.
Положительный стимулирующий эффект оказывают физиотерапевтические методы лечения: рефлексотерапия (электропунктура, лазеропунктура, акупунктура), электростимуляция, фонофорез лекарственных препаратов, оксигенобаротерапия.
Двустороннее снижение слуха до 40 дБ затрудняет речевое общение пациента и является показанием к слухопротезированию. Прелингвальная форма кохлеарного неврита служит показанием к ношению слухового аппарата при слуховом пороге 25 дБ, поскольку доказано, что такая тугоухость вызывает нарушения в развитии речи у ребенка. С целью слухопротезирования при кохлеарном неврите могут применяться аналоговые, цифровые и линейные слуховые аппараты. Подбор и настройку аппарата осуществляет врач-слухопротезист.
Хирургическое лечение кохлеарного неврита проводится для осуществления стволовой или кохлеарной имплантации, удаления невриномы слухового нерва, гематомы или опухоли головного мозга. Необходимость хирургического лечения может быть обусловлена мучительным ушным шумом или приступами интенсивного головокружения. В таких случаях выполняют удаление звездчатого узла, резекцию барабанного сплетения или шейную симпатэктомию, при глухоте или тугоухости IV степени — деструктивные операции на улитке.
Прогноз кохлеарного неврита
В случае ранней диагностики острой формы заболевания полное восстановление слуха происходит у 50% пациентов, еще у 30-40% больных отмечается значительное улучшение слуховой функции. При хроническом кохлеарном неврите снижение слуха необратимо. Главной задачей является остановка прогрессирования тугоухости, после чего восстановление слуховой функции возможно путем кохлеарной имплантации или слухопротезирования.
Парез лицевого нерва - симптомы и лечение
Что такое парез лицевого нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ефименко Владимира Николаевича, невролога со стажем в 44 года.
Над статьей доктора Ефименко Владимира Николаевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Парез лицевого нерва — это полиэтиологичное патологическое состояние, которое проявляется слабостью мимических мышц лица, иннервируемых лицевым нервом. Встречается в различном возрасте, как у взрослых, так и у детей.

Причины слабости лицевой мускулатуры: [4]
1. Причины, обусловленные поражением центрального двигательного нейрона:
- инсульт (ишемический — 85%, геморрагический — 15%);
- опухоли мозга (метастатические или первичные, локализующиеся в полушариях мозга или его стволе);
- абсцесс мозга;
2. Причины, обусловленные поражением периферического двигательного нейрона:
- паралич Белла; (может быть ВИЧ-ассоциированным);
- инфекция, вызванная вирусом простого герпеса;
- васкулиты;
- саркоидоз, болезнь Бехчета, узелковый периартериит, синдром Шегрена, сифилис; : бактериальный (пневмококк, менингококк, Haemophilus influenza, туберкулезный, боррелиозный, сифилис, грибковые инфекции);
- перелом височной кости;
- опухоли височной кости: метастатические, инвазивная менингиома;
- инфекции и опухоли среднего уха;
- опухоли или инфекции околоушной железы;
- травматические повреждения лица;
- внутренний разрыв сонной артерии;
- действие лекарств (химиотерапевтические средства);
- последствия установки кохлеарного импланта;
3. Заболевания, при которых поражаются нервно-мышечные синапсы:
4. Заболевания, при которых поражаются лицевые мышцы:
Из наиболее частых причин в 2/3 случаев пареза лицевых мышц выявляется идиопатическая невропатия лицевого нерва (паралич Белла). Инфекционное поражения нерва вирусом опоясывающего герпеса может быть при синдроме Рамсея Ханта. Из других инфекций невропатия лицевого нерва может встречаться при Лайм-боррелиозе и паротите. При понтинной форме полиомиелита может поражаться двигательное ядро лицевого нерва. Кроме того, поражение лицевого нерва может быть при многих системных инфекциях (сифилис, туберкулез, ВИЧ-инфекция и другие). При синдроме Гийена-Барре парез лицевой мускулатуры входит в клиническую картину болезни. Двухстороннюю невропатию лицевого нерва многие авторы рассматривают как стёртую форму данного синдрома. [2] [6] Вовлечение лицевого нерва может встречаться и при системных заболеваниях соединительной ткани (нодозном периартериите, системной красной волчанке, синдроме Шегрена и других), а также саркоидозе, амилоидозе и т. д.
На лицевой нерв могут распространяться воспалительные процессы в среднем ухе. Рецидивирующая невропатия лицевого нерва у молодых лиц может быть проявлением синдрома Мелькерсона — Россолимо — Розенталя, который имеет наследственный характер с локализацией в гене 9p14. [6] [9]
Из других причин можно назвать опухолевый процесс, например, поражение лицевого нерва при невриноме слухового нерва, канцероматозе оболочек мозга, арахноидэпителиоме основания черепа и других. Травматические поражения возникают при переломах основания черепа. Также повреждения нерва могут возникнуть после операций на среднем ухе, пирамидке височной кости, слюнной железе.
Метаболические расстройства при сахарном диабете могут проявляться в том числе и вовлечением лицевого нерва со сложным механизмом, характерным для диабетических нейропатий. У больных старшего возраста поражение лицевого нерва может встречаться при гипертонической болезни, церебральном атеросклерозе и других ангиопатиях, когда в процесс вовлекаются мелкие сосуды, питающие нервы.
Парез лицевых мышц может развиваться и при надъядерном поражении кортиконуклеарных путей при очаговых процессах в полушариях и стволе головного мозга выше ядра лицевого нерва. Возникает так называемый «центральный парез лицевого нерва». В редких случаях возможны и другие причины пареза мышц лица (например, миастения, лицевые формы миопатий и другое).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы пареза лицевого нерва
Практическому врачу очень важно не только выявить симптомы поражения лицевого нерва, но и определить топический (локальный) уровень его поражения, что важно для установления причин и механизма возникновения заболевания (этиопатогенеза) и целенаправленного лечения.
Выделяют центральный и периферический парез лицевого нерва. Центральный парез отличается тем, что при нём возникает слабость мышц только нижней части лица (сглаженность носогубной складки, опущение угла рта и другие), а верхняя остаётся интактной (неповреждённой). Это связано с тем, что верхняя часть ядра нерва имеет двухстороннее корковое представительство. Кроме того, на стороне пареза могут быть и симптомы поражения пирамидного пути в руке и ноге (центральный гемипарез, гиперрефлексия, патологические рефлексы и другие).

Во всех случаях периферического поражения страдают мимические мышцы лица: возникает прозопарез или прозоплегия (снижение или утрата силы мимических мышц лица). У больного на стороне поражения уменьшено количество складок на лбу, ограничена подвижность брови, полностью не закрывается глаз, а при закрывании глазное яблоко движется вверх (симптом Белла), сглажена носогубная складка, при надувании «парусит» щека, невозможно свистеть, жидкость выливается изо рта, не участвует в движении подкожная мышца шеи.

Уровень поражения нерва помогают установить сопутствующие симптомы. [5] Наиболее часто нерв повреждается в канале лицевого нерва пирамидки височной кости. При этом к прозопарезу присоединяются симптомы поражения промежуточного нерва (n. intermedius).

Симптомы поражения нерва в зависимости от уровня поражения представлены следующим образом:
- при поражении нерва в мостомозжечковом углу возникают симптомы прозопареза (VII пара) и расстройство слуха (VIII пара);
- при высоком поражении нерва в канале до отхождения от него n. petrosus major у больного выявляется прозопарез в сочетании с сухостью глаза, гиперакузией (восприятием любых звуков как слишком громких) и снижением вкуса на передних 2/3 одноименной половины языка;
- при поражении нерва ниже отхождения большого каменистого нерва выявляется прозопарез, слезотечение, гиперакузия и снижение вкуса на половине языка;
- при поражении нерва ниже отхождения n. stapedius будет прозопарез в сочетании со слезотечением и снижением вкуса на передних 2/3 одноименной половины языка;
- при поражении нерва у выхода из канала после отхождения chorda thympani будет только прозопарез и слезотечение.
Слезотечение при поражении лицевого нерва можно объяснить несколькими причинами. С одной стороны, при неполном закрытии глаза слизистая постоянно раздражается, что при сохранении слезовыделительной иннервации приводит к повышенному слезообразованию. С другой, при расслаблении круговой мышцы глаза нижнее веко несколько опущено, и слеза, не попадая в слёзный канал, выливается через веко.
Невралгия Рамсея Ханта, которая возникает вследствие герпетического поражения коленчатого узла, проявляется сочетанием пареза мимических мышц лица с герпетическими высыпаниями на барабанной перепонке, коже ушной раковины и/или наружного слухового прохода. Иногда отмечается шум в ушах и снижение слуха.
Для синдрома Мелькерсона — Россолимо — Розенталя характерна триада: рецидивирующий ангионевротический отёк лица, складчатый («географический») язык и периферический (иногда рецидивирующий) паралич мимических мышц лица.

Патогенез пареза лицевого нерва
Центральный парез лицевого нерва возникает вследствие поражения волокон кортико-нуклеарного пути при процессах в полушарии или стволе мозга (инсульт, опухоль, абсцесс или травма).

При поражении нерва в канале пирамиды височной кости патогенетическими механизмами могут быть ишемия, отек и компрессия участка лицевого и структур промежуточного нервов в канале. Это одна из моделей компрессионно-ишемической невропатии. [6] [9] При синдроме Гийена — Барре и рассеянном склерозе в патогенез включаются аутоиммунные механизмы. [1] [2] При синдроме Ханта может быть непосредственное поражение структур нерва вирусом герпес-зостер, что может быть причиной плохого восстановления функций нерва.
В патогенезе пареза лицевого нерва отдельное место отводится травматическим повреждениям при черепно-мозговых травмах, которые сопровождаются переломом пирамиды височной кости, и оперативных вмешательствах, например, нейрохирургическом удалении невриномы слухового нерва или операциях на околоушной железе.

Возможно поражение мелких сосудов, питающих нерв (vasa nervorum) при сахарном диабете, гипертонической болезни, атеросклерозе, васкулитах и васкулопатиях. При полиомиелите возникает поражение двигательных мотонейронов ядра лицевого нерва.

Классификация и стадии развития пареза лицевого нерва
Выделяют центральный и периферический парез лицевого нерва.
Кроме того, заболевание подразделяется на первичную невропатию лицевого нерва (идиопатическая невропатия лицевого нерва, паралич Белла) и вторичную невропатию (при герпетической инфекции, опухолях, мезотимпаните, травме и других процессах).
Некоторые авторы выделяют три периода течения невропатии лицевого нерва: [10]
- острый период — первый месяц от начала заболевания;
- подострый период — восстановление затягивается более чем на 1-1,5 месяца;
- остаточные явления и осложнения.
Выделенные течения заболевая имеют значение при выборе метода лечения и реабилитации (например, рефлексотерапии, электростимуляции и других).
Осложнения пареза лицевого нерва
К осложнениям в остром периоде относят поражение слизистой оболочки глаза, особенно при высоком поражении нерва в канале, до отхождения слезоотделительных волокон и развития кератоконъюнктивита.

К поздним осложнениям относятся спазмопарез мимической мускулатуры, развитие патологических синкинезий (непроизвольных мышечных сокращений) и синдрома «крокодиловых слёз» (слезотечение во время еды).
Некоторые авторы считают спазмопарез ятрогенией, возникающей вследствие неправильного ведения больного, например, назначения антихолинэстеразных препаратов и стимуляции нерва в остром периоде. [6]
Диагностика пареза лицевого нерва
Изучается анамнез и выявление возможных факторов риска и предполагаемых причин. Например, заболеваемость невропатией лицевого нерва выше у лиц, страдающих артериальной гипертензией, сахарным диабетом (примерно в 4 раза) и у беременных, особенно в третьем триместре (приблизительно в 3,3 раза). [6] При идиопатической невропатии лицевого нерва могут быть указания на переохлаждение (езда в транспорте с открытым окном, кондиционер и прочее). Кроме того, важно выявление сопутствующих симптомов, таких как повышение температуры и других инфекционных проявлений, поражение других органов и тканей, а также изменений в лабораторных исследованиях.
Начало заболевания, как правило, острое, медленное развитие симптомов может указывать на опухолевый процесс. При синдроме Рамсея Ханта или мастоидите в начале заболевания могут быть жалобы на боли в заушной области.
Неврологический осмотр позволяет отличить центральный парез мимической мускулатуры (страдает преимущественно нижняя часть лица) от периферического, а также уточнить уровень поражения нерва. Для этого необходимо выявлять сопутствующие симптомы, такие как слезотечение или сухость глаза, гиперакузия, снижение вкуса на передних 2/3 языка.
Необходима консультация отоларинголога для исключения воспалительных процессов в ухе или пирамидке височной кости, а также герпетических высыпаний на барабанной перепонке или в слуховом проходе. При подозрении на Лайм-боррелиоз или другое инфекционное заболевание показана консультация инфекциониста, при подозрении на саркоидоз или туберкулез — консультация фтизиатра.
Из лабораторных методов необходим общий анализ крови, а также анализ крови на сахар. Исследование на Лайм-боррелиоз в некоторых странах является обязательным при моно- и полиневропатиях. Кроме того, проводится обследование на сифилис и ВИЧ-инфекцию.
МРТ головного мозга особенно показана при подозрении на поражение ствола головного мозга или основания мозга (например, невринома кохлео-вестибулярного нерва).Компьютерная томография по своей диагностической ценности превосходит МРТ при визуализации переломов основания черепа. Исследование спинномозговой жидкости показано при симптомах, свидетельствующих о возможности менингита, энцефалита, васкулита и других заболеваний.
Электронейромиография (игольчатая и стимуляционная), помимо подтверждения диагноза, необходима для оценки динамики процесса реиннервации в мимических мышцах.
Лечение пареза лицевого нерва
Задачи лечения направлены на скорейшее восстановление функции нерва и паретичных мышц, а также профилактику осложнений. Лечение должно начинаться как можно раньше.
При идиопатической невропатии в лечении традиционно используют короткий курс глюкокортикоидов в высоких дозах, например, приём преднизолона перорально по 1 мг/кг в сутки на протяжении семи дней с последующей быстрой отменой. [6] Своевременно проведённое лечение глюкокортикоидами увеличивает частоту полного функционального восстановления на 17%. [11]
При подозрении на герпетическую инфекцию, в том числе и на синдром Ханта, назначают противовирусные препараты: 200 мг ацикловира по 5 раз в сутки, или 500 мг валацикловира по 3 раза в день, или 500 мг фамацикловира по 3 раза в день. [6] [12] [13] При гнойном отите и мастоидите назначается антибактериальная терапия.
Лечение пареза лицевых мышц при синдроме Гийена — Барре или рассеянном склерозе проводится в соответствии с рекомендациями по лечению этих заболеваний. [1] [2] [7] При сахарном диабете важное значение имеет регуляция углеводного обмена и микроциркуляции.
Из немедикаментозного лечения применяется мимическая гимнастика. Эффективность физиотерапевтических методов и рефлексотерапии не доказана. [6] Но в ряде случаев при медленном восстановлении правильно проведённая рефлексотерапия ускоряет процесс восстановления. [10]
При появлении первых признаков спазмопареза или синкинезий необходимо отменить антихолинэстеразные препараты и стимулирующие методы физиотерапии. В этой ситуации применяют тепловые процедуры на лицо и упражнения на релаксацию мышц, включая постизометрическую релаксацию мышц (ПИРМ) и биологическую обратную связь (БОС).
Оперативное лечение может быть использовано при врождённой узости фалопиевого канала и глубоком парезе мимических мышц лица в остром периоде. Эффективность операции выше при проведении её в первые две недели заболевания. Такие операции проводятся крайне редко в специализированных центрах. Оперативное лечение также проводится при невриноме VIII пары или гнойном мастоидите. [14]
Прогноз. Профилактика
Прогноз для жизни благоприятный. Приблизительно в 2/3 случаев, особенно в молодом возрасте, наступает полное восстановление функций. В 13% случаев сохраняется минимальная резидуальная симптоматика, у 16% больных восстановление неполное с развитием спазмопареза и синкинезий. Хуже прогноз при герпетическом поражении коленчатого узла (синдроме Рамсея Ханта), а также у лиц пожилого возраста, при сахарном диабете, артериальной гипертензии, у лиц с выраженным параличом мимических мышц в остром периоде, в случаях повреждения нерва вследствие операций. Также хуже прогноз при рецидивирующей невропатии лицевого нерва (например, при врождённой узости канала нерва или при синдроме Мелькерсона — Россолимо — Розенталя). [6] [9] [15]
Первичной профилактики заболевания не существует. В случаях выявления врождённой узости канала, возможно оперативное лечение. Также оправдано назначение адекватной противоотёчной терапии в самом начале прозопареза при синдроме Мелькерсона — Россолимо — Розенталя.
Невринома слухового нерва - симптомы и лечение
Что такое невринома слухового нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Касаткина Дениса Сергеевича, нейрохирурга со стажем в 11 лет.
Над статьей доктора Касаткина Дениса Сергеевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Данная опухоль составляет 82 % всех опухолей мостомозжечкового угла, 7 % всех внутричерепных опухолей и до трети опухолей задней черепной ямки. В год невриному обнаруживают примерно у одного человека на 100 тысяч населения. В 97 % случаев опухоль локализуется только с одной стороны. У остальных пациентов — поражение двустороннее [1] .
Невриномы слухового нерва возникают в 40-50 лет. Более часто они встречаются у женщин, чем у мужчин: примерно 3:2 [1] .
Впервые невриному описал Голландский анатом E. Sandifort в 1777 году, как "небольшое патологическое образование, прилежащее к слуховому нерву". Оно было выявлено у пациента, страдавшего глухотой. Позднее, в 1822 году J. Wishart, хирург из Шотландии, при вскрытии больного описал случай двусторонней опухоли вестибулокохлеарных нервов у пациента, страдавшего тугоухостью на оба уха, приступами головной боли и параличом лицевого нерва.
Наибольший вклад в изучение проблемы лечения вестибулярных шванном сделал американский нейрохирург H.Cushing. Он снизил летальность c 80 % до 10 %. Позднее его коллега из Швейцарии M.G. Yasargil внедрил технику работы с операционным микроскопом, разработал микронейрохирургические инструменты. Это позволило более безопасно и радикально удалять опухоли, сохраняя при этом ствол головного мозга, смежные черепно-мозговые нервы и сосудистую структуру [2] .
Причиной появления невриномы, чаще двусторонней, может быть нейрофиброматоз II типа — распространённая наследственная болезнь, которая предрасполагает к возникновению опухоли, а также наследственная генетическая мутация в 22-ой хромосоме.
Риск развития невриномы увеличивают:
- действие ионизирующего излучения;
- гормональный фон;
- агрессивные факторы внешней среды — жизнь в местности, загрязнённой промышленными отходами, продуктами сгорания авиационного топлива и пр.;
- неправильное питание [4][11] .
К примеру, беременность или облучение прямыми солнечными лучами могут ускорить рост опухоли и спровоцировать появление первых симптомов болезни.
Симптомы невриномы слухового нерва
Первые признаки заболевания:
- Расстройства слуха — шум или звон в ухе, волнообразное, постепенно нарастающее, иногда острое снижение слуха [13] . Чаще эти симптомы связаны с поворотом головы головокружением, иногда со спонтанным нистагмом — непроизвольным ритмичным движением глаз из стороны в сторону.
- Поражение лицевого нерва — негрубая слабость мимических мышц на стороне опухоли, усиленное слезотечение [14] , изменение вкусовых ощущений на передней 2/3 поверхности языка из-за воздействия на барабанную струну, которая отходит от лицевого нерва.
- Поражение тройничного нерва свидетельствует о большом размере опухоли. Первый признак такого нарушения — угнетение роговичного рефлекса (нарушение смыкания век при прикосновении к роговице). В дальнейшем развивается покалывание языка [14] , гипестезия на лице (потеря чувствительности) или тригеминальная невралгия — мучительные стреляющие боли в половине лица.
В дальнейшем могут появиться симптомы поражения черепных нервов каудальной группы:
- языкоглоточного нерва — нарушение вкусового восприятия на задней трети языка, снижение чувствительности слизистой верхней части глотки, дисфагия (нарушение глотания пищи);
- блуждающего нерва — асимметрия мягкого нёба, дисфония (голос становится хриплым) [14] ;
- добавочного нерва — слабость и гипотрофия трапециевидной и грудино-ключично-сосцевидной мышц;
- подъязычного нерва — атрофия мышц языка на стороне опухоли.

Появление тех или иных симптомов зависит от размеров опухоли и стадия её развития. Дальнейший рост невриномы ведёт к компрессии (сдавлению) 4-го желудочка и ствола головного мозга, появляются симптомы, связанные с увеличением внутричерепного давления. Например, пациент с большой опухолью может жаловаться на слабость в конечностях, асимметрию лица, тошноту, рвоту головокружение, глухоту на одно ухо.
Ниже в таблице представлена частота встречаемости неврологических симптомов невриномы слухового нерва [4] .
Патогенез невриномы слухового нерва
Увеличиваться опухоль может в двух направлениях: в сторону слухового прохода и в сторону мостомозжечкового угла. От направления роста зависит, какие органы и нервы будет сдавливать опухоль при дальнейшем увеличении: мозжечок, лицевой, тройничный или каудальная группа черепных нервов [16] .

Рис. Схематичное изображение роста невриномы слухового нерва из внутреннего слухового прохода в заднюю черепную ямку со сдавление ствола головного мозга.
Макроскопически опухоль представляет собой бугристую серую сферу неправильной формы. Она не прорастает в ткань мозга и часто в своей структуре имеет вкраплённые кисты, заполненные жидкостью. Обычно растёт медленно — по 2-5 мм в год — и даёт о себе знать, когда достигает больших размеров.

По данным патоморфологических исследований выделяют два основных типа опухоли:
- Антони А — клетки опухоли формируют группы с вытянутыми ядрами;
- Антони В — различные узоры звездообразных клеток и их длинных отростков [5] . Обычно этот тип встречается при больших невриномах. Считается, что они возникает в результате ишемии [14] .

Симптомы и жалобы при вестибулярной шванноме обусловлены четырьмя основным процессами:
- компрессия сосудов головного мозга, которая ведёт к инсульту;
- поражение черепных нервов;
- сдавление и смещение ствола головного мозга;
- сдавление 4-го желудочка [3] .

Классификация и стадии развития невриномы слухового нерва
Все классификации и стадии невриномы слухового нерва учитывают размер опухоли и её положение относительно ствола головного мозга [6] . Активно во врачебной практике используются классификации W. Koos и M. Samii. Они позволяют определить тактику лечения.
Стадии роста невриномы по W. Koos:
- I стадия — опухоль до 10 мм, не выходит за пределы внутреннего слухового прохода;
- II стадия — опухоль до 20 мм, расширяет внутренний слуховой проход и выходит в мостомозжечковый угол;
- III стадия — опухоль до 30 мм, достигает ствола головного мозга, но не сдавливает его;
- IV стадия — опухоль больше 30 мм, сдавливает ствол головного мозга [15][17] .

Классификация невриномы слухового нерва по M. Samii:
- Т1 — опухоль, расположенная во внутреннем слуховом проходе;
- Т2 — опухоль, растущая из внутреннего слухового прохода;
- Т3а — опухоль, заполняющая цистерну мостомозжечкового угла;
- Т3b — опухоль, достигающая ствола головного мозга;
- Т4а — опухоль, сдавливающая ствол;
- Т4b — опухоль, грубо деформирующая ствол мозга и 4-й желудочек.
Также можно выделить четыре стадии клинического течения болезни:
- отиатрическая стадия — шум или глухота на одно ухо;
- отоневрологическая стадия — присоединяются поражения тройничного и лицевого нервов на стороне опухоли;
- гипертензионно-гидроцефальная стадия — на этой стадии болезни пациент отмечает головные боли, появляется тошнота, рвота;
- бульбарная стадия — добавляется дизартрия, дисфагия, дисфония.
Осложнения невриномы слухового нерва
Наиболее распространённым осложнением невриномы является односторонняя нейросенсорная тугоухость: с ростом опухоли человек полностью теряет слух. Также часто страдает лицевой нерв, из-за чего развивается односторонний паралич мимической мускулатуры.

Чем больше размер опухоли, тем выше риск поражения каудальной группы черепных нервов. Это может привести к такому опасному для жизни осложнению, как бульбарный синдром — паралич мышц, которые иннервированы каудальной группой нервов (языкоглоточного, блуждающего и др.). Он может привести к тому, что человек не сможет самостоятельно питаться через рот.
Когда опухоль начинает сдавливать ствол головного мозга, развиваются симптомы поражения пирамидного тракта — нарушается походка, возникает слабость в конечностях, параличи и парезы. А при сдавливании водопровода головного мозга может развиваться гидроцефалия. Если на этой стадии болезни не выполнить хирургическое лечение, дальнейшее компрессия ствола головного мозга приводит к смерти пациента из-за поражения дыхательного цента и ретикулярной формации — всей оси ствола головного мозга [7] .
Невриномы слухового нерва не перерождаются в рак, однако учитывая, что локализация опухоли очень сложная для радикального удаления, она может снова появляться или продолжать расти даже после радиохирургического лечения.
Диагностика невриномы слухового нерва
Диагностика невриномы слухового нерва должна включать в себя неврологическое обследование, исследование слуха, а также лучевые методы исследования.
Ранняя диагностика невриномы основана на точной оценке слуха — аудиограмме. Если заболевание есть, то исследование показывает ассиметричную нейросенсорную потерю слуха, при этом одновременно наблюдается диспропорциональное снижение разборчивости речи.
Так как вестибулярные шванномы постепенно приводят к вестибулярным нарушениям со стороны поражённого уха, пациенты редко жалуются на головокружения и чаще испытывают ощущение шаткости при походке. Уловить эти нарушения может самый чувствительный аудиометрический тест — аудиометрия по слуховым вызванным потенциалам (КСВП). С его помощью исследуют ответную реакцию ствола головного мозга на звуковой раздражитель. При обнаружении отклонений прибегают к визуальным методам исследования.
Оптимальными способами визуальной диагностики являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) головного мозга. Эти исследования принято проводить с контрастным усилением, так как оно позволяет обнаружить даже небольшие новообразования [14] . Иногда опухоль обнаруживается случайно — при проведении КТ или МРТ головного мозга по другому поводу [13] . По результатам этих исследований можно поставить точный диагноз, выявить локализацию опухоли, её размеры, структуру, отношение к окружающим тканям задней черепной ямки, спланировать тактику хирургического или радиологического лечения [12] .

Дифференциальная диагностика невриномы проводится с заболеваниями, которые могут привести к односторонней нейросенсорной потере слуха:
- менингиомой задней черепной ямки;
- холестеатомой пирамиды височной кости;
- внутричерепными метастазами;
- арахноидальной кисты и других опухолей этой локализации.
Лечение невриномы слухового нерва
Алгоритм лечения невриномы зависит от её стадии, симптомов, общего состояния здоровья и возраста пациента. Если опухоль небольшая и не беспокоит больного, то врачи придерживаются выжидательной тактики, так как долгое время они могут не расти или вовсе регрессировать (редко) [17] . При этом необходимо минимум раз в год проходить МРТ, чтобы наблюдать за течением болезни. В других случаях избавиться от невриномы можно либо с помощью хирургического удаления, либо посредством облучения.
Показания к операции:
- молодой возраст больного;
- быстрый рост опухоли или продолженный рост опухоли после её облучения;
- прогрессирующая неврологическая симптоматика — возникновение симптомов сдавления ствола головного мозга, гидроцефалии, бульбарного синдрома [2][6] .
Цель оперативного лечения — радикальное (полное) удаление опухоли с сохранением жизненно важных структур. Может проводиться из различных доступов: через вскрытый сосцевидный отросток (выполняется чаще всего), за ухом и над ухом. Если операция прошла успешно, пациент находится в клинике под наблюдением ещё 5-7 дней. Швы с операционной раны снимают на 10-15 сутки. Существенных ограничений по образу жизни после восстановительного периода нет. Спустя некоторое время после операции рекомендуется пройти курс лучевой терапии, чтобы предотвратить продолженный рост остатков клеток опухоли.

Если имеются противопоказания к традиционному хирургическому вмешательству, следует рассматривать методы лучевой терапии:
- стереотаксическую радиохирургию — удаление опухоли гамма-ножом (альтернатива стандартному оперативному лечению);
- фракционную стереотаксическую радиохирургию (FSRS) — радиотерапию [17] .
Цель лучевой терапии — приостановить дальнейший рост опухоли. Она показана:
- пожилым пациентам;
- людям с наличием сопутствующих заболеваний;
- после частичного удаления опухоли для облучения её остатков.
Максимальная доза лучевой терапии — не более 34 Гр, минимальная — 12 Гр [17] . В итоге такого лечения опухоль чаще всего уменьшается, но иногда она не меняется в размерах и продолжает расти. Поэтому радиотерапию рекомендуют как дополнительный метод лечения после традиционного хирургического лечения.

Правильный выбор метода лечения позволяет снизить показатель летальности при невриномах слухового нерва до 1 % [3] [5] [11] . Основными причинами повторного появления опухоли являются нерадикальность операции и отсутствие лучевой терапии в послеоперационном периоде.
Прогноз при невриноме слухового нерва благоприятный, особенно если удаётся выявить опухоль на ранних стадиях. Практически у всех пациентов невриному можно удалить полностью. В таких случаях рецидивы практически не встречаются, а отдалённые осложнения (например, гидроцефалия) развиваются редко.
Наиболее частой и сложной проблемой, с которой сталкиваются пациенты после лечения невриномы, является паралич лицевого нерва. Так как он развивается более чем у 50 % пациентов, разработан целый комплекс методов, которые позволяют восстановить работоспособность мышц лица. Операция на лицевом нерве после удаления вестибулярной шванномы создаёт условия для того, чтобы восстановить нейромышечную проводимость, миодинамическое равновесие и функциональную целостность зон лица. Причём раннее и поэтапное хирургическое лечение лицевого нерва позволяет избежать мышечной атрофии и ускорить выздоровление пациентов с грубой и стойкой асимметрией лица [11] .
Невриномы слухового нерва чаще развиваются спорадически, т. е. случайно в результате трансформации шванновских клеток в слуховом нерве. Поэтому методов первичной профилактики (вакцины) не существует. Однако если среди родственников были люди с нейрофиброматозом II типа или опухолью слухового нерва, человеку нужно быть настороженным в отношении невриномы слухового нерва и периодически выполнять МРТ головного мозга, особенно если появились жалобы на прогрессирующее снижение слуха.
Читайте также:
